ΔΙΑΒΗΤΗΣ ΤΥΠΟΥ 2 – ΘΕΡΑΠΕΙΑ

Ενημερώθηκε στις 10/11/2023
Ο ΣΑΚΧΑΡΩΔΗΣ ΔΙΑΒΗΤΗΣ είναι κυρίως ο τύπου 2, ο τύπου 1 και της κυήσεως.
[Υπάρχει και ένας εξαιρετικά σπάνιος Διαβήτης που λέγεται MODY, κληρονομείται από το γονιό στο παιδί με πιθανότητα 50% και εκδηλώνεται πριν τα 25]
Ο τύπου 1 είναι πολύ σπανιότερος από τον τύπου 2, οφείλεται σε αυτοάνοση καταστροφή των β κυττάρων του παγκρέατος και συνεπώς σε ανεπάρκεια παραγωγής ινσουλίνης και παρουσιάζεται σε μικρότερες ηλικίες.]
Ο Σακχαρώδης Διαβήτης (Σ.Δ.) τύπου 2 είναι μία εξελισσόμενη σταδιακά, συνεχώς επιδεινούμενη μεταβολική νόσος, εξ’ αιτίας της οποίας παρουσιάζεται αυξημένη γλυκόζη στο αίμα.
Παρά το ότι υπάρχει κληρονομικό υπόβαθρο στον Σ.Δ. τύπου 2, αυτός είναι στην ουσία νόσος του αυξημένου σκουπιδο-φαγητού και της καθιστικής ζωής, οπότε εμφανίζεται κυρίως σε παχύσαρκους ανθρώπους.
[“Σκουπιδοφαγητό” είναι τα κεκορεσμένα και trans λιπαρά και οι πολλοί υδατάνθρακες ταχείας απορρόφησης]
>> Η διατροφή στον Σ.Δ. αναφέρεται στο αντίστοιχο άρθρο της ιστοσελίδας ΔΙΑΒΗΤΗΣ ΚΑΙ ΔΙΑΤΡΟΦΗ.
>> Αυτός ξεκινά με την πρώτη φάση της μειωμένης πρόσληψης από τα κύτταρα του σώματος της γλυκόζης που κυκλοφορεί στο αίμα (αντίσταση στην Ινσουλίνη, λόγω υπερβολικής έκκρισης φλεγμονωδών ουσιών από τον λιπώδη ιστό σε όσους έχουν αυξημένα κιλά).
>> Καταλήγει δε, στη δεύτερη φάση να πάθουν υπερκόπωση – εξάντληση τα β-κύτταρα του παγκρέατος (λόγω του ότι αναγκάζονται να παράγουν συνεχώς αυξημένη ποσότητα Ινσουλίνης).
[Η ινσουλίνη είναι η ορμόνη που χρειάζεται για την είσοδο της γλυκόζης στα κύτταρα του σώματος και παράγεται από β-κυττάρων του παγκρέατος]
# Περίπου το 8% του πληθυσμού μεταξύ 20 και 80 ετών παρουσιάζει Σακχαρώδη Διαβήτη (Σ.Δ.). Η συχνότητά του αυξάνεται με την ηλικία, έτσι σε ηλικίες άνω των 60 ετών, περίπου το 17% παρουσιάζει γνωστό Σ.Δ. και ακόμη άλλοι τόσοι έχουν ασυμπτωματικό Σ.Δ.
[Ο Σ. Διαβήτης τύπου 2 ξεκινά και συνεχίζει σαν μια χρόνια ήπια φλεγμονή, που χαρακτηρίζεται από υπερβολική έκκριση φλεγμονωδών ουσιών από τον λιπώδη ιστό.
Μια από τις κυριότερες φλεγμονώδεις ουσίες είναι Ιντερλευκίνη (IL) -1β. Αυτή συμμετέχει στην πρόκληση της αντίστασης στην Ινσουλίνη και επιπλέον προκαλεί τις αγγειακές βλάβες που συνοδεύουν τον Σ. Διαβήτη.
http://journal.frontiersin.org/article/10.3389/fphar.2017.00363/full]
Άλλο άρθρο αναφέρεται στη διάγνωση του Σ. Διαβήτη τύπου 2.
Ο ΣΤΟΧΟΣ ΤΗΣ ΘΕΡΑΠΕΙΑΣ ΤΟΥ Σ.Δ.
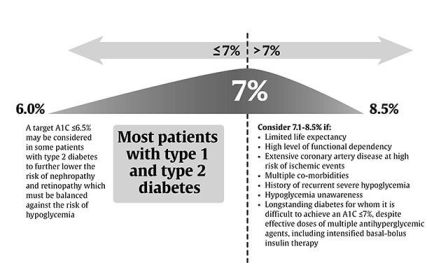
Στόχος της αντιδιαβητικής θεραπείας, κατά την ADA (Αμερικανική Διαβητολογική Εταιρία), είναι η Hb A1c να κυμαίνεται μεταξύ 6,5 και 7%, η δε γλυκόζη νηστείας και η μεταγευματική γλυκόζη να είναι μικρότερη από 130 mg/dL και 180 mg/dL αντίστοιχα.
>> Σε όσους Διαβητικούς έχουν Καρδιακή Ανεπάρκεια, η μικρότερη θνητότητα παρατηρείται σε όσους έχουν Hb A1c 7 ως 8 (!!).
[Η Γλυκοζυλιωμένη Αιμοσφαιρίνη (Hb A1c) μας ενημερώνει για τον μέσο όρο της γλυκόζης του αίματος των τελευταίων 2.5 μηνών]
Σε νέους, χωρίς καρδιαγγειακή νόσο, ή με μικρή διάρκεια του Σ.Δ., συστήνεται τιμή 6-6,5%.
Σε μεγάλους, ή με μικρό προσδόκιμο επιβιώσεως, ή με προχωρημένες αγγειακές επιπλοκές, ή συνυπάρχουσες βαριές παθήσεις, ή συχνές υπογλυκαιμίες, συστήνεται τιμή μεταξύ 7% και 8%.
(Η συσχέτιση της Hb A1c με τον μέσο όρο γλυκόζης είναι η εξής: 6% αντιστοιχεί με 126 mg/dL , 7% αντιστοιχεί με 154 mg/dL και 8% αντιστοιχεί με 183 mg/ dL).
Η ΘΕΡΑΠΕΙΑ ΤΟΥ Σ.Δ.
# Άλλο άρθρο αναφέρεται στη δίαιτα του διαβητικού.
Η άμεση μείωση της υπεργλυκαιμίας, όσο το δυνατόν εγγύτερα στο φυσιολογικό, χωρίς να προκαλείται υπογλυκαιμία, είναι μεγάλης σημασίας τόσο για την μείωση των μακροαγγειακών όσο και για την μείωση των μικροαγγειακών επιπλοκών του Σ.Δ..
Η θεραπεία βασίζεται στην δίαιτα, την άσκηση, την μείωση του σωματικού βάρους, στα φάρμακα, στην εκπαίδευση του διαβητικού, και επίσης στην “αμείλικτη” καταπολέμηση των άλλων παραγόντων κινδύνου, δηλαδή της αυξημένης αρτηριακής πιέσεως, της αυξημένης LDL χοληστερίνης και του καπνίσματος.
Η φαρμακευτική θεραπεία είναι εξατομικευμένη, ανάλογα με τον ασθενή. Συστήνεται επίσης αντιγριπικός εμβολιασμός ανά έτος και εμβολιασμός κατά του πνευμονιοκόκκου.
Αρχικά ο διαβητικός πρέπει επειγόντως να μειώσει τις θερμίδες που προσλαμβάνει και να αυξήσει τις θερμίδες που σπαταλά, ώστε να χάσει το 7% του Σωματικού Βάρους του. Στη συνέχεια πρέπει να φτάσει σιγά- σιγά στο ιδανικό του βάρος ανάλογα με το ύψος του, που υπολογίζεται από τον τύπο Ύψος x Ύψος (σε μέτρα) x 25.
## Ιδανική δίαιτα είναι η Μεσογειακή, αλλά με ελάχιστο λάδι για μειωθούν οι θερμίδες που προσλαμβάνονται.
ΤΑ ΦΑΡΜΑΚΑ ΓΙΑ ΤΟ ΔΙΑΒΗΤΗ
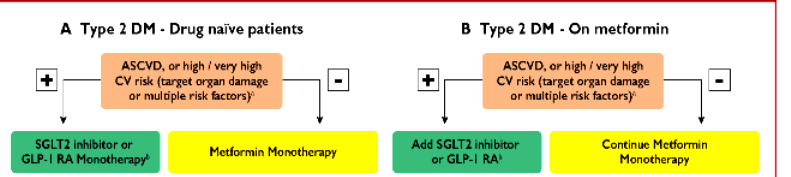
Το φάρμακο που χρησιμοποιείται ΠΡΩΤΟ (αν με τα πιο πάνω μέτρα δεν επιτευχθεί ο στόχος), είναι η Metformin (Μετφορμίνη πχ. Glucophage).
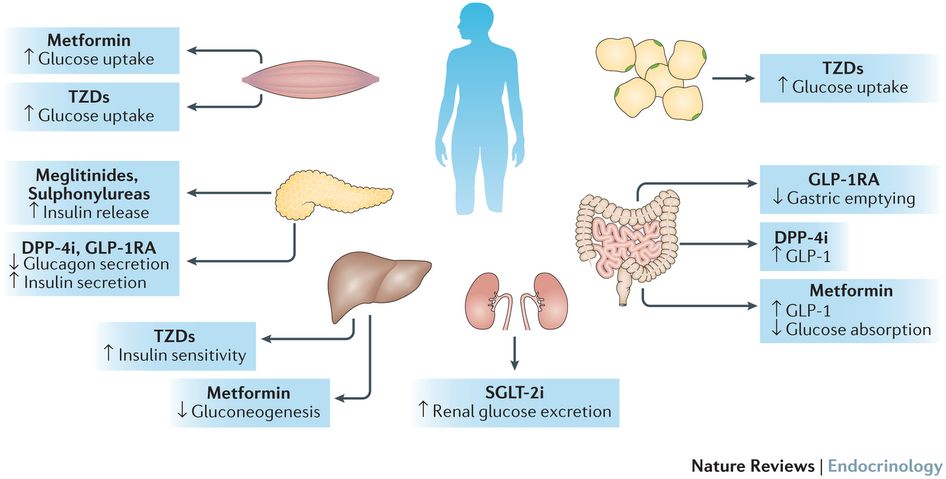
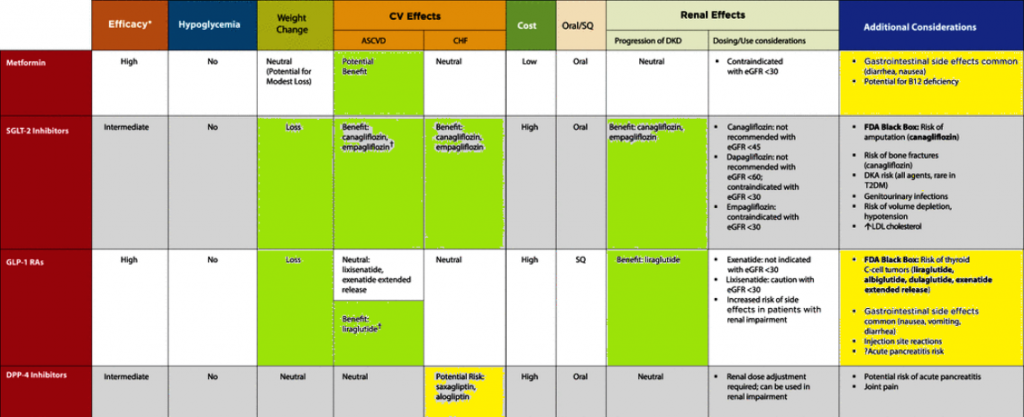
Αυτή αυξάνει την ευαισθησία των ιστών στην Ινσουλίνη, οπότε μειώνεται η ανάγκη αυξημένης παραγωγής της και επιπλέον μειώνει την παραγωγή γλυκόζης από το ήπαρ. (Η Metformin απαγορεύεται κυρίως σε βαρειά νεφρική ανεπάρκεια με eGFR <30 mL/min)
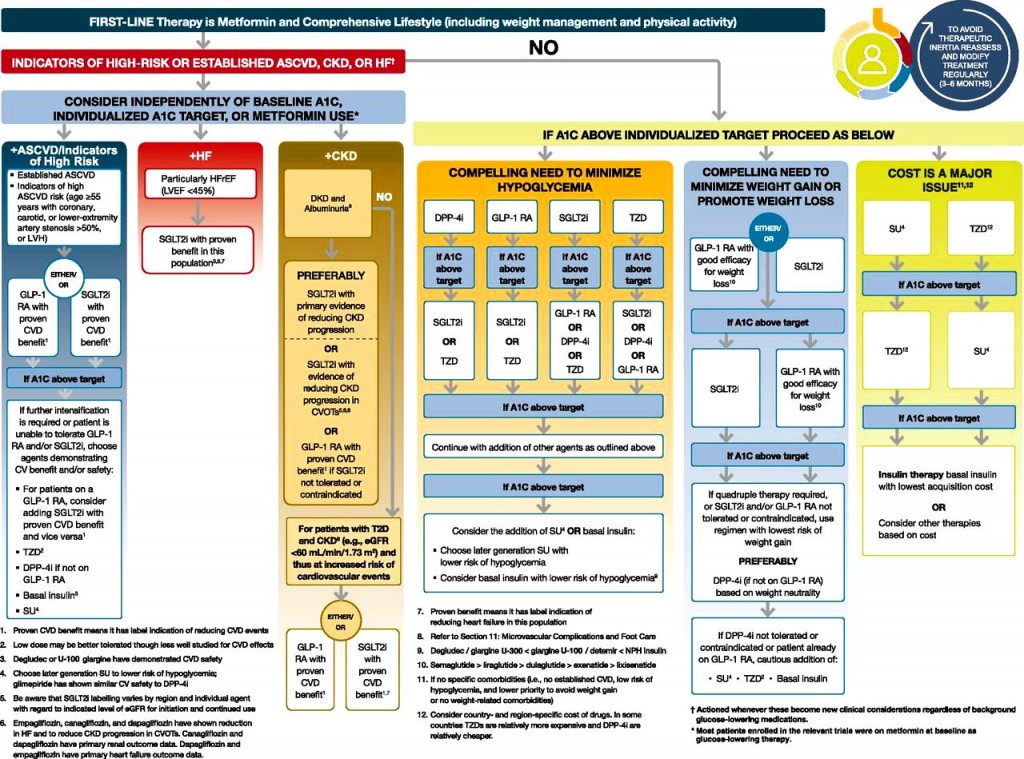
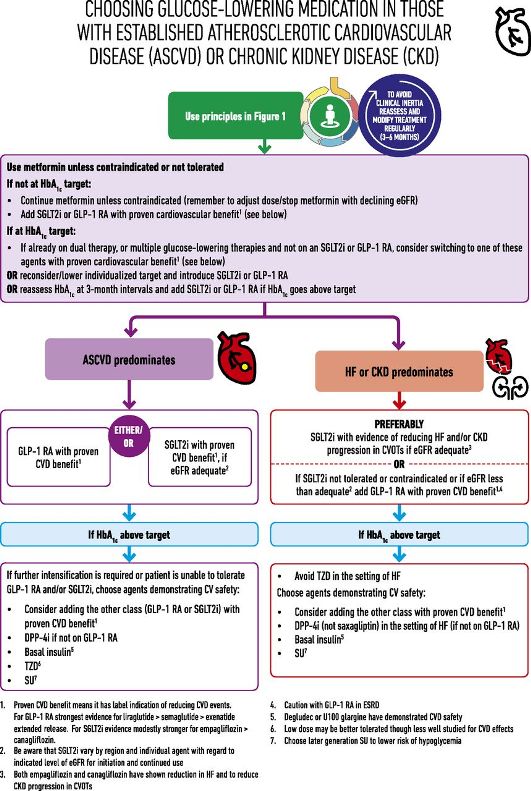
Αν δεν επιτευχθεί ο στόχος σε 3 μήνες, σαν 2ο φάρμακο (μετά την Metformin), σε όσους έχουν αθηρωματική καρδιαγγειακή πάθηση ή Καρδιακή Ανεπάρκεια ή Νεφρική Ανεπάρκεια, χορηγούνται οι αναστολείς SGLT2 (π.χ. η Empagliflozin – Jardiance) ή οι αγωνιστές του υποδοχέως του GLP-1 (π.χ. η Liraglutide – Victoza). Δες πιο κάτω.
>> Οι πρόσφατες οδηγίες (2022) συστήνουν από την αρχή τη χορήγηση αναστολέων SGLT2 σε συνύπαρξη Καρδιακής ανεπάρκειας (περίπου το 20% των Διαβητικών) και τη χορήγηση αγωνιστών του υποδοχέως του GLP-1 σε αθηρωματική νόσο (π.χ. Στεφανιαία Νόσο).
Αν χρειαστεί προστίθεται σαν 2ο φάρμακο είτε η Metformin είτε το άλλο από τα δυο που αναγράφονται πιο πάνω.
[## Οι αναστολείς SGLT2, αναστέλλουν την πρόσληψη Γλυκόζης και Νατρίου από τα νεφρά, οπότε η Γλυκόζη και το Νάτριο αποβάλλονται στα ούρα και μειώνονται στο αίμα.
## οι αγωνιστές του υποδοχέως του GLP-1 (δες πιο κάτω), μειώνουν το Σάκχαρο του αίματος (κυρίως με αύξηση της έκκρισης Ινσουλίνης από το πάγκρεας), δρουν προστατευτικά στην Καρδιά και τα αγγεία και αυξάνουν την αποβολή Νατρίου και νερού μέσω των νεφρών. Πρέπει να έχουμε υπ’ όψιν ότι αυτοί προκαλούν ταχυκαρδία]
Οι τελευταίες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρίας του 2019 συνιστούν σε όσους ανθρώπους έχουν ψηλό /πολύ ψηλό καρδιαγγειακό κίνδυνο και σε ανθρώπους με αθηρωματική καρδιαγγειακή νόσο που πρωτοεμφανίζεται Σ. Διαβήτης, το πρώτο φάρμακο να είναι αναστολέας SGLT2 ή/και αγωνιστής του υποδοχέως του GLP-1 και αν η Hb A1c παραμένει πάνω από 7%, τότε να προστίθεται η Μετφορμίνη.
https://academic.oup.com/eurheartj/article/41/2/255/5556890
Τα ΥΠΟΓΛΥΚΑΙΜΙΚΑ ΦΑΡΜΑΚΑ ΑΝΗΚΟΥΝ ΣΕ 4 ΟΜΑΔΕΣ ανάλογα με τον τρόπο δράσης τους.
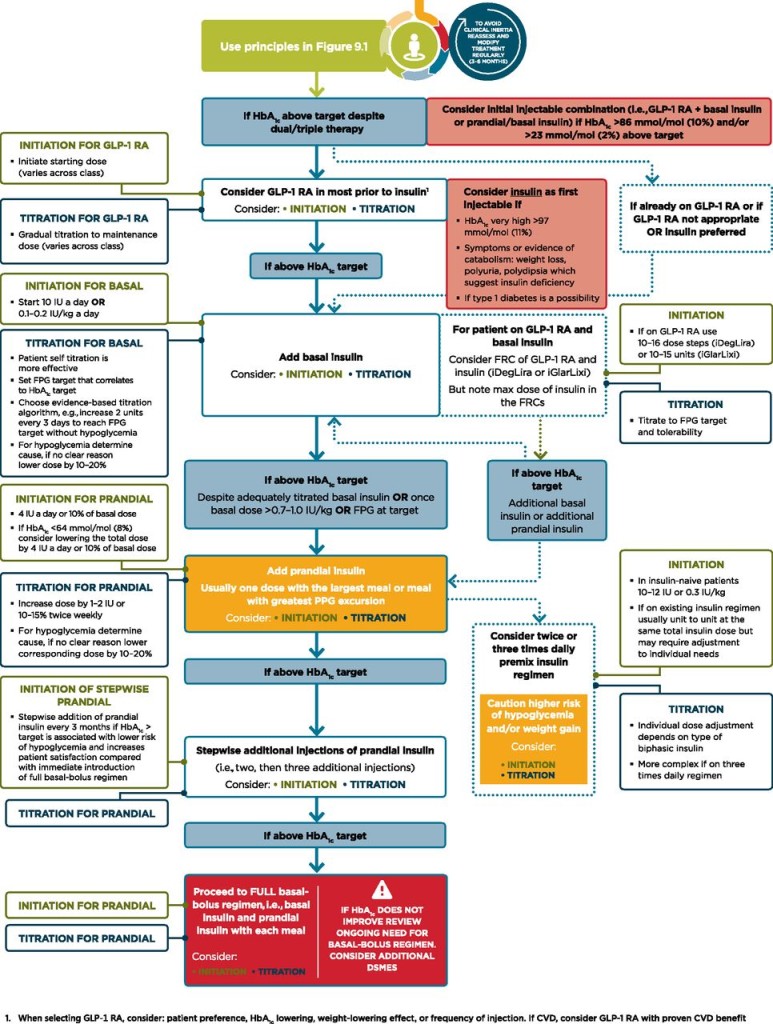
α) Η εξωγενώς χορηγούμενη Ινσουλίνη.
>> Έναρξη της Ινσουλίνης νωρίς (μόνη της ή με Μετφορμίνη ή με αγωνιστές του υποδοχέως GLP1) γίνεται σε νέο- διαγνωσμένους με Σ.Δ. που είναι συμπτωματικοί (π.χ. απώλεια κιλών ή πολυουρία και πολυδιψία) ή αν έχουν A1C ≥10% ή αν έχουν Σάκχαρο ≥300 mg/dL
>> Αν εχορηγείτο Μετφορμίνη, αυτή συνεχίζει να χορηγείται και μετά την έναρξη της Ινσουλίνης.
>> Αν συνυπάρχει Καρδιακή ανεπάρκεια αυτή χορηγείται με μεγάλη προσοχή, γιατί μπορεί να προκαλέσει κατακράτηση υγρών και αύξηση του βάρους.
β) Οι παροχείς Ινσουλίνης. Δρουν διεγείροντας τα β κύτταρα του παγκρέατος να παράγουν Ινσουλίνη. Αυτοί είναι:
i) 1) Οι Ινκρετίνες – Αγωνιστές του υποδοχέως του GLP-1, που έχουν επιπλέον δράση μειώνοντας την έκκριση Γλυκαγόνου (από τα άλφα κύτταρα του παγκρέατος) και είναι ενέσιμα ανά 7ήμερο (Τελευταίως κυκλοφορεί και Semaglutide από το στόμα – Rybelsus).
[Οι Ινκρετίνες είναι ορμόνες που εκκρίνονται μετά το φαγητό από τα κύτταρα του εντέρου και διεγείρουν τα β κύτταρα του παγκρέατος να εκκρίνουν Ινσουλίνη, ανάλογα με τη γλυκόζη του αίματος.
Αυτές είναι το glucagon-like peptide-1 (GLP-1) που εκκρίνεται από το έντερο και το gastric inhibitory peptide (GIP ή glucose-dependent insulinotropic polypeptide) που εκκρίνεται από το δωδεκαδάκτυλο]
>> Οι Ινκρετίνες αγωνιστές του υποδοχέως του GLP-1 προτιμούνται από την Ινσουλίνη αν είναι εφικτό. Αν χρειάζεται και Ινσουλίνη, αυτή προστίθεται.
Αυτοί είναι η Lixisenatide (Lyxumia), η Exenatide (Byetta), Dulaglutide (Trulicity), Albiglutide (Eperzan), η Liraglutide (Victoza) η Semaglutide (Ozempic ή Wegovy ή Rybelsus από το στόμα) κλπ.
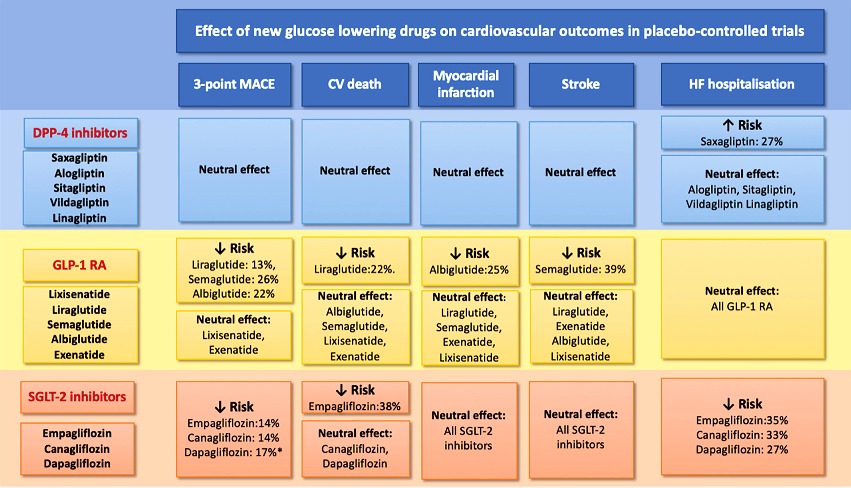
Οι 3 τελευταίες βρέθηκε πρόσφατα ότι μειώνουν την καρδιαγγειακή θνητότητα και νοσηρότητα σε αυξημένου κινδύνου ασθενείς. (Δες στο τέλος) και προτιμούνται σε αθηρωματική νόσο (π.χ. Στεφανιαία Νόσο, Ισχαιμικό εγκεφαλικό)
[Επίσης δοκιμάζεται από το στόμα το Orforglipron για απώλεια βάρους σε μη Διαβητικούς
https://www.nejm.org/doi/full/10.1056/NEJMoa2302392]
Αυτά μειώνουν το σωματικό βάρος, προστατεύουν τα β-κύτταρα του παγκρέατος, έχουν προστατευτική δράση στην καρδιά και τα αγγεία και αντιφλεγμονώδη δράση στα νεύρα, όμως προκαλούν ταχυκαρδία.
Έμμεσα λόγω μείωσης του σωματικού βάρους και της αρτηριακής πίεσης μειώνεται ο κίνδυνος Καρδιακής ανεπάρκειας.
>> Αυτά ΔΕΝ χορηγούνται ταυτόχρονα με τους αναστολείς του DPP-4.
i) 2) Οι Ινκρετίνες – Διπλοί Αγωνιστές των υποδοχέων του GLP-1 και του GIP, με πρώτο εκπρόσωπο την Τirzepatide (Mounjaro).
>>> Υπ’ όψιν ότι έχουν εγκριθεί για απώλεια Σωματικού Βάρους σε ΜΗ Διαβητικούς, ταυτόχρονα με δίαιτα και άσκηση, η Semaglutide (Wegovy) και η Τirzepatide (Mounjaro): α) σε παχύσαρκους με Δείκτη Μάζας Σώματος (ΔΜΣ) πάνω από 30 kg/m² και β) σε υπέρβαρους με ΔΜΣ 27 ως 30 kg/m² που έχουν Υπέρταση ή Υπερλιπιδαιμία ή Σ. Διαβήτη τύπου 2.
ii) Οι αναστολείς του DPP-4 έχουν και αυτοί επιπλέον δράση στο έντερο και δεν προκαλούν υπογλυκαιμία (Sitagliptin π.χ. Januvia/ ή Vildagliptin π.χ. Galvus και ότι λήγει σε gliptin).
>> Αυτοί απαγορεύονται ταυτόχρονα με αγωνιστές του υποδοχέως του GLP-1.
Η Saxogliptin (π.χ. Onglyza) αυξάνει τον κίνδυνο Καρδιακής Ανεπάρκειας ιδίως αν συνυπάρχει Νεφρική ή Καρδιακή Νόσος. Η Αlogliptin (π.χ. Vipidia) πιθανώς αυξάνει τον κίνδυνο Καρδιακής Ανεπάρκειας.
https://onlinelibrary.wiley.com/doi/full/10.1002/ejhf.1673
iii) οι Sulphonylureas (Σουλφονυλουρίες) όπως η Glibenclamide (π.χ. Daonil) ή Glimepiride (π.χ. Solosa).
Αυτές αυξάνουν τον κίνδυνο υπογλυκαιμίας και αύξησης του σωματικού βάρους.
Έτσι δεν συνιστάται η χορήγηση τους από την ADA (2021), παρά μόνο αν δεν μπορεί να πληρώσει ο ασθενής άλλα φάρμακα ή αν χορηγηθούν όλα τα άλλα φάρμακα και δεν επιτυγχάνεται ο στόχος της θεραπείας. Αν χορηγηθούν, συνιστάται κυρίως η Glimepiride.
iv) οι Meglitinides οι οποίες αυξάνουν το σωματικό βάρος (Repaglinide/Nateglinide-Starlix). (Μπορούν να δοθούν αντί των Σουλφονυλουριών αν αυτές προκαλούν αλλεργίες ή αν προκαλούν επιβραδυμένη υπογλυκαιμία).
Αυτές δεν χορηγούνται σήμερα.
γ) Οι αναστολείς της πρόσληψης γλυκόζης. Είναι δύο ειδών,
i) Οι αναστολείς SGLT2: Οι αναστολείς SGLT2, αναστέλλουν την πρόσληψη γλυκόζης (και Νατρίου) από το εγγύς τμήμα του σπειράματος του νεφρού, συνεπώς αποβάλλεται Ζάχαρο και Νάτριο στα ούρα: Αυτές είναι κυρίως η Empagliflozin (Jardiance), Canagliflozin (Invokana) και Dapagliflozin (Farxiga), Sotagliflozin (Zynquista) και ότι λήγει σε gliflozin.
Οι αναστολείς SGLT2 συστήνονται από την αρχή σε συνύπαρξη Καρδιακής ανεπάρκειας ή/και Νεφρικής Ανεπάρκειας. Μειώνουν τις νοσηλείες από Καρδιακή Ανεπάρκεια κατά 40% και τους θανάτους από όλες τις αιτίες κατά 50% συγκρινόμενοι με άλλα αντιδιαβητικά φάρμακα.
ii) οι αναστολείς της α-γλυκοζιδάσης που είναι αναστολείς της πρόσληψης γλυκόζης από το έντερο (Acarbose- Glucobay/ Miglitol- Diastabol)
δ) Οι ευαισθητοποιητές της Ινσουλίνης. Αυξάνουν την ευαισθησία περιφερικών ιστών στην Ινσουλίνη, οπότε μειώνεται η ανάγκη αυξημένης παραγωγής της. Επιπλέον μειώνουν την παραγωγή γλυκόζης από το ήπαρ. Αυτοί είναι:
i) η Metformin (Μετφορμίνη πχ. Glucophage) που είναι σχεδόν πάντα και η πρώτη επιλογή του γιατρού.
Η Μετφορμίνη, σε μονοθεραπεία, παρουσιάζει λιγότερο κίνδυνο υπογλυκαιμίας από τα άλλα.
Αυτή απαγορεύεται σε βαρειά νεφρική ανεπάρκεια με eGFR <30 mL/min/1.73 m2, σε βαρειά ηπατική ανεπάρκεια, σε κατάχρηση αλκοόλ, σε αποσταθεροποιημένη συμφορητική καρδιακή ανεπάρκεια, σε μειωμένη αιμάτωση των ιστών και σε οτιδήποτε μπορεί να προκαλέσει γαλακτική οξέωση.
Σε κάθαρση κρεατινίνης μεταξύ 30 και 45 ml/min, αυτή χορηγείται στη μισή δόση (NICE). Μακροχρόνια μειώνει την βιταμίνη Β12 στο σώμα οπότε συστήνεται ο περιοδικός έλεγχος της.
[Η Μετφορμίνη (Metformin) σύμφωνα με τις οδηγίες της ADA (2022) μπορεί να χορηγηθεί και για ΠΡΟΛΗΨΗ του Σ. Διαβήτη είτε σε γυναίκες που είχαν Διαβήτη της Κυήσεως είτε σε ενήλικες με Προδιαβήτη (ιδίως αν αν είναι 25 ως 60 ετών με Δείκτη μάζας σώματος >35 kg/m2, γλυκόζη νηστείας >110 mg/dL και Hb A1C mg/dL >6.0%.]
ii) Οι TZD (thiazolidinedions) ή Γλιταζόνες:
Η Pioglitazone (π.χ. Actos). Αυτή προκαλεί κατακράτηση υγρών, συνεπώς είναι επικίνδυνη σε καρδιακή ανεπάρκεια, ή μπορεί να την προκαλέσει, αν είναι ώριμη να δημιουργηθεί αυτή. Επίσης αυξάνει το σωματικό βάρος και επιπλέον ενοχοποιείται για αυξημένο κίνδυνο καρκίνου της ουροδόχου κύστεως.
Η άλλη TZD, η Rosiglitazone (Avandia), καλύτερα να μην χρησιμοποιείται λόγω του ότι αυξάνει τον κίνδυνο για καρδιακή ανεπάρκεια και ίσως οξύ έμφραγμα του μυοκαρδίου.
https://care.diabetesjournals.org/content/44/Supplement_1/S111
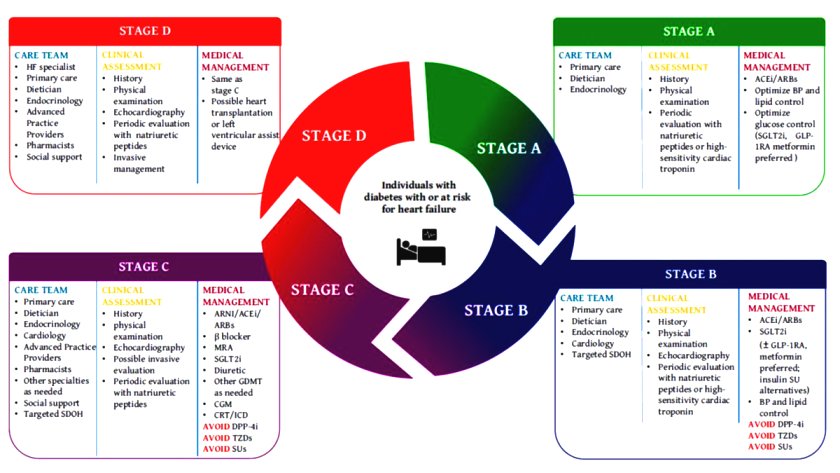
Το πιο πάνω σχεδιάγραμμα αφορά τους Διαβητικούς με Καρδιακή Ανεπάρκεια. (Ιούνιος 2022)
Η ΑΣΚΗΣΗ ΚΑΙ Η ΑΠΩΛΕΙΑ ΒΑΡΟΥΣ ΣΤΟΝ Σ.Δ.
Συνιστάται οπωσδήποτε φυσική δραστηριότητα, με αερόβια κυρίως άσκηση, ιδίως το βάδισμα, περισσότερο από 150 λεπτά ανά εβδομάδα, με ταχύτητα περίπου 5 χιλιόμετρα/ώρα, μοιρασμένη σε 3 ημέρες. Οι παλμοί δεν πρέπει να ξεπερνούν το 70% από τον αριθμό που θα βρεθεί όταν αφαιρεθεί η ηλικία από τον αριθμό 220.
Αρχικά πρέπει επειγόντως να χάσει το 7% του Σωματικού Βάρους του και μετά στη συνέχεια να φτάσει σιγά- σιγά στο ιδανικό του βάρος ανάλογα με το ύψος του, που υπολογίζεται από τον τύπο Ύψος χΎψος (σε μέτρα) χ 25.
Πρόσφατη μελέτη έδειξε ότι αν κάποιος με πρωτοεμφανιζόμενο (λιγότερο από 3 χρόνια) Σ. Διαβήτη, χάσει πάνω από 10 κιλά (και παραμείνει σ’ αυτά), έχει πολλές πιθανότητες να υποχωρήσει ο Διαβήτης (χωρίς φάρμακα / αποτελέσματα 2ετίας).
ΠΕΡΙΣΣΟΤΕΡΕΣ ΛΕΠΤΟΜΕΡΕΙΕΣ
Φάρμακο πρώτης επιλογής είναι σχεδόν πάντα η Metformin
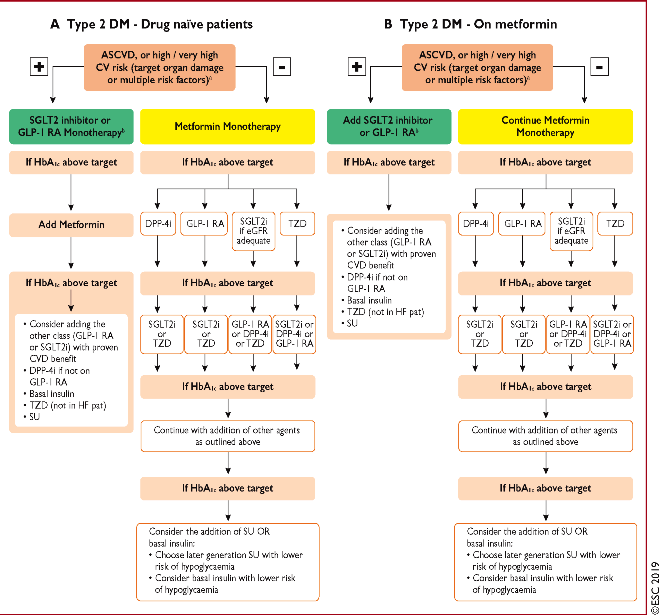
Όμως βάσει των Ευρωπαϊκών οδηγιών του 2019, σε ανθρώπους με ψηλό /πολύ ψηλό καρδιαγγειακό κίνδυνο και σε ανθρώπους με αθηρωματική καρδιαγγειακή νόσο που πρωτοεμφανίζεται Σ. Διαβήτης, το πρώτο φάρμακο που χορηγείται είναι αναστολέας SGLT2 ή αγωνιστής του υποδοχέως του GLP-1 και αν χρειαστεί (αν η Hb A1c παραμένει >7%), τότε προστίθεται Μετφορμίνη.
* Αν μετά 3 μήνες δεν έχουμε το επιθυμητό αποτέλεσμα στην τιμή της Hb A1c (στην καταπολέμηση της υπεργλυκαιμίας), με τη μέγιστη ανεκτή δόση της Metformin, θα προσθέσουμε και 2ο φάρμακο.
Αν όμως η πρώτη, με τη διάγνωση, Hb A1c είναι ≥9% θα χορηγήσουμε διπλή θεραπεία από την αρχή.
Προτιμούνται σαν 2ο φάρμακο (μετά την Metformin), σε όσους έχουν αθηρωματική καρδιαγγειακή πάθηση ή Καρδιακή Ανεπάρκεια ή Νεφρική Ανεπάρκεια οι αναστολείς SGLT2 (προς το παρόν την Empagliflozin – Jardiance) ή οι αγωνιστές του υποδοχέως του GLP-1 (Liraglutide – Victoza / Semaglutide (Ozempic) ενέσιμο μία φορά την εβδομάδα).
Αν στις πιο πάνω παθήσεις χρειάζονται 3 φάρμακα για τη μείωση του σακχάρου, χορηγούνται η Metformin + η Empagliflozin + η Liraglutide (ή η Semaglutide)
* Καρδιαγγειακή πάθηση είναι: H Στεφανιαία Νόσος, η Καρδιακή Ανεπάρκεια το παλαιό Αγγειακό Εγκεφαλικό Επεισόδιο, το Παροδικό Ισχαιμικό Εγκεφαλικό Επεισόδιο, η ύπαρξη ανευρύσματος της θωρακικής ή κοιλιακής αορτής, η στένωση των έσω καρωτίδων, όπως και η ύπαρξη αποφρακτικής αρτηριοπάθειας των κάτω άκρων.
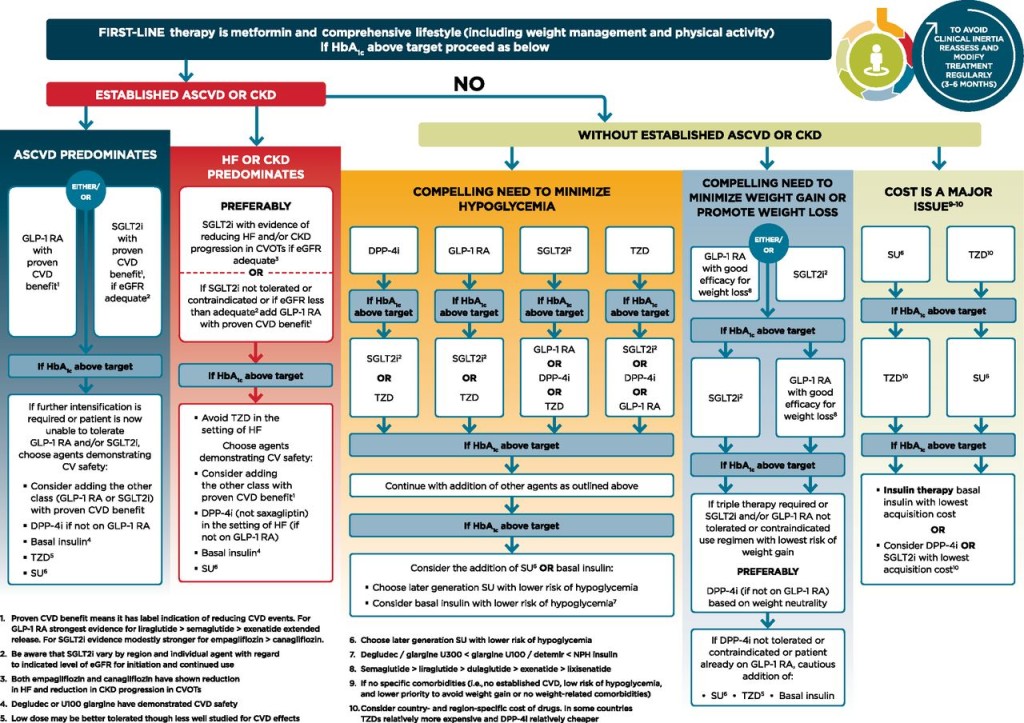
Για όσους ΔΕΝ έχουν Καρδιαγγειακή πάθηση, το δεύτερο φάρμακο μπορεί να επιλεγεί από οποιαδήποτε από τις επόμενες 5 κατηγορίες φαρμάκων: sulfonylurea, DPP-4 αναστολέας, SGLT2 αναστολέας, αγωνιστές του υποδοχέως του GLP-1 ή βασική Ινσουλίνη.
Η thiazolidinedione, Pioglitazone (π.χ. Actos) καλύτερα να αποφεύγεται λόγω κατακράτησης υγρών.
Στις οδηγίες συστήνεται ότι οι θεραπευτικές αποφάσεις πρέπει να λαμβάνονται σε συνεργασία με τον ασθενή, αφού του εξηγηθούν ακριβώς τα υπέρ και τα κατά, κάθε επιλογής.
ADA 2019: http://care.diabetesjournals.org/content/42/Supplement_1/S90
* Αν με τον διπλό συνδυασμό εξακολουθούμε να μην έχουμε το επιθυμητό αποτέλεσμα στην υπεργλυκαιμία, μετά από άλλους 3 μήνες, θα προσθέσουμε και 3ο φάρμακο.
* Αν και με τον τριπλό συνδυασμό δεν έχουμε το επιθυμητό αποτέλεσμα μετά από 3 μήνες, θα καταφύγουμε στην Ινσουλίνη, είτε μόνη της, είτε μαζί με χάπι από το στόμα, συνήθως την Metformin.
Σκεφτόμαστε τη έναρξη Ινσουλίνης (μόνη της ή με Μετφορμίνη ή με αγωνιστές του υποδοχέως GLP1):
a) σε νέο- διαγνωσμένους με Σ.Δ. που είναι συμπτωματικοί (π.χ. πολυουρία, πολυδιψία) ή/και έχουν A1C ≥10% ή/και έχουν Σάκχαρο ≥300 mg/dL
b) αν με την μέγιστη ανεκτή θεραπεία δεν επιτυγχάνεται ο γλυκαιμικός στόχος (π.χ. A1C <7%).
http://care.diabetesjournals.org/content/42/Supplement_1/S90
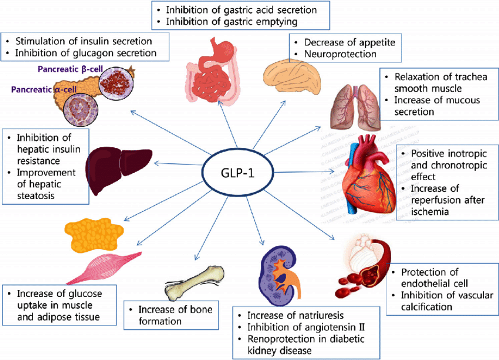
ΛΙΓΑ ΓΙΑ ΤΟΥΣ ΑΓΩΝΙΣΤΕΣ ΤΟΥ ΥΠΟΔΟΧΕΩΣ ΤΟΥ GLP-1
# Οι άλλοι αγωνιστές του υποδοχέως του GLP-1 (GLP-1RAs) πέρα από την Liraglutide, τη Semaglutide, και τη Albiglutide, δεν έδειξαν μείωση των καρδιαγγειακών επεισοδίων.
H Semaglutide (Ozempic) αρχίζει με 0,25 mg χορηγούμενα με ένεση μία φορά την εβδομάδα.
H Dulaglutide (Trulicity) αρχίζει με 0,75 mg χορηγούμενα με ένεση μία φορά την εβδομάδα
Η Albiglutide (π.χ. Eperzan ή Τanzeum) αρχίζει με 30 mg χορηγούμενα με ένεση μία φορά την εβδομάδα.
H Liraglutide (Victoza) αρχίζει με 0.6 mg εφάπαξ ημερησίως.
H Lixisenatide (Lyxumia) αρχίζει με 10 mcg εφάπαξ ημερησίως.
H Exenatide (Byetta) αρχίζει με 5 μg, δις ημερησίως.
H GLP-1 είναι ορμόνη που εκκρίνεται από το τελικό τμήμα του λεπτού εντέρου και το παχύ έντερο, όταν ληφθεί φαγητό.
H GLP-1 και οι GLP-1RAs μειώνουν το Σάκχαρο του αίματος (κυρίως με αύξηση της έκκρισης Ινσουλίνης από το πάγκρεας), δρουν προστατευτικά στην Καρδιά και τα αγγεία, αυξάνουν την αποβολή Νατρίου και νερού μέσω των νεφρών και επίσης έχουν πολλές άλλες δράσεις σε διάφορα άλλα συστήματα του οργανισμού.
# Οι συχνότερες παρενέργειες των GLP-1RAs είναι η ναυτία, οι εμετοί και οι διάρροιες.
# Η Semaglutide βρέθηκε να αυξάνει την διαβητική αμφιβληστροειδοπάθεια.
# Η Semaglutide ξεκινά με 0.25 mg υποδορίως ανά εβδομάδα και σε 1 μήνα μπορεί να αυξηθεί σταδιακά μέχρι το 1 mg υποδορίως ανά εβδομάδα. (Τελευταίως κυκλοφορεί και Semaglutide από το στόμα – Rybelsus).
# Η Liraglutide είναι ενέσιμη υποδορίως κάθε μέρα και τα υπόλοιπα είναι ενέσιμα υποδορίως κάθε 7 μέρες.
# Οι GLP-1RAs δεν πρέπει να συγχορηγούνται με οι αναστολείς του DPP-4 (π.χ. Sitagliptin– Januvia, Vildagliptin–Galvus και ότι λήγει σε gliptin).
# Από μόνοι τους οι GLP-1RA δύσκολα προκαλούν υπογλυκαιμία, αν όμως συνδυαστούν με Ινσουλίνη ή Σουλφονυλουρίες (π.χ. Glibenclamide–Daonil, Glimepiride–Solosa), μπορεί να προκληθεί υπογλυκαιμία.
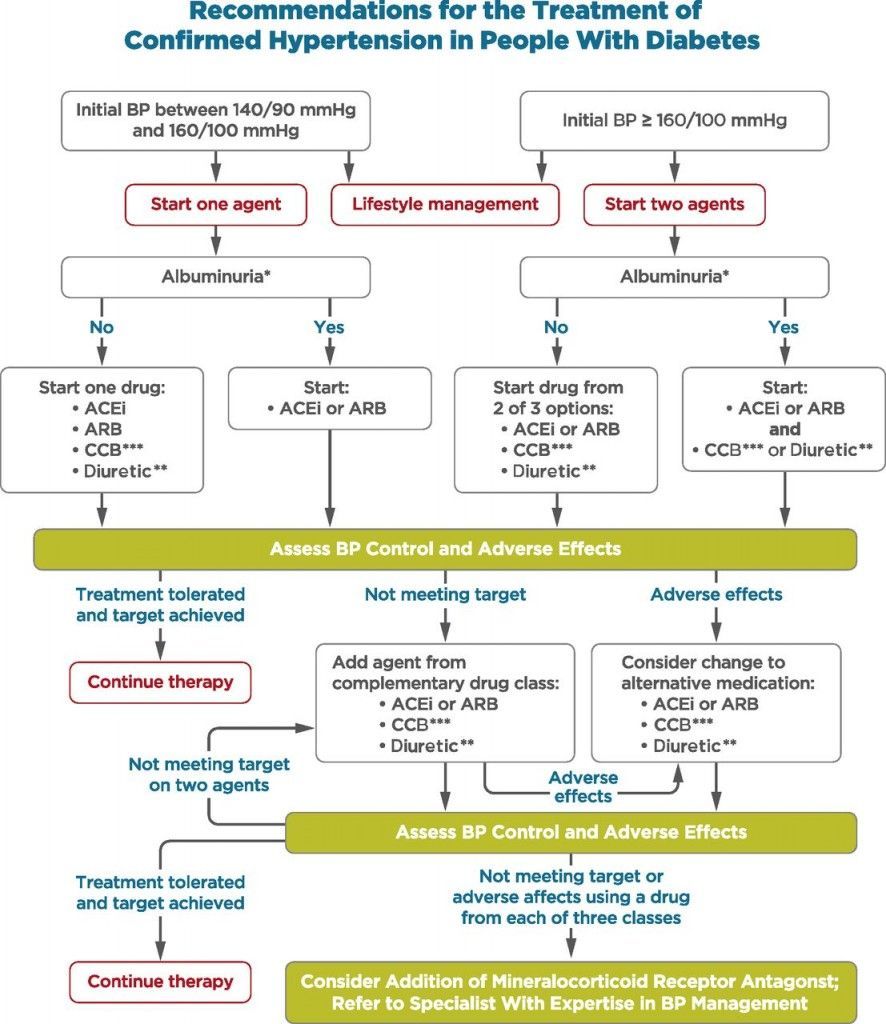
ΥΠΕΡΤΑΣΗ ΚΑΙ ΔΙΑΒΗΤΗΣ
Στους Διαβητικούς σύμφωνα με τις τελευταίες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρίας (2018), η αρτηριακή πίεση πρέπει να κυμαίνεται (στόχος) στα 125-135/ 70-80 mm Hg.
Ειδικότερα, για τους Διαβητικούς τους > 65 ετών η αρτηριακή πίεση πρέπει να κυμαίνεται στα 130-140/ 70-80 mm Hg.
https://academic.oup.com/eurheartj/article/39/33/3021/5079119#123461204
Ο πιο πάνω πίνακας της ADA, του 2019, αφορά τη θεραπεία της Υπέρτασης στους Διαβητικούς.
Η ΜΕΙΩΣΗ ΤΗΣ LDL ΧΟΛΗΣΤΕΡΙΝΗΣ ΣΕ ΔΙΑΒΗΤΙΚΟΥΣ
Α) Σύμφωνα με τις AACE/ACE
# Όσοι έχουν μόνο Διαβήτη, χωρίς άλλους παράγοντες κινδύνου θεωρούνται υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <100 mg/dL.
# Αν έχουν και έναν ή περισσότερους παράγοντες κινδύνου, θεωρούνται πολύ υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <70 mg/dL.
# Όσοι έχουν Διαβήτη και είχαν Έμφραγμα, Ισχαιμικό Εγκεφαλικό ή χρόνια Νεφροπάθεια 3ου– 4ου σταδίου, θεωρούνται εξαιρετικά υψηλού κινδύνου και θα πρέπει να έχουν LDL Χοληστερίνη <55 mg/dL.
https://www.aace.com/sites/all/files/diabetes-algorithm-executive-summary.pdf]
Β) Σύμφωνα με τις AHA/ACC
# Για πρωτογενή πρόληψη σε Διαβητικούς 40 ως 75 ετών με LDL Χοληστερίνη >70 mg/dL, ξεκινά Στατίνη μέτριας ισχύος και αν υπάρχουν και άλλοι παράγοντες κινδύνου, ξεκινά Στατίνη μεγάλης ισχύος.
Για >75 ετών το όφελος είναι ελαφρώς μεγαλύτερο του κινδύνου για έναρξη Στατίνης, αν όμως λαμβάνουν ήδη Στατίνη, συνιστάται η συνέχιση της.
# Για δευτερογενή πρόληψη, σε Διαβητικούς ή μη Διαβητικούς.
Σε όλους με κλινική Αθηρωματική νόσο, χορηγείται Ισχυρή Στατίνη. (Αν υπάρξουν παρενέργειες αλλάζουμε σε μέτριας ισχύος. Αν > 75 ετών μέτρια ή ισχυρή Στατίνη)
Σε όσους παραμένει η LDL > 70 mg/dL, παρά το ότι λαμβάνουν τη μέγιστη ανεκτή δόση Στατίνης, προσθέτουμε Εζετιμίμπη (π.χ. Ezetrol).
Σε όσους είναι πολύ υψηλού κινδύνου*, αν με τη διπλή θεραπεία (Στατίνη +Εζετιμίμπη) δεν μειωθεί η LDL < 70 mg/dL, προσθέτουμε επιπλέον και αναστολέα του ενζύμου PCSK9 (τριπλή θεραπεία).
https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000624
Η ΠΡΟΛΗΠΤΙΚΗ ΑΣΠΙΡΙΝΗ ΣΤΟΥΣ ΔΙΑΒΗΤΙΚΟΥΣ
Βάσει της μελέτης ASCEND, το όφελος είναι περίπου ίδιο με τον κίνδυνο. Έτσι η σύσταση της ADA 2019, είναι ότι αν ο καρδιαγγειακός κίνδυνος είναι μεγάλος και ο κίνδυνος αιμορραγίας μικρός, πιθανώς μπορεί να χορηγηθεί προληπτική Ασπιρίνη (75–162 mg/ημέρα), όχι όμως σε ηλικιωμένους.
http://care.diabetesjournals.org/content/42/Supplement_1/S103
Μελέτη ASCEND: Όσον αφορά την προληπτική χορήγηση Ασπιρίνης σε Διαβητικούς > 40 ετών (μέσος όρος 63 ετών), μετά από 7.4 χρόνια τα σοβαρά καρδιαγγειακά επεισόδια (έμφραγμα, εγκεφαλικό, θάνατος από αυτά) μειώθηκαν κατά 1.1% (8.5% vs 9.6%) συγκριτικά με ψευδοφάρμακο (απόλυτη μείωση) αλλά αυξήθηκαν οι σοβαρές αιμορραγίες κατά 0.9% (4.1% vs 3.2%) συγκριτικά με ψευδοφάρμακο (απόλυτη αύξηση).
https://www.nejm.org/doi/full/10.1056/NEJMoa1804988
Για τη θεραπεία του Προδιαβήτη δες το άρθρο ο ΠΡΟΔΙΑΒΗΤΗΣ
(Ο προ-διαβήτης θεωρείται παράγοντας κινδύνου για Σ.Δ. και καρδιαγγειακές νόσους.
Η ADA συνιστά απώλεια βάρους τουλάχιστον 7% και άσκηση.
Αν δε ο δείκτης μάζας σώματος είναι μεγαλύτερος από 35 (κιλά δια το τετράγωνο του ύψους, σε μέτρα) ή η ηλικία είναι μικρότερη από 60 ετών πιθανώς πρέπει να χορηγηθεί και Μetformine.)
### Τελικά είναι φανερό ότι ο Σακχαρώδης Διαβήτης είναι στην ουσία νόσος του αυξημένου φαγητού και της καθιστικής ζωής, οπότε σε ανθρώπους με θέληση είναι ευκολότερο να ρυθμιστεί. Αλλιώς αναμένεται στο μέλλον να εξελιχθεί σε επιδημία, στις δυτικού τύπου κοινωνίες.
Βιβλιογραφία:
- https://care.diabetesjournals.org/content/diacare/suppl/2019/12/20/43.Supplement_1.DC1/Standards_of_Care_2020.pdf
- http://care.diabetesjournals.org/content/40/Supplement_1/S64
- http://professional.diabetes.org/sites/professional.diabetes.org/files/media/dc_40_s1_final.pdf
- http://www.ndei.org/uploadedFiles/Common/NDEI/Treatment_Guidelines/ADA%202015%20Summary%20PDF.pdf
- http://eurheartj.oxfordjournals.org/content/ehj/34/39/3035.full.pdf
- The American Journal of Clinical Nutrition,2002, International table of glycemic index and load values. /on line: ajcn.nutrition.org/content/76/1/5.full.pdf
- Ελληνική Διαβητολογική Εταιρία, 2013. Οδηγός διατροφής για τη ρύθμιση του Διαβήτη. gr/wp-content/uploads/2013/diatrofi.pdf