Η ΑΝΤΙΘΡΟΜΒΩΤΙΚΗ (ΑΝΤΙΠΗΚΤΙΚΑ / ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ) ΘΕΡΑΠΕΙΑ ΚΑΙ Η ΕΓΧΕΙΡΗΣΗ
Ενημερώθηκε στις 19/10/2020
ΣΥΝΟΠΤΙΚΑ
Σύμφωνα με τις οδηγίες του Αμερικανικού Κολεγίου Χειρουργών (2018) που αφορούν το χειρισμό των αντιπηκτικών και αντιαιμοπεταλιακών σε προγραμματισμένη εγχείρηση.
### ΣΤΑ DOACs:
ΔΕΝ γίνεται γεφύρωση
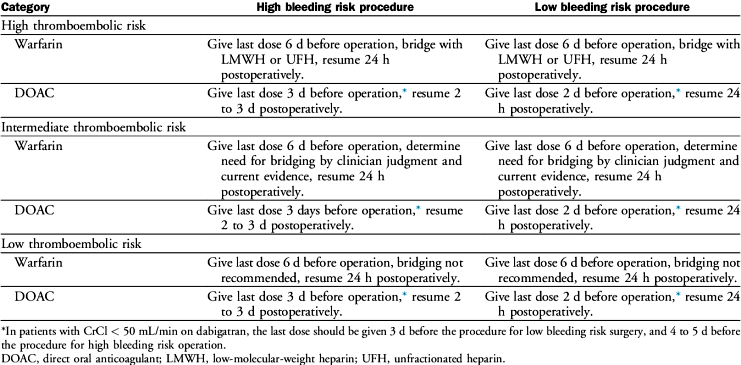
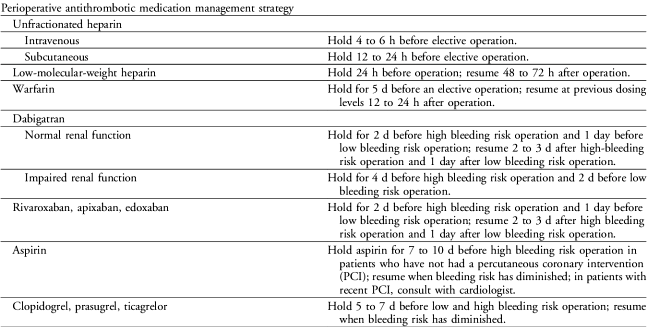
1) Σε ΑΥΞΗΜΕΝΟ κίνδυνο αιμορραγίας: Διακοπή 3 μέρες πριν/ Επανέναρξη 2-3 μέρες μετά
2) Σε Μειωμένο κίνδυνο αιμορραγίας: Διακοπή 2 μέρες πριν/ Επανέναρξη 24 ώρες μετά.
### ΣΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
Α) Στην Ασπιρίνη: ΔΕΝ γίνεται γεφύρωση /// Διακοπή 7-10 μέρες (αν ΔΕΝ υπάρχει DΕStent στον τελευταίο χρόνο) / Επανέναρξη της όταν μειωθεί ο κίνδυνος αιμορραγίας.
Σε εγχείρηση με μειωμένο κίνδυνο αιμορραγίας ΔΕΝ γίνεται διακοπή της Ασπιρίνης !! (δες πιο κάτω)
Β) Στα άλλα αντιαιμοπεταλιακά: ΔΕΝ γίνεται γεφύρωση /// Διακοπή 5-7 μέρες σε ΟΛΕΣ τις εγχειρήσεις / Επανέναρξη τους όταν μειωθεί ο κίνδυνος αιμορραγίας.
### ΣΤΟ SINTROM
Α) Για όσους λαμβάνουν το Sintrom και έχουν ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας ή τεχνητή μηχανική βαλβίδα στην καρδιά, γίνεται γεφύρωση.
[Η γεφύρωση θα γίνει με ηπαρίνη χαμηλού μοριακού βάρους, σε δόση 1 mg/κιλό x 2 ημερησίως (αν η κάθαρση Κρεατινίνης είναι >30 mL/min).]
Β) Για τους υπόλοιπους, γίνεται γεφύρωση μόνο σε μεγάλο θρομβοεμβολικό κίνδυνο > 10% τον χρόνο (τιμή CHA2DS2–VASc, από 7 και πάνω) ή αν έχει προηγηθεί το προηγούμενο τρίμηνο θρομβοεμβολικό επεισόδιο (και εφ’ όσον ο κίνδυνος αιμορραγίας δεν είναι αυξημένος και δεν υπάρχει στο τελευταίο τρίμηνο μεγάλη αιμορραγία ή αιμορραγία στον εγκέφαλο).
#### Ο ΚΙΝΔΥΝΟΣ ΘΡΟΜΒΟΕΜΒΟΛΗΣ ΣΕ ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ
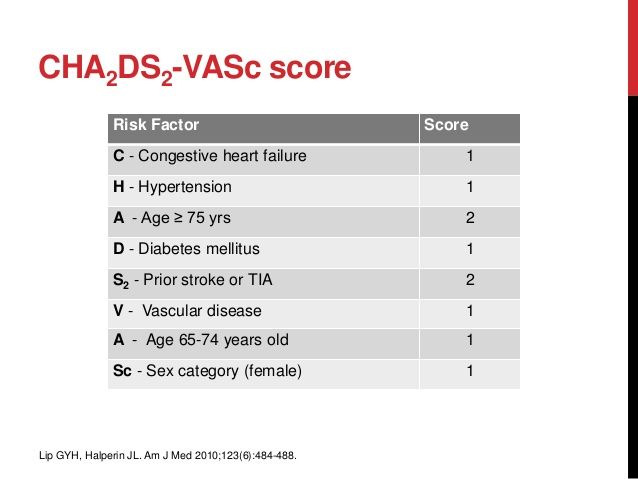
Υπολογίζουμε τον κίνδυνο για θρομβοεμβολή κατά τις μέρες διακοπής του με τον υπολογιστή με το εργαλείο score CHA2DS2-VASc.
#### Ο ΚΙΝΔΥΝΟΣ ΑΙΜΟΡΡΑΓΙΑΣ
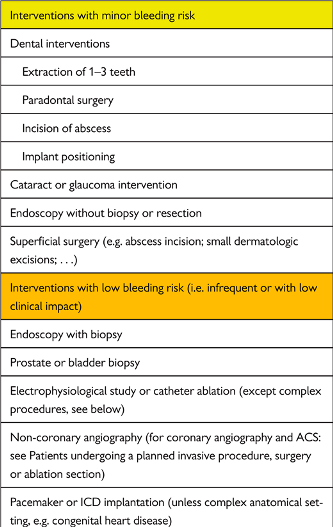
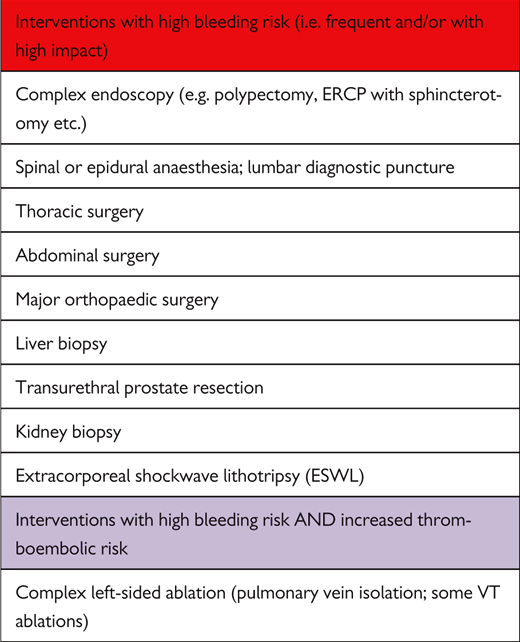
Το ACC αναφέρει ότι ο κίνδυνος της αιμορραγίας εξαρτάται τόσο από το είδος της εγχείρησης όσο και από παράγοντες του ασθενούς.
Ο κίνδυνος ανάλογα με το είδος της εγχείρησης και ανά ειδικότητα φαίνεται σε πίνακα του ACC (Αμερικανικό Κολέγιο Καρδιολογίας).
http://jaccjacc.acc.org/Clinical_Document/PMAC_Online_Appendix.pdf
### Για την πήξη και τις θρομβώσεις επισκεφθείτε το αντίστοιχο άρθρο: Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ
Τα αντιπηκτικά φάρμακα δρούν στους παράγοντες της πήξεως με τελικό αποτέλεσμα τη μειωμένη παραγωγή Ινώδους.
Τα συνήθως χρησιμοποιούμενα είναι το Sintrom, τα νεότερα αντιπηκτικά (NOACs) και οι ηπαρίνες χαμηλού μοριακού βάρους (LMWH).
### Για τα αντιπηκτικά επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
Τα αντιαιμοπεταλιακά φάρμακα δρουν εμποδίζοντας τη συγκόλληση των αιμοπεταλίων και έτσι τη δημιουργία του αιμοπεταλιακού θρόμβου.
Αυτά που χρησιμοποιούμε κυρίως σήμερα είναι η Ασπιρίνη και οι ανταγωνιστές των ADP υποδοχέων των αιμοπεταλίων ή υποδοχέων P2Y12.
### Για τα αντιαιμοπεταλιακά φάρμακα επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ
ΓΕΝΙΚΑ
# Τα Αντιπηκτικά φάρμακα όπως το Sintrom και τα νεότερα αντιπηκτικά- NOACs (Dabigatran – Pradaxa/ Rivaroxaban – Xarelto / Apixaban – Eliquis) χρησιμοποιούνται πολύ συχνά στην Καρδιολογία για αποφυγή ανεπιθύμητων θρομβώσεων.
Αυτά χρησιμοποιούνται κυρίως σε ανθρώπους με Κολπική Μαρμαρυγή για πρόληψη εμβολικού εγκεφαλικού επεισοδίου αλλά και σε ύπαρξη μηχανικών καρδιακών βαλβίδων, σε καταστάσεις υπερπηκτικότητας του αίματος (π.χ. αντιφωσφολιπιδικό σύνδρομο) και σε εν τω βάθει θρομβοφλεβίτιδα.
Περίπου 1 στους 6 ανθρώπους που λαμβάνουν αντιπηκτική θεραπεία, θα χρειαστεί να υποβληθεί σε προγραμματισμένη μικρή ή μεγάλη εγχείρηση ή παρέμβαση (π.χ. κολονοσκόπηση) κάθε χρόνο.
# Τα αντιαιμοπεταλιακά φάρμακα είναι η Ασπιρίνη και οι ανταγωνιστές των υποδοχέων ADP (P2Y12) των αιμοπεταλίων. Οι τελευταίοι είναι τρεις, η Clopidogrel- Κλοπιδογρέλη (Plavix), η Prasugrel- Πρασουγρέλη (Efient) και η Ticagrelor- Τικαγρελόρη (Brilique).
Τα Αντιαιμοπεταλιακά φάρμακα δρουν εμποδίζοντας τη συγκόλληση των αιμοπεταλίων και έτσι τη δημιουργία του αιμοπεταλιακού θρόμβου.
Αυτά χρησιμοποιούνται πολύ συχνά στην Καρδιολογία και στη Νευρολογία, σε ανθρώπους με Σταθερή Στεφανιαία Νόσο ή μετά από Οξύ Στεφανιαίο Σύνδρομο ή μετά από τοποθέτηση stent ή μετά από Εγχείρηση Bypass ή μετά από ισχαιμικό εγκεφαλικό επεισόδιο ή σε αποφρακτική αρτηριοπάθεια των κάτω άκρων, για να μην δημιουργούνται θρόμβοι στις αθηροσκληρωτικές πλάκες, στο stent ή στο παρακαμπτήριο μόσχευμα.
Έτσι υπάρχουν ορισμένα ερωτήματα πριν από μια προγραμματισμένη εγχείρηση:
Θα χρειαστεί να διακοπεί η αντιθρομβωτική θεραπεία πριν την εγχείρηση; και για πόσο;
Για όσες μέρες θα σταματήσει η χορήγηση της αντιθρομβωτικής θεραπείας, πρέπει να γίνει γεφύρωση της; Δηλαδή πρέπει να δοθεί για την περίοδο διακοπής της, κάποια ηπαρίνη χαμηλού μοριακού βάρους (LMWH);
ΠΕΡΙΛΗΠΤΙΚΑ
ΤΟ SINTROM
Α) Για όσους λαμβάνουν το Sintrom και έχουν ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας ή τεχνητή μηχανική βαλβίδα στην καρδιά, γίνεται γεφύρωση.
[Η γεφύρωση θα γίνει με ηπαρίνη χαμηλού μοριακού βάρους, σε δόση 1 mg/κιλό x 2 ημερησίως (αν η κάθαρση Κρεατινίνης είναι >30 mL/min).]
Β) Για τους υπόλοιπους, γίνεται γεφύρωση μόνο σε μεγάλο θρομβοεμβολικό κίνδυνο > 10% τον χρόνο (τιμή CHA2DS2–VASc, από 7 και πάνω) ή αν έχει προηγηθεί το προηγούμενο τρίμηνο θρομβοεμβολικό επεισόδιο (και εφ’ όσον ο κίνδυνος αιμορραγίας δεν είναι αυξημένος και δεν υπάρχει στο τελευταίο τρίμηνο μεγάλη αιμορραγία ή αιμορραγία στον εγκέφαλο).
[# Υπολογίζουμε τον κίνδυνο για θρομβοεμβολή κατά τις μέρες διακοπής του με τον υπολογιστή CHA2DS2–VASc.
# Αν ο κίνδυνος θρομβοεμβολής είναι μεγάλος θα πρέπει να υπολογίσουμε τον κίνδυνο αιμορραγίας, ανάλογα με την επέμβαση και τον ασθενή.
# Γεφύρωση θα γίνει αν ο κίνδυνος θρομβοεμβολής είναι μεγάλος και ταυτόχρονα ο κίνδυνος αιμορραγίας δεν είναι μεγάλος.]
Σύμφωνα με το Αμερικανικό Κολέγιο Χειρουργών:
Στο Sintrom: Γεφύρωση γίνεται σε Ψηλό** (δες πίνακα) και πιθανώς σε μέτριο* θρομβοεμβολικό κίνδυνο με CHA2DS2-VASc score > 5-6 /// Η διακοπή γίνεται 5-6 μέρες πριν/ Η επανέναρξη γίνεται 24 ώρες μετά
** Επίσης ψηλός θρομβοεμβολικός κίνδυνος υπάρχει σε ισχαιμικό εγκεφαλικό < 3 μήνες ή σε ορισμένες μηχανικές καρδιακές βαλβίδες, σε πνευμονική εμβολή του τελευταίου 3μηνου και σε βαρειά θρομβοφιλία (αντιφωσφολιπιδικό σύνδρομο, έλλειψη αντιθρομβίνης, πρωτείνης C ή S και σε ασθενείς με ομόζυγο παράγοντα V Leiden ή ομόζυγο μετάλλαξη της prothrombin G20210A)
* Μέτριος θρομβοεμβολικός κίνδυνος υπάρχει σε ισχαιμικό εγκεφαλικό > 3 μήνες, σε ορισμένες μηχανικές καρδιακές βαλβίδες, σε πνευμονική εμβολή πριν 3-12 μήνες (ή σε ενεργό καρκίνο), σε ελαφρά θρομβοφιλία (ετερόζυγος παράγοντας V Leiden ή ετερόζυγος μετάλλαξη της prothrombin G20210A)
Ο ανωτέρω πίνακας δείχνει την πρακτική σε περίπτωση γεφύρωσης
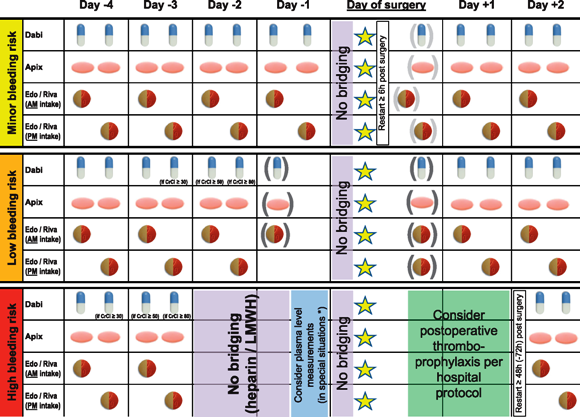
ΤΑ ΝΕΑ ΑΝΤΙΠΗΚΤΙΚΑ (ΝΟΑCs ή DOACs)
# Στα ΝΟΑCs ΔΕΝ γίνεται γεφύρωση.
A) Για επέμβαση ελάχιστου και χαμηλού κινδύνου για αιμορραγία, αυτά μπορεί να ληφθούν μέχρι και το προηγούμενο βράδυ της Εγχείρησης και να επαναχορηγηθούν το ίδιο το βράδυ της εγχείρησης.
B) Για επέμβαση ψηλού κινδύνου για αιμορραγία, η τελευταία δόση τους πρέπει να χορηγηθεί 48 ώρες πριν και ίσως περισσότερο.
[Για την Dabigatran όμως, αν συνυπάρχει νεφρική ανεπάρκεια με eGFR 30 – 50 mL/min, την σταματούμε > 96 ώρες πριν. Για 50- 80 mL/min, > 72 ώρες πριν και για eGFR > 80 mL/min, > 48 ώρες πριν. (Το 80% της αποβολής της γίνεται από τα νεφρά)]
# Η επαναχορήγηση τους θα γίνει μέχρι και 48 ώρες μετά, αν έχει σταματήσει η αιμορραγία και αναλόγως και του κινδύνου αιμορραγίας και θρόμβωσης.
# Αν αναμένεται καθυστερημένη αιμορραγία, μπορεί να χορηγηθούν και 72 ώρες μετά.
# Μετά την εγχείρηση και ανάλογα με την επιθυμία του χειρούργου μπορεί να δοθεί θρομβοπροφύλαξη με ηπαρίνη χαμηλού μοριακού βάρους (LMWH) ή ηπαρίνη, μέχρι την επαναχορήγηση του NOAC.
Σύμφωνα με το Αμερικανικό Κολέγιο Χειρουργών:
Στα DOACs: ΔΕΝ γίνεται γεφύρωση
1) Σε ΑΥΞΗΜΕΝΟ κίνδυνο αιμορραγίας: Διακοπή 3 μέρες πριν/ Επανέναρξη 2-3 μέρες μετά
2) Σε Μειωμένο κίνδυνο αιμορραγίας: Διακοπή 2 μέρες πριν/ Επανέναρξη 24 ώρες μετά.
ΣΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
Α) Ασπιρίνη: ΔΕΝ γίνεται γεφύρωση /// Διακοπή 7-10 μέρες (αν ΔΕΝ υπάρχει DΕStent στον τελευταίο χρόνο) / Επανέναρξη της όταν μειωθεί ο κίνδυνος αιμορραγίας.
Σε εγχείρηση με μειωμένο κίνδυνο αιμορραγίας ΔΕΝ γίνεται διακοπή της Ασπιρίνης !! (δες πιο κάτω)
Β) Στα άλλα αντιαιμοπεταλιακά: ΔΕΝ γίνεται γεφύρωση /// Διακοπή 5-7 μέρες σε ΟΛΕΣ τις εγχειρήσεις / Επανέναρξη τους όταν μειωθεί ο κίνδυνος αιμορραγίας.
ΜΕ ΛΕΠΤΟΜΕΡΕΙΕΣ
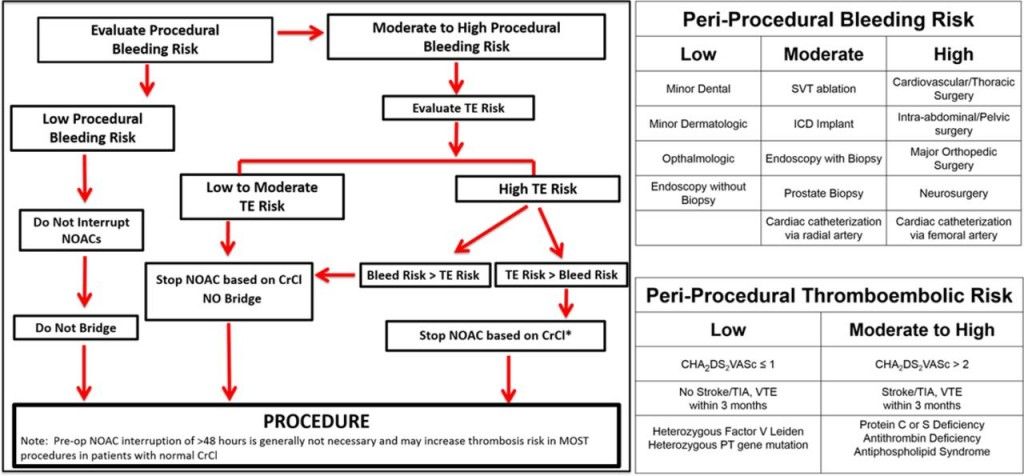
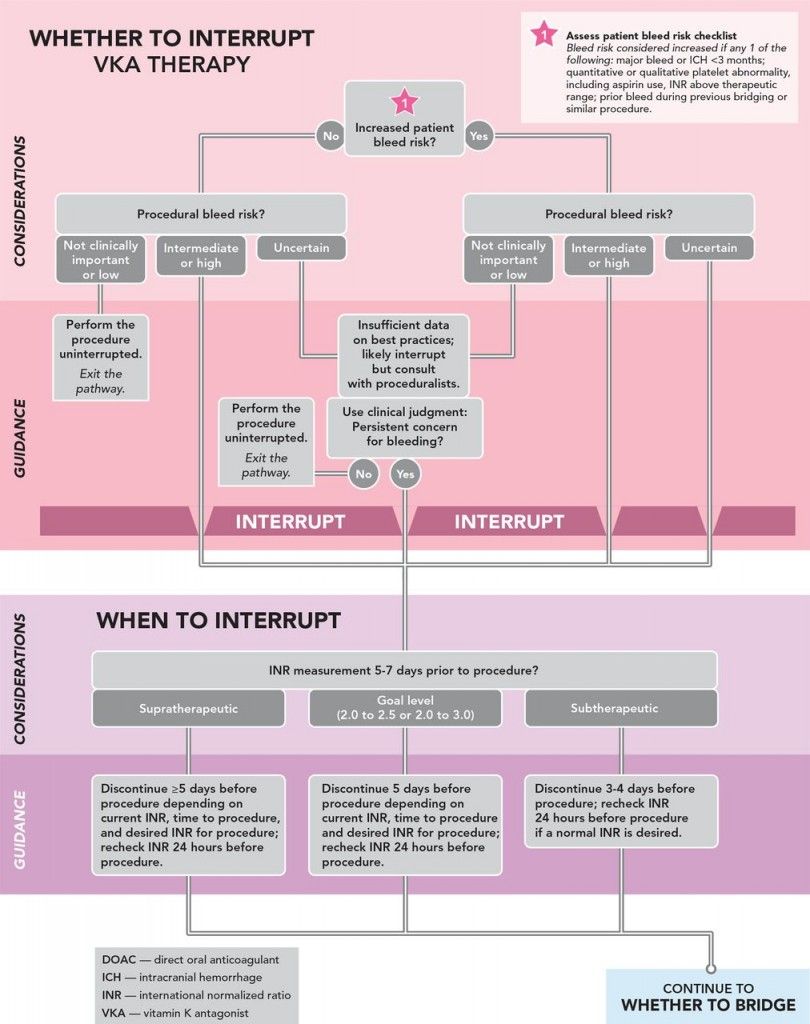
Για να μπορέσει να απαντηθεί αν και πότε χρειάζεται γεφύρωση, πρέπει:
1) Να γνωρίζουμε τον κίνδυνο της δημιουργίας θρόμβου από την πάθηση του ανθρώπου και συνεπώς από την προσωρινή διακοπή του αντιπηκτικού.
2) Να γνωρίζουμε τον κίνδυνο του κάθε ανθρώπου για αιμορραγία (π.χ. να γνωρίζουμε τον αριθμό των αιμοπεταλίων, αν υπάρχει βλάβη του ήπατος κλπ.).
3) Να γνωρίζουμε τον κίνδυνο αιμορραγίας κάθε διαγνωστικής ή θεραπευτικής επέμβασης (και επίσης να κρίνουμε το επείγον ή μη της επέμβασης).
http://jaccjacc.acc.org/Clinical_Document/PMAC_Online_Appendix.pdf
Αρχικά λοιπόν θα υπολογίσουμε τον κινδύνου θρομβοεμβολικού επεισοδίου με το score CHA2DS2-VASc.
Γενικά, όσο αυξάνεται ο κίνδυνος θρομβοεμβολικού επεισοδίου, τόσο αυξάνεται η ανάγκη για γεφύρωση του Sintrom, εκτός και αν είναι αυξημένος ο κίνδυνος αιμορραγίας.
Ο κίνδυνος αιμορραγίας εξαρτάται από α) τον κίνδυνο του ασθενούς για αιμορραγία (υπολογίζεται με το score HAS-BLED) και από β) τον κίνδυνο της συγκεκριμένης εγχείρησης για αιμορραγία.
Αν χρειαστεί γεφύρωση, στη θέση του Sintrom που θα διακοπεί, αυτή γίνεται με τη χορήγηση ηπαρίνης χαμηλού μοριακού βάρους (αν όμως η κάθαρση κρεατινίνης είναι <30 mL/min , προτιμάται η ενδοφλέβια ηπαρίνη).
Στη λήψη της απόφασης για γεφύρωση ή μη, καλό είναι να συμμετέχει ο χειρούργος, ο καρδιολόγος και ο ασθενής.
ΟΙ ΤΕΛΕΥΤΑΙΕΣ ΟΔΗΓΙΕΣ ΓΙΑ ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΚΑΙ ΤΗΝ ΕΓΧΕΙΡΗΣΗ
Ευτυχώς το Αμερικανικό Κολέγιο Καρδιολογίας (ACC) εξέδωσε πρόσφατες, Ιανουάριος 2017 οδηγίες για τα αντιπηκτικά και την εγχείρηση και αναφέρει σχετικά με το θέμα της γεφύρωσης:
http://www.onlinejacc.org/content/early/2017/01/05/j.jacc.2016.11.024
1) Σε όσους λαμβάνουν τα νεώτερα αντιπηκτικά, NOACs, δεν γίνεται γεφύρωση.
Για το ίδιο θέμα, η Αμερικανική Καρδιολογική Εταιρία / ΑΗΑ, σε οδηγία της, το Φεβρουάριο του 2017, αναφέρει ότι θα σκεφτούμε τη γεφύρωση στα NOACs, μόνο αν έχει συμβεί θρομβοεμβολικό επεισόδιο τις τελευταίες 6 εβδομάδες (και δεν είναι μεγάλος ο κίνδυνος αιμορραγίας).
2) Για όσους λαμβάνουν το Sintrom και έχουν ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας ή τεχνητή μηχανική βαλβίδα στην καρδιά, γίνεται γεφύρωση.
3) Για όσους λαμβάνουν το Sintrom, χωρίς να υπάρχουν οι πιο πάνω καταστάσεις- παθήσεις, αποφασίζουμε ανάλογα με την τιμή που θα βρεθεί από τον υπολογισμό του θρομβοεμβολικού κινδύνου με το CHA2DS2–VASc :
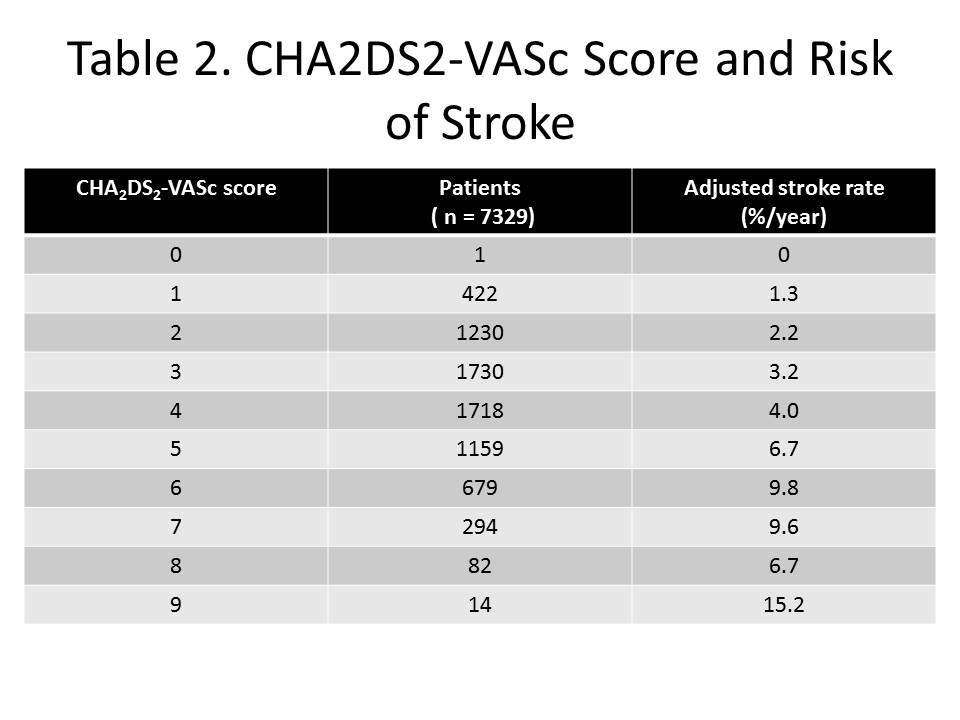
α) Σε τιμή του ως και 4 (όπου ο κίνδυνος εμβολικού εγκεφαλικού επεισοδίου είναι < 5%, τον χρόνο) και χωρίς ιστορικό ισχαιμικού εγκεφαλικού, δεν γίνεται γεφύρωση.
β) Σε τιμή του 5 ή 6 (όπου ο κίνδυνος εμβολικού εγκεφαλικού επεισοδίου είναι 5 ως 10%, τον χρόνο) και αν ο κίνδυνος αιμορραγίας δεν είναι μεγάλος, πιθανότερα θα χορηγηθεί θεραπεία γεφύρωσης μόνο αν υπάρχει στο ιστορικό προηγούμενο θρομβοεμβολικό επεισόδιο (ισχαιμικό εγκεφαλικό, παροδικό ή μη, ή εμβολικό επεισόδιο σε άλλη αρτηρία).
(Για τον κίνδυνο αιμορραγίας δες πιο κάτω.)
γ) Σε τιμή από 7 και πάνω (όπου ο κίνδυνος εμβολικού εγκεφαλικού επεισοδίου είναι > 10% τον χρόνο) ή αν έχει προηγηθεί το προηγούμενο τρίμηνο θρομβοεμβολικό επεισόδιο, γίνεται γεφύρωση μόνο αν ο κίνδυνος αιμορραγίας δεν είναι αυξημένος και αν δεν υπάρχει στο τελευταίο τρίμηνο μεγάλη αιμορραγία ή αιμορραγία στον εγκέφαλο.
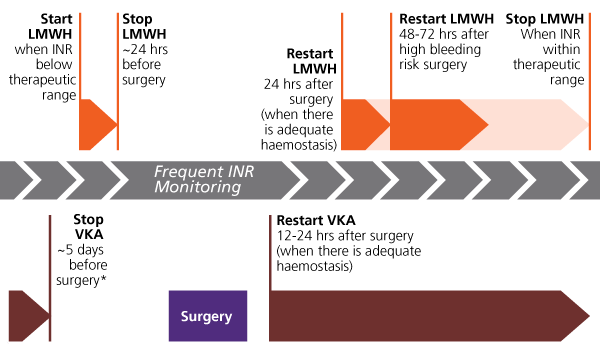
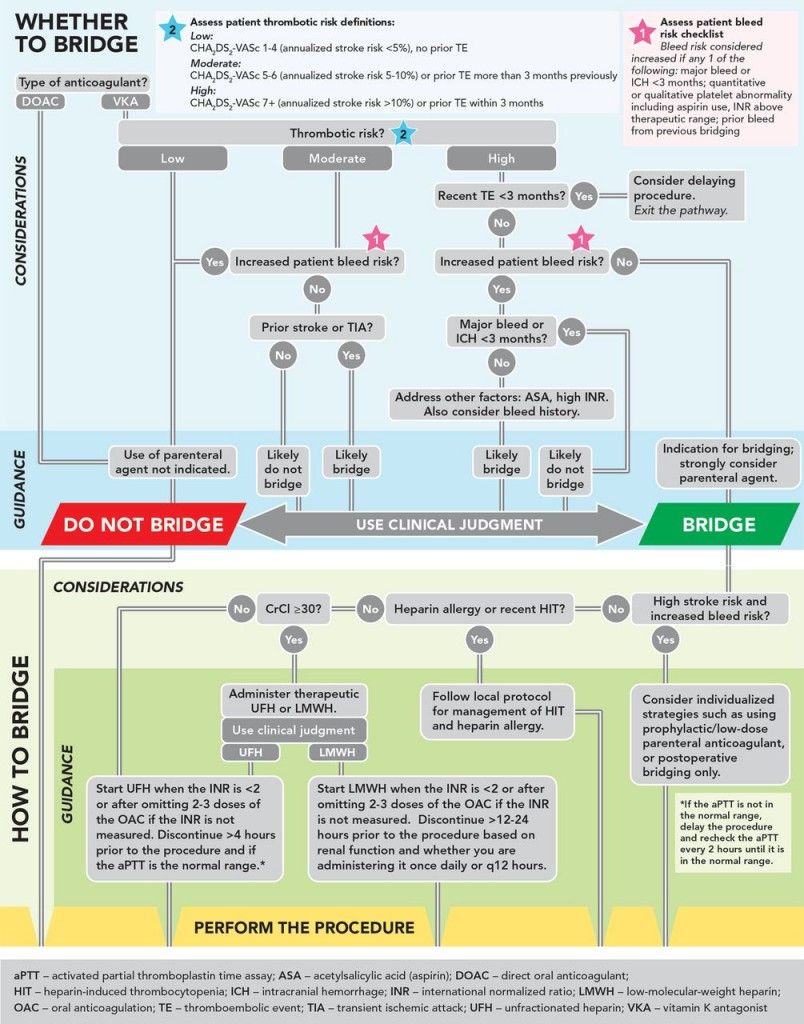
Όπου χρειαστεί Γεφύρωση, αυτή θα γίνει βάσει του κατωτέρου σχεδιαγράμματος, από τις τελευταίες οδηγίες (Αύγουστος 2017) της Ευρωπαϊκής Καρδιολογικής Εταιρίας για τις Βαλβιδοπάθειες.
Ιδανικά σε θρομβοεμβολικό επεισόδιο του τελευταίου 3μήνου και επίσης αν χρειάζεται διόρθωση κάποιων παραγόντων του ασθενή (π.χ. διόρθωση συστολικής υπέρτασης), αναβάλλεται η προγραμματισμένη εγχείρηση.
Ο ΚΙΝΔΥΝΟΣ ΑΙΜΟΡΡΑΓΙΑΣ
Το ACC αναφέρει σχετικά, ότι ο κίνδυνος της αιμορραγίας εξαρτάται τόσο από το είδος της εγχείρησης όσο και από παράγοντες του ασθενούς.
1) Ο κίνδυνος ανάλογα με το είδος της εγχείρησης φαίνεται σε συνοδευτικό πίνακα του ACC.
http://jaccjacc.acc.org/Clinical_Document/PMAC_Online_Appendix.pdf
Βεβαίως πέρα από τον πίνακα πρέπει επιπλέον ο χειρούργος να καθορίσει αν στην εγχείρηση περιμένει μεγάλη ή μικρή αιμορραγία.
Όμως αν ο ασθενής πρόκειται να υποβληθεί σε ενδοραχιαία αναισθησία ή σε συγκεκριμένες επεμβάσεις, ακόμη και με τη δημιουργία μικρής αιμορραγίας υπάρχουν συνέπειες όπως αυξημένη θνητότητα και νοσηρότητα.
Οι επεμβάσεις που ακόμη και να συμβεί μόνο μικρή αιμορραγία θεωρούνται υψηλού κινδύνου είναι, οι εγχειρήσεις καρδιάς, εγκεφάλου, σπονδυλικής στήλης και οι ενδοφθάλμιες (επίσης η οσφυονωτιαία παρακέντηση).
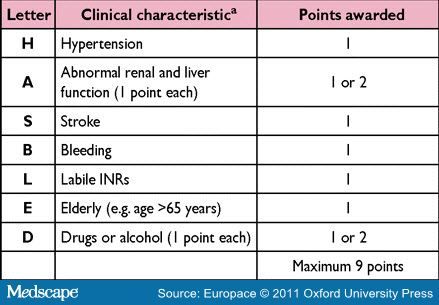
2) Ο κίνδυνος του ασθενούς να αιμορραγήσει εξαρτάται και από δικούς του παράγοντες (άσχετα με τον κίνδυνο της κάθε εγχείρησης). Αυτός εκτιμάται με τον υπολογιστή αιμορραγίας score HAS-BLED (που δεν θεωρείται τέλειος). Σε βαθμό 3, ο κίνδυνος μείζονος αιμορραγίας είναι μέτριος προς μεγάλος (3.72/100 ασθενείς -έτη).
3) Πέρα από την τιμή του score HAS-BLED, αν υπάρχει ένα από τα επόμενα θεωρείται ότι ο κίνδυνος αιμορραγίας είναι μεγάλος: α) Μεγάλη αιμορραγία ή ενδοκράνια αιμορραγία το τελευταίο 3μηνο. β) Μειωμένος αριθμός αιμοπεταλίων ή μείωση της ικανότητας τους για συσσώρευση (περιλαμβάνει και τη λήψη αντιαιμοπεταλιακών π.χ. Ασπιρίνη). γ) Ύπαρξη INR πάνω από 3. δ) Αιμορραγία σε παρόμοια εγχείρηση ή σε προηγούμενη γεφύρωση.
(Το HAS–BLED περιλαμβάνει: Ηλικία > 65, Συστολική Υπέρταση (πάνω από 160 mm Hg), Προηγούμενο Εγκεφαλικό, Ιστορικό προηγούμενης αιμορραγίας, πολύ βαρειά Νεφρική ανεπάρκεια, επηρεασμένη Ηπατική λειτουργία με αυξημένη SGPT (πάνω από το τριπλάσιο του ανώτερου φυσιολογικού) ή αυξημένη Χολερυθρίνη (πάνω από το διπλάσιο του ανώτερου φυσιολογικού), δυσχερής ρύθμιση INR σε λήψη Sintrom, λήψη αντιαιμοπεταλιακού ή αντιφλεγμονώδους, κατανάλωση πάνω από 8 ποτών την εβδομάδα.)
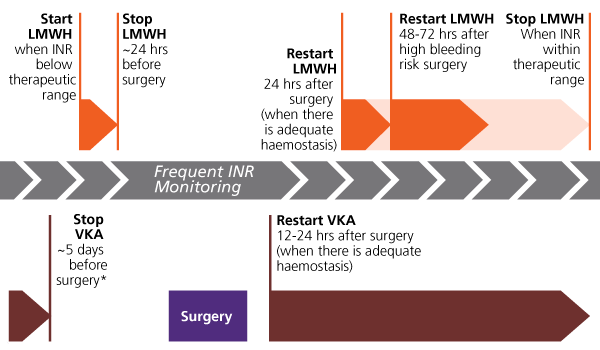
Η ΠΕΡΙ-ΕΠΕΜΒΑΤΙΚΗ ΠΡΑΚΤΙΚΗ ΣΕ ΠΕΡΙΠΤΩΣΗ ΓΕΦΥΡΩΣΗΣ ΤΟΥ SINTROM
Η περι-επεμβατική τακτική στην περίπτωση μεγάλου θρομβοεμβολικού κινδύνου και μικρού κινδύνου αιμορραγίας, που χρειάζεται η γεφύρωση:
* Το Sintrom θα διακοπεί 5 μέρες πριν την επέμβαση (ανάλογα και με το INR).
* Η LMWH σε θεραπευτικές δόσεις (η Enoxaparin 1.5 mg/Kg/24ωρο // η Deltaparin 200 IU/Kg/24ωρο) θα ξεκινήσει 2 μέρες μετά τη διακοπή του Sintrom.
Η τελευταία δόση της θα δοθεί 24 ώρες και περισσότερο, πριν την επέμβαση στο 50% της συνολικής ημερήσιας θεραπευτικής δόσης (αν χορηγείται σε μια ημερήσια δόση).
Η υπολειπόμενη δράση της LMWH μπορεί να ελεγχθεί με ειδικό αντιδραστήριο antifactor Xa.
* Πριν την επέμβαση πρέπει να ελεγχθεί το INR και να είναι οπωσδήποτε <1.5
* Αν έχει σταματήσει η αιμορραγία, η επαναχορήγηση του Sintrom μπορεί να ξεκινήσει ακόμη και το ίδιο βράδυ, στην προηγούμενη του δόση και σε 5 μέρες να ελεγχθεί το INR. (Η θεραπευτική του στάθμη με το INR στο 2-3, δημιουργείται μετά από μέρες.)
* Η LMWH θα ξαναχορηγηθεί μόλις σταματήσει η αιμορραγία, πάντως >24 ώρες από την επέμβαση, οπότε συγχορηγείται για λίγες μέρες με το Sintrom και μέχρι το INR να φτάσει στο 2.
* Σε περιπτώσεις που υπάρχει κίνδυνος καθυστερημένης αιμορραγίας, μπορεί να καθυστερήσει η επαναχορήγηση της LMWH για 48-72 ώρες και ίσως, σε περίπτωση ακινησίας, να χορηγηθεί μικρή προφυλακτική δόση της από την επόμενη μέρα της επέμβασης (η Enoxaparin 40 mg/24ωρο // η Deltaparin 5000 IU/24ωρο).
Για το Sintrom ακολουθούμε τον πιο κάτω πίνακα.
* Σύμφωνα με το ACC, αν η εγχείρηση είναι χαμηλού κινδύνου για αιμορραγία και ο ασθενής δεν έχει παράγοντες κινδύνου για αιμορραγία, μπορεί να μην διακοπείτο Sintrom !
* Όμως, ακόμη και έτσι, δεν νομίζω να βρεθεί χειρούργος να δεχτεί να χειρουργήσει χωρίς διακοπή του Sintrom. Επίσης, προσωπικά, ακόμη και αν ο κίνδυνος για αιμορραγία είναι χαμηλός, δεν θα μπορούσα να στείλω άνθρωπο για εγχείρηση χωρίς να διακοπεί το Sintrom και το INR να κατέβει τη μέρα της εγχείρησης στο 1.5 !
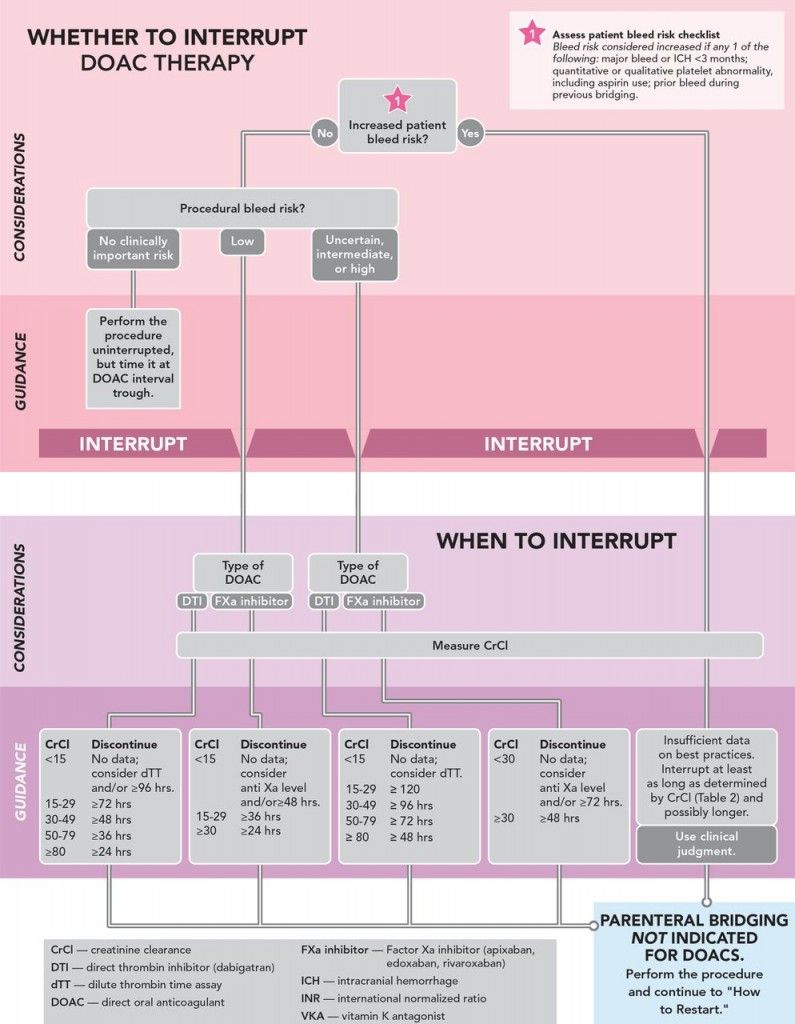
ΤΑ ΝΟΑCs (ή DOACs)
1) Για επέμβαση χαμηλού κινδύνου για αιμορραγία, αυτά μπορεί να ληφθούν μέχρι και το προηγούμενο βράδυ.
2) Για επέμβαση ψηλού κινδύνου για αιμορραγία, η τελευταία δόση τους πρέπει να χορηγηθεί τουλάχιστον 48 ώρες πριν.
3) Για την Dabigatran όμως, αν συνυπάρχει νεφρική ανεπάρκεια με eGFR 30 – 50 mL/min, την σταματούμε > 96 ώρες πριν. Για 50- 80 mL/min, > 72 ώρες πριν και για eGFR > 80 mL/min, > 48 ώρες πριν. (Το 80% της αποβολής της γίνεται από τα νεφρά)
4) Η επαναχορήγηση τους θα γίνει μέχρι και 48 ώρες μετά, αν έχει σταματήσει η αιμορραγία και αναλόγως και του κινδύνου αιμορραγίας και θρόμβωσης.
5) Αν αναμένεται καθυστερημένη αιμορραγία, μπορεί να χορηγηθούν και 72 ώρες μετά.
6) Στα ΝΟΑCs δεν γίνεται γεφύρωση (εκτός σπανίων εξαιρέσεων).
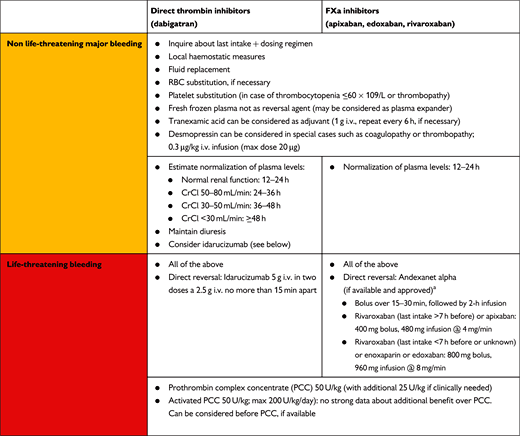
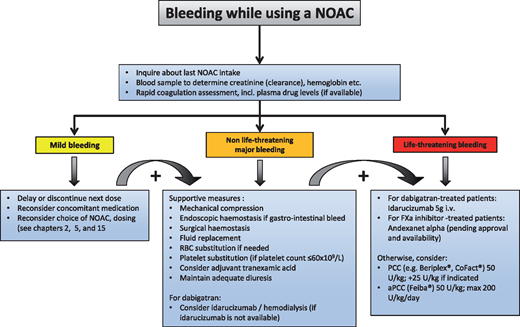
ΣΕ ΠΕΡΙΠΤΩΣΗ ΑΙΜΟΡΡΑΓΙΑΣ ΕΝΩ ΛΑΜΒΑΝΕΤΑΙ NOAC
Στις τελευταίες οδηγίες, του 2018, της Ευρωπαϊκής Εταιρίας Καρδιακού Ρυθμού, αναφέρονται τα μέτρα που μπορεί να ληφθούν σε περίπτωση αιμορραγίας.
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ
Α) Στα ΝΟΑCs δεν γίνεται γεφύρωση.
Β) Όσον αφορά το Sintrom, υπολογίζουμε τον κίνδυνο για θρομβοεμβολή κατά τις μέρες διακοπής του με τον υπολογιστή CHA2DS2–VASc.
α) Αν ο κίνδυνος θρομβοεμβολής είναι μεγάλος θα πρέπει να υπολογίσουμε τον κίνδυνο αιμορραγίας, ανάλογα με την επέμβαση και τον ασθενή.
β) Αν ο κίνδυνος θρομβοεμβολής είναι μεγάλος και ταυτόχρονα ο κίνδυνος αιμορραγίας δεν είναι μεγάλος θα γίνει γεφύρωση.
γ) Η γεφύρωση θα γίνει με ηπαρίνη χαμηλού μοριακού βάρους (αν η κάθαρση Κρεατινίνης είναι >30 mL/min).
Βλέπουμε ότι σιγά-σιγά ξεκαθαρίζει το τοπίο και σε αυτόν τον τομέα της Ιατρικής, όπου μερικές αποφάσεις πρέπει να ληφθούν από κοινού από τον καρδιολόγο, τον χειρούργο (αν χρειαστεί και τον αιματολόγο) και επίσης και από τον ασθενή.
ΒΙΒΛΙΟΓΡΑΦΙΑ