Ο ΕΜΦΥΤΕΥΣΙΜΟΣ ΑΥΤΟΜΑΤΟΣ ΑΠΙΝΙΔΩΤΗΣ (ICD)
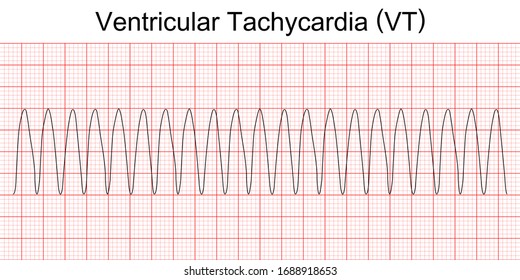
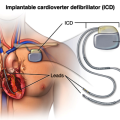
Ο εμφυτεύσιμος αυτόματος απινιδωτής (ICD) είναι μια μικρή συσκευή που παρακολουθεί συνεχώς το ΗΚΓφημα, ανιχνεύει, βρίσκει και σταματά (με ηλεκτρική εκκένωση) στην έναρξη της την κοιλιακή ταχυκαρδία* και την κοιλιακή μαρμαρυγή, οπότε αποτρέπει τον αιφνίδιο καρδιακό θάνατο.
(* με συχνότητα πάνω από 200/ λεπτό, αν αυτή διαρκεί περισσότερο από 2.5 δευτερόλεπτα)
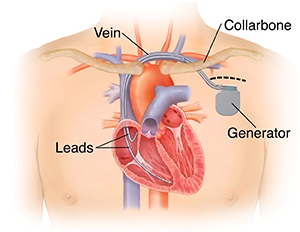
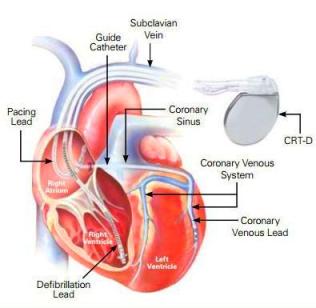
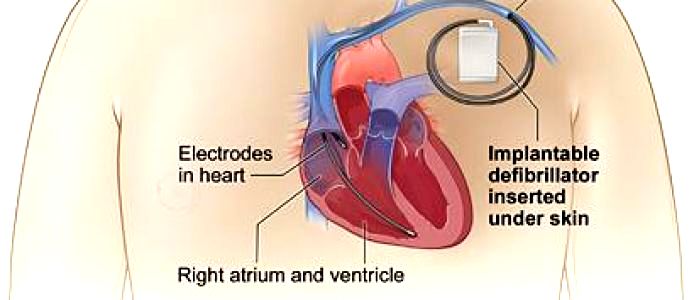
Ο ICD μπαίνει κάτω από το δέρμα στο θώρακα και περιέχει μια μπαταρία, ένα ηλεκτρονικό κύκλωμα με μνήμη και έναν πυκνωτή που χορηγεί ηλεκτρική εκκένωση. Από αυτόν ξεκινά ένα καλώδιο (ηλεκτρόδιο) που καταλήγει μέσω φλεβών στο ενδοκάρδιο της δεξιάς κοιλίας.
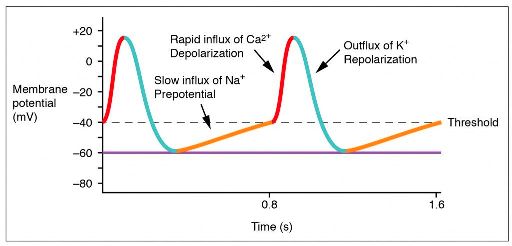
Αυτή η ηλεκτρική εκκένωση, εκπολώνει τα καρδιακά μυοκύτταρα, οπότε σταματά η κοιλιακή ταχυαρρυθμία. Μετά, ευτυχώς τα κύτταρα του φλεβοκόμβου (“εργοστάσιο” παραγωγής ηλεκτρισμού), αναλαμβάνουν να ξαναλειτουργήσουν, δημιουργώντας τον φυσιολογικό φλεβοκομβικό ρυθμό.
Τα κύτταρα του φλεβοκόμβου έχουν την ιδιότητα να εκπολώνονται αυτόματα, χωρίς να υπάρχει εξωτερικό ηλεκτρικό ερέθισμα.
[Σε περίπτωση ασυστολίας (πλήρης παύση ηλεκτρικής δραστηριότητας και σύσπασης του μυ) η ηλεκτρική εκκένωση δυστυχώς όχι μόνο δεν ωφελεί αλλά είναι και βλαπτική.
Η ασυστολία είναι η επόμενη φάση μετά από κοιλιακή μαρμαρυγή, βρίσκεται περίπου στο 25% των περιπτώσεων καρδιακής ανακοπής και γίνεται προσπάθεια για αντιμετώπιση της με καρδιοαναπνευστική ανάνηψη (CPR) και χορήγηση Αδρεναλίνης.]
>> Ο ICD (Implantable Cardioverter Defibrillator) αρχικά χορηγεί αντιταχυκαρδική βηματοδότηση (antitachycardia pacing ή ATP) και αν αυτή δεν διακόψει την κοιλιακή ταχυκαρδία, μετά χορηγεί ηλεκτρική απινίδωση – εκκένωση σε κοιλιακή ταχυκαρδία με ρυθμό πάνω από 200/ λεπτό, αν αυτή διαρκεί περισσότερο από 2.5 δευτερόλεπτα.
>> Όμως επειδή όλα στην ιατρική έχουν και κίνδυνο, πριν την τοποθέτηση του ICD πρέπει να διασφαλιστεί ότι δεν θα γίνονται συχνά επεισόδια κοιλιακών ταχυαρρυθμιών, αλλιώς με την υπερβολική χρήση του αυξάνεται η θνητότητα* και καταστρέφεται η ψυχολογία από τις συχνές ηλεκτρικές απινιδώσεις.
* Η θνητότητα αυξάνεται κυρίως από το πρόβλημα της καρδιάς που δημιουργεί τις κοιλιακές ταχυαρρυθμίες αλλά και από τις ηλεκτρικές απινιδώσεις.
(Ο κίνδυνος θανάτου στην 3ετία, μετά από απαραίτητη ηλεκτρική απινίδωση ήταν 38%, ενώ ήταν 10% σε όσους δεν χρειάστηκε απινίδωση)
>> Για να μην δημιουργούνται επεισόδια κοιλιακών ταχυαρρυθμιών πρέπει να χορηγείται η καλύτερη δυνατή φαρμακευτική θεραπεία (π.χ. β-αναστολέας +- Αμιοδαρόνη) για την πρόληψη τους ή/και να καταστρέφεται η εστία (ablation) παραγωγής τους.
Επιπλέον πρέπει να εξαλειφθούν με φάρμακα ή/και να καταστροφή η εστία (ablation) παραγωγής και στις υπερκοιλιακές αρρυθμίες (π.χ. κολπική μαρμαρυγή) και πρέπει να υπάρχει καλύτερο πρόγραμμα στον ICD, ώστε να μην χορηγούνται αχρείαστες απινιδώσεις (inappropriate ICD activations).
https://www.jacc.org/doi/10.1016/j.jacc.2021.04.019
https://www.jacc.org/doi/full/10.1016/j.jacc.2021.03.329
>> Ο κίνδυνος επιπλοκών από τον ICD είναι περίπου 10%.
Ο κίνδυνος στην τοποθέτηση ICD φαίνεται στο άρθρο:
https://academic.oup.com/europace/article/23/7/983/6240171
Οι επιπλοκές του ICD στους πρώτους 28 μήνες, φαίνονται στο άρθρο:
https://www.ahajournals.org/doi/10.1161/JAHA.120.018063
ΠΟΤΕ ΤΟΠΟΘΕΤΕΙΤΑΙ ΕΜΦΥΤΕΥΣΙΜΟΣ ΑΥΤΟΜΑΤΟΣ ΑΠΙΝΙΔΩΤΗΣ (ICD) ?
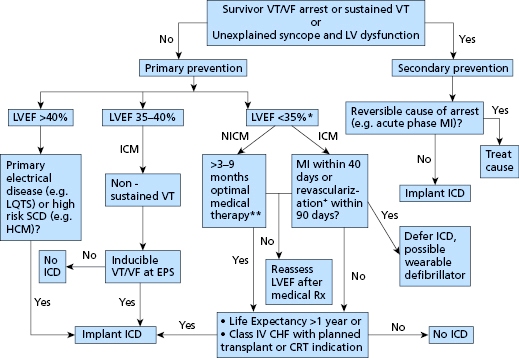
>> Ο ICD τοποθετείται σε όσους έχουν ψηλό κίνδυνο αιφνιδίου καρδιακού θανάτου :
Α) Σε όσους επιβίωσαν από αιφνίδιο καρδιακό θάνατο*, εφ’ όσον αναμένεται αξιοπρεπής ζωή πάνω από 1 χρόνο.
(* Αυτός συμβαίνει από επιμένουσα κοιλιακή ταχυκαρδία ή κοιλιακή μαρμαρυγή)
Β) Προληπτικά τοποθετείται σε ανθρώπους με μεγάλο κίνδυνο να εμφανίσουν επικίνδυνες κοιλιακές ταχυαρρυθμίες:
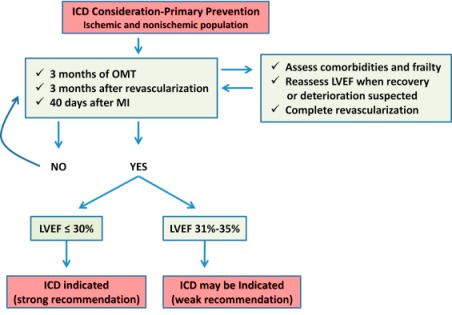
1) Σε καρδιακή ανεπάρκεια (ιδίως λόγω στεφανιαίας νόσου) με κλάσμα εξωθήσεως** < 35%, με συμπτώματα σταδίου ΙΙ ή ΙΙΙ κατά NYHA), εφ’ όσον έχει προηγηθεί η καλύτερη δυνατή φαρμακευτική θεραπεία τουλάχιστον για 3 μήνες και εφ’ όσον αναμένεται αξιοπρεπής ζωή πάνω από 1 χρόνο.
[** Κλάσμα εξωθήσεως ονομάζεται το πόσο ποσοστό από το αίμα που μπήκε στην αριστερή κοιλία (κατά τη διαστολή της), εκτοξεύθηκε στην αορτή (κατά τη συστολή της). Αυτό φυσιολογικά πρέπει να είναι μεγαλύτερο από 50%.]
2) Όμως μπορεί να τοποθετηθεί ICD σε ορισμένες μυοκαρδιοπάθειες ή σε ορισμένες διαυλοπάθειες, αν υπάρχουν συγκεκριμένες μεταλλάξεις σε γονίδια που προκαλούν συχνά επικίνδυνες κοιλιακές ταχυαρρυθμίες, ΠΡΙΝ να μειωθεί το κλάσμα εξωθήσεως κάτω από 35% (π.χ. < 45%) και ιδίως αν συνυπάρχει οικογενειακό ιστορικό ξαφνικού θανάτου σε ηλικία < 40 ετών.
[Οι μεταλλάξεις που προκαλούν συχνότερα κοιλιακές ταχυαρρυθμίες και κίνδυνο αιφνιδίου θανάτου, αφορούν κυρίως τα γονίδια των Λαμινών (LMNA), της Φωσφολαμπάνης (PLN) και της Φιλαμίνης C (FLNC) και ίσως τα γονίδια RBM20, BAG3, TMEM43, το γονίδιο DSP των Δεσμοσωμάτων και το γονίδιο SCN5Aτων διαύλων Νατρίου]
(Σε ορισμένες μυοκαρδιοπάθειες, όπως η υπερτροφική υπάρχουν και άλλες ενδείξεις, π.χ. αν υπάρχει κάποιο σημείο της αριστερής κοιλίας που έχει πάχος > 29 mm)
3) Ίσως στο μέλλον τοποθετείται ICD και αν βρεθεί ότι υπάρχει μεγάλη έκταση ίνωσης στο μυοκάρδιο (LGE+ σε καρδιακή μαγνητική τομογραφία), ακόμη και αν δεν υπάρχει μεγάλη μείωση του κλάσματος εξωθήσεως.
>> Ο ICD ΔΕΝ πρέπει να τοποθετείται σε όσους οι επικίνδυνες κοιλιακές αρρυθμίες οφείλονται σε αναστρέψιμες αιτίες ή αν αυτές μπορούν να κατασταλούν επαρκώς με φάρμακα ή/και με καταστροφή (catheter ablation) της εστίας που τις δημιουργεί.
Α) Ο ICD ΤΟΠΟΘΕΤΕΙΤΑΙ ΓΙΑ ΔΕΥΤΕΡΟΓΕΝΗ ΠΡΟΛΗΨΗ:
Αν έχει συμβεί ήδη επιμένουσα κοιλιακή ταχυκαρδία ή κοιλιακή μαρμαρυγή και ο ασθενής επιβίωσε, τότε χρειάζεται να τοποθετηθεί ICD οπωσδήποτε (δευτερογενής πρόληψη), εφ’ όσον αναμένεται να ζήσει αξιοπρεπώς πάνω από 1 χρόνο.
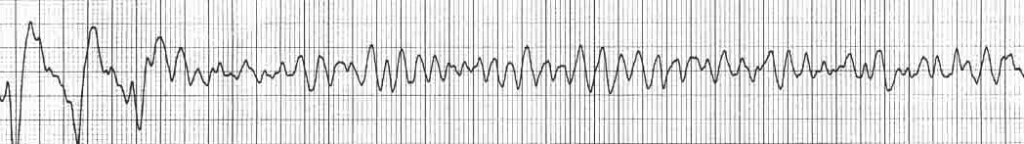
Στο ανωτέρω ΗΚΓμα φαίνεται η έναρξη Κοιλιακής μαρμαρυγής
Β) Ο ICD ΤΟΠΟΘΕΤΕΙΤΑΙ ΓΙΑ ΠΡΩΤΟΓΕΝΗ ΠΡΟΛΗΨΗ:
Για πρωτογενή πρόληψη ο ICD τοποθετείται κυρίως σε ισχαιμική καρδιοπάθεια με μειωμένο κλάσμα εξωθήσεως (ICM), σε καρδιακή ανεπάρκεια που ΔΕΝ οφείλεται σε ισχαιμία (αν είναι νεώτεροι των 59 χρονών ή/και αν έχουν ίνωση στο τοίχωμα της αριστερής κοιλίας), σε Μυοκαρδιοπάθειες, σε Διαυλοπάθειες κλπ.
https://thoracickey.com/8-the-implantable-cardioverter-defibrillator/
i) ΣΕ ΙΣΧΑΙΜΙΚΗ ΚΑΡΔΙΟΠΑΘΕΙΑ ΜΕ ΜΕΙΩΜΕΝΟ ΚΛΑΣΜΑ ΕΞΩΘΗΣΕΩΣ(ICM)
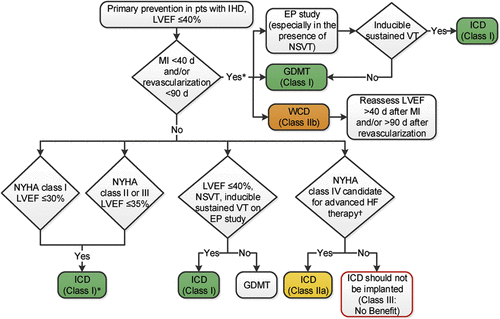
Βάσει των οδηγιών ο ICD, για την ανάταξη κοιλιακής ταχυκαρδίας/μαρμαρυγής για πρόληψη ξαφνικού θανάτου ή πρωτογενή πρόληψη, τοποθετείται σε όποιον αναμένεται να ζήσει αξιοπρεπώς περισσότερο από 1 χρόνο, αν παρά τη βέλτιστη φαρμακευτική θεραπεία τουλάχιστον για περισσότερο από 3 μήνες και επιπλέον:
1) Το κλάσμα εξωθήσεως είναι μικρότερο από 35%, σε καρδιακή ανεπάρκεια που οφείλεται σε ισχαιμική καρδιοπάθεια σταδίου ΙΙ ή ΙΙΙ (κατά NYHA).
2) το κλάσμα εξωθήσεως είναι μικρότερο από 30%, σε καρδιακή ανεπάρκεια που οφείλεται σε ισχαιμική καρδιοπάθεια σταδίου Ι (κατά NYHA).
3) το κλάσμα εξωθήσεως είναι μικρότερο από 40%, σε καρδιακή ανεπάρκεια που οφείλεται σε ισχαιμική καρδιοπάθεια και παρατηρήθηκε μετά από προηγούμενο έμφραγμα μη επιμένουσα κοιλιακή ταχυκαρδία (NSVT).
Στις ανωτέρω περιπτώσεις πρέπει να έχουν περάσει > 40 μέρες από οξύ έμφραγμα μυοκαρδίου.
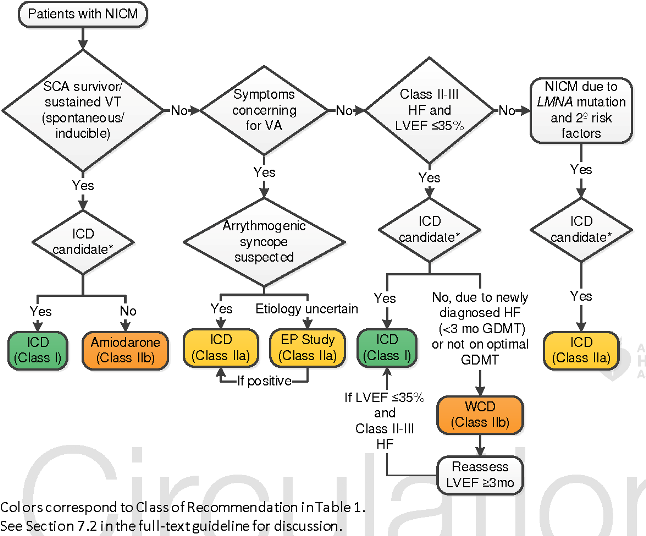
ii) ΣΕ ΚΑΡΔΙΑΚΗ ΑΝΕΠΑΡΚΕΙΑ ΧΩΡΙΣ ΙΣΧΑΙΜΙΑ (NICM)
Σε όσους έχουν καρδιακή ανεπάρκεια με κλάσμα εξωθήσεως < 35% και λειτουργική κλάση ΙΙ ή ΙΙΙ, που ΔΕΝ οφείλεται σε ισχαιμία (NICM), μπορεί να ληφθεί υπ’ όψιν (οδηγία ΙΙα) τοποθέτηση ICD, εφ’ όσον αναμένεται να ζήσουν αξιοπρεπώς > 1 χρόνο. (Αν η σύγχρονη φαρμακευτική θεραπεία** μετά από >3 μήνες, δεν καταφέρει να αυξήσει το κλάσμα εξωθήσεως > 35% )
Όμως φαίνεται ότι με την τοποθέτηση ICD, ΔΕΝ μειώνονται οι ΣΥΝΟΛΙΚΟΙ θάνατοι, παρ’ όλο που ο κίνδυνος αιφνιδίου θανάτου μειώνεται στο 50%, οπότε αρχίζει να αμφισβητείται η χρησιμότητα της προληπτικής τοποθέτησης εμφυτεύσιμου αυτόματου απινιδωτή (ICD), σε όσους ΔΕΝ έχουν ισχαιμία.
(Αυτό οφείλεται στο ότι η καλύτερη δυνατή φαρμακευτική θεραπεία (ARNI+BB+MRA+ SGLT2 i)** σε καρδιακή ανεπάρκεια με μειωμένο κλάσμα εξωθήσεως, μειώνει τον κίνδυνο θανάτου κατά 63%.)
**(Valsartan με Sacubitril – Entresto + β-αναστολείς + Σπιρονολακτόνη (ή η Επλερενόνη) + αναστολείς SGLT2.
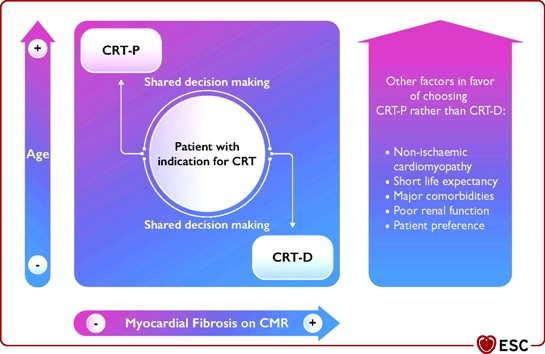
>> Με μείωση των συνολικών θανάτων με ICD σε αυτή την περίπτωση (NICM), ωφελούνται μόνο οι νεώτεροι των 59 χρονών (συνολικοί θάνατοι 10% vs 19%) και όσοι έχουν ίνωση στο μέσο τοίχωμα της αριστερής κοιλίας (ΜWF) με CRT-D (Defibrillation) vs CRT-P (Pacing).
iii) Επίσης προληπτική τοποθέτηση ICD, μπορεί να χρειαστεί σε Μυοκαρδιοπάθειες (χωρίς καρδιακή ανεπάρκεια), όπως η Υπερτροφική Μυοκαρδιοπάθεια, η Αρρυθμιογόνος Μυοκαρδιοπάθεια, η Διατατική μυοκαρδιοπάθεια, η μυοκαρδιοπάθεια ΜΗ συμπαγούς αριστερής κοιλίας κλπ. (Δες τα αντίστοιχα άρθρα)
iv) Επιπλέον προληπτική τοποθέτηση ICD, μπορεί να χρειαστεί σε σύνδρομα που σχετίζονται με Διαυλοπάθειες (βλάβες στα κανάλια διόδου ιόντων) όπως το σύνδρομο του μακρού QΤ, το σύνδρομο Brugada, η Κατεχολαμινεργική Πολύμορφη Κοιλιακή Ταχυκαρδία , το σύνδρομο βραχέoς QT, και το σύνδρομο Πρώιμης Επαναπόλωσης. (Δες τα αντίστοιχα άρθρα)
Η ΑΜΦΙΚΟΙΛΙΑΚΗ ΒΗΜΑΤΟΔΟΤΗΣΗ ΜΕ ΑΥΤΟΜΑΤΟ ΑΠΙΝΙΔΩΤΗ (CRT-D)
Σε ορισμένους ασθενείς με καρδιακή ανεπάρκεια χρειάζεται η τοποθέτηση αμφικοιλιακής βηματοδότησης, CRT-Ρ (P= Pace = Βηματοδότης). (Δες το άρθρο η Καρδιακή ανεπάρκεια)
>> Αν υπάρχουν ταυτόχρονα και οι προϋποθέσεις για αυτόματο απινιδωτή (ICD) τότε τοποθετείται CRT-D (D= Defibrillator = Απινιδωτής), δηλαδή αμφικοιλιακός βηματοδότης (CRT) + απινιδωτής (ICD).
>> Γενικά ο CRT–D ωφελεί σε μυοκαρδιοπάθεια ισχαιμικής αιτιολογίας, σε νεώτερους με καλό προσδόκιμο επιβίωσης και σε ύπαρξη ίνωσης στο μυοκάρδιο (LGE+).
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab364/6358547
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab368/6358045#298271607
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab364/6358547#296610738
https://www.heartrhythmjournal.com/article/S1547-5271(21)01930-5/pdf
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000548
https://www.onlinecjc.ca/article/S0828-282X(16)31005-4/fulltext