ΧΟΡΗΓΟΥΜΕ Η ΟΧΙ ΑΝΤΙΠΗΚΤΙΚΑ ΜΕΤΑ ΤΟΥΣ 3 ΜΗΝΕΣ ΑΠΟ ΤΗΝ ABLATION ?
Μερικές μελέτες (παρατήρησης, μη τυχαιοποιημένες) μέχρι τώρα έχουν δείξει αύξηση των αιμορραγιών, χωρίς όφελος μείωσης θρομβοεμβολικού κινδύνου από τη μόνιμη χορήγηση αντιπηκτικών, μετά από ABLATION σε Κολπική Μαρμαρυγή.
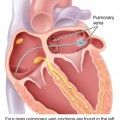
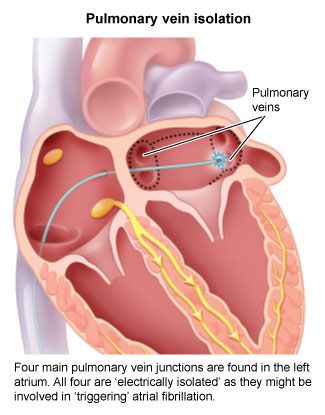
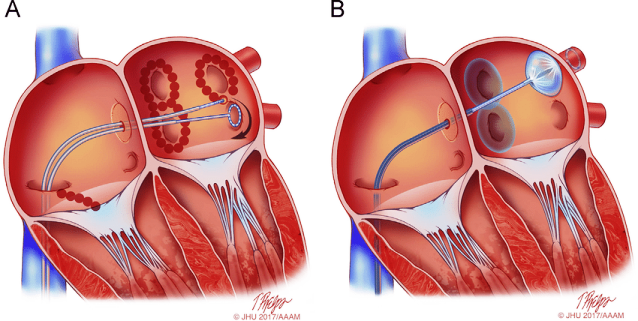
(ABLATION σε Κολπική Μαρμαρυγή = Καταστροφή, με Κάψιμο ή Πάγωμα, περιοχών του αριστερού κόλπου της Καρδιάς, γύρω από τις πνευμονικές φλέβες)
https://onlinelibrary.wiley.com/doi/abs/10.1111/jce.13822
Όμως υπάρχουν και άλλες μελέτες παρατήρησης, που δείχνουν 4-5πλασιασμό των θρομβοεμβολικών επεισοδίων αν διακοπεί η αντιπηκτική θεραπεία μετά από Ablation (σε CHA2DS2-VASc score 2 ή περισσότερο). Αν δε είχε προηγηθεί ισχαιμικό εγκεφαλικό επεισόδιο, τότε 14πλασιάζεται ο κίνδυνος.
https://jamanetwork.com/journals/jamacardiology/fullarticle/2587114
Υπ, όψιν ότι τα επεισόδια ασυμπτωματικής Κολπικής Μαρμαρυγής 5πλασιάζονται μετά από Ablation.
Η Ευρωπαϊκή Καρδιολογική Εταιρία αναφέρει ότι λόγω μη ύπαρξης προ-οπτικών τυχαιοποιημένων μελετών, η χορήγηση αντιπηκτικών μετά τους 3 μήνες από το Ablation θα πρέπει να ακολουθεί τους γενικούς κανόνες, άσχετα από το αποτέλεσμα της Ablation.
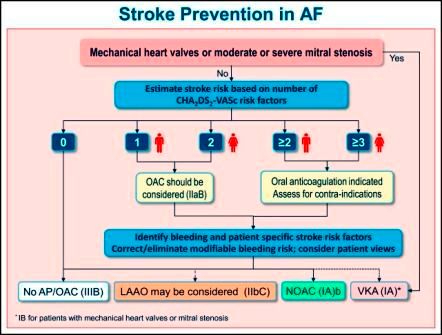
Το καλύτερο μέχρι στιγμής εργαλείο για το υπολογισμό του θρομβο-εμβολικού κινδύνου είναι το CHA2DS2-VASc score. Βάσει αυτού αποφασίζουμε αν πρέπει να δοθεί αντιπηκτική θεραπεία, για πρόληψη εμβολικού εγκεφαλικού επεισοδίου.
Μακροχρόνια αντιπηκτική θεραπεία, άσχετα από την υποομάδα της Κολπικής Μαρμαρυγής, χορηγείται:
α) Αν έχει προηγηθεί αγγειακό ή παροδικό ισχαιμικό εγκεφαλικό επεισόδιο.
β) Αν στο εργαλείο CHA2DS2-VASc ο Άντρας έχει βαθμό 1 ή περισσότερο και η Γυναίκα βαθμό 2 ή περισσότερο.
# Σε βαθμό εμβολικού κινδύνου 0, σύμφωνα με το πιο πάνω score, ΔΕΝ χορηγείται κανένα αντιπηκτικό φάρμακο ούτε και Αντιαιμοπεταλιακό.
[Επίσης πρέπει να υπολογίζεται ο κίνδυνος αιμορραγίας με το HAS-BLED score ή με το ORBIT score*
*ORBIT score: (> 75 ετών: 1 βαθμός / Χαμηλός αιματοκρίτης: 2 βαθμοί / Ιστορικό αιμορραγίας: 2 βαθμοί / Μειωμένη νεφρική λειτουργία με eGFR < 60 mL/min: 1 βαθμός / Λήψη αντιαιμοπεταλιακού, π.χ. Ασπιρίνης, Κλοπιδογρέλης κλπ.: 1 βαθμός). Άθροισμα 4 ή περισσότερο = Μεγάλος κίνδυνος αιμορραγίας]
Βάσει της αβεβαιότητας για το συγκεκριμένο θέμα, προτείνεται η διενέργεια προ-οπτικής τυχαιοποιημένης μελέτης με σκοπό τη σίγουρη απάντηση στο ερώτημα.
Μέχρι τότε η χορήγηση αντιπηκτικών μετά τους 3 μήνες από το Ablation θα πρέπει να ακολουθεί τους γενικούς κανόνες, της Ευρωπαϊκής Καρδιολογικής Εταιρίας (που αναφέρονται πιο πάνω) και της Αμερικανικής Καρδιολογικής Εταιρίας (που είναι ίδιες), άσχετα από το αποτέλεσμα της Ablation.
https://academic.oup.com/eurheartj/article/37/38/2893/2334964
https://www.ahajournals.org/doi/full/10.1161/CIR.0000000000000041#
ΛΙΓΑ ΓΙΑ ΤΙΣ ΘΡΟΜΒΩΣΕΙΣ ΚΑΙ ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
### Για την πήξη και τις θρομβώσεις επισκεφθείτε το αντίστοιχο άρθρο: Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ
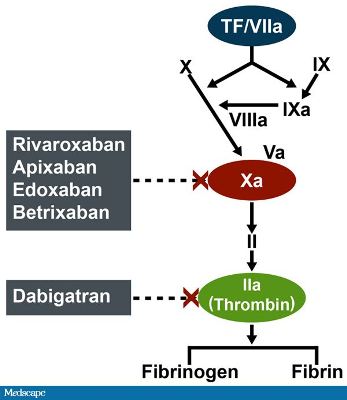
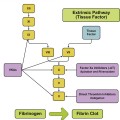
Τα αντιπηκτικά φάρμακα δρούν στους παράγοντες της πήξεως με τελικό αποτέλεσμα τη μειωμένη παραγωγή Ινώδους.
Τα συνήθως χρησιμοποιούμενα είναι το Sintrom, τα νεότερα αντιπηκτικά (NOACs) και οι ηπαρίνες χαμηλού μοριακού βάρους (LMWH).
### Για τα αντιπηκτικά επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
[Τα αντιαιμοπεταλιακά φάρμακα δρουν εμποδίζοντας τη συγκόλληση των αιμοπεταλίων και έτσι τη δημιουργία του αιμοπεταλιακού θρόμβου.
Αυτά που χρησιμοποιούμε κυρίως σήμερα είναι η Ασπιρίνη και οι ανταγωνιστές των ADP υποδοχέων των αιμοπεταλίων ή υποδοχέων P2Y12.
### Για τα αντιαιμοπεταλιακά φάρμακα επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ]