ΤΑ ΑΝΤΙΦΛΕΓΜΟΝΩΔΗ ΚΑΙ Ο ΚΙΝΔΥΝΟΣ ΕΜΦΡΑΓΜΑΤΟΣ ΚΑΙ ΕΓΚΕΦΑΛΙΚΟΥ

Ενημερώθηκε στις 29/03/2017
Κατά καιρούς όλοι έχουμε χρησιμοποιήσει αντιφλεγμονώδη φάρμακα για να καταπολεμήσουμε φλεγμονή, πόνο και πυρετό κυρίως σε καταστάσεις όπως μυοσκελετικούς πόνους, πόνους περιόδου, κεφαλαλγίες και γρίπη.
Μερικοί έχουμε χρησιμοποιήσει αντιφλεγμονώδη και σε μακροχρόνιες παθήσεις όπως εκφυλιστικές αρθρίτιδες, αυτοάνοσες νόσους (όπως ρευματοειδή αρθρίτιδα), υποτροπιάζουσα περικαρδίτιδα και άλλες.
ΟΜΩΣ ΠΟΣΟ ΑΣΦΑΛΗ ΕΙΝΑΙ ΤΑ ΑΝΤΙΦΛΕΓΜΟΝΩΔΗ;
Πρόσφατα, τον Σεπτέμβριο του 2015, το FDA (ο Αμερικανικός Οργανισμός Φαρμάκων) ισχυροποίησε την αναγραφόμενη προειδοποίηση στις ετικέτες των μη ασπιρινούχων και μη στεροειδών αντιφλεγμονωδών φαρμάκων, ότι αυξάνουν τον κίνδυνο εμφράγματος και εγκεφαλικού. Ο κίνδυνος αυξάνεται ακόμη και με βραχυχρόνια χορήγηση εβδομάδων, ακόμη και σε μικρές δόσεις, ακόμη και σε άτομα χωρίς παράγοντες κινδύνου.
Οι νέες ετικέτες στα αντιφλεγμονώδη πρέπει να περιλαμβάνουν τα εξής σύμφωνα με το FDA: 1) Ο κίνδυνος εμφράγματος και εγκεφαλικού μπορεί να συμβεί σε μερικές εβδομάδες από την έναρξη τους. 2) Ο κίνδυνος αυξάνεται όσο συνεχίζει η χρήση τους. 3) Ο κίνδυνος είναι μεγαλύτερος με μεγαλύτερες δόσεις. 4) Ο κίνδυνος αυξάνεται τόσο σε ασθενείς με καρδιαγγειακή νόσο ή παράγοντες καρδιαγγειακού κινδύνου (π.χ. υπέρταση, σ. διαβήτης, υπερχοληστεριναιμία, κάπνισμα), όσο και σε ασθενείς χωρίς αυτά. 5) Όσοι όμως έχουν καρδιαγγειακή νόσο ή παράγοντες καρδιαγγειακού κινδύνου παρουσιάζουν μεγαλύτερο κίνδυνο λόγω του ήδη αυξημένου αρχικού κινδύνου. 6) Αυξάνεται επίσης ο κίνδυνος καρδιακής ανεπάρκειας από τη χρήση τους.
Συμπερασματικά: Σε μακροχρόνια χορήγηση, σε μεγάλες δόσεις και σε άτομα με παράγοντες κινδύνου, η πιθανότητα εμφράγματος και εγκεφαλικού είναι πολύ μεγαλύτερη.
Όμως ορισμένα αντιφλεγμονώδη αυξάνουν επιπλέον και τον κίνδυνο Καρδιακής Ανεπάρκειας. Για δείτε ποιά, πατήστε εδώ.
ΤΑ ΜΗ ΑΣΠΙΡΙΝΟΥΧΑ, ΜΗ ΣΤΕΡΟΕΙΔΗ ΑΝΤΙΦΛΕΓΜΟΝΩΔΗ ΦΑΡΜΑΚΑ.
Η φλεγμονή προκαλεί πόνο, πρήξιμο και αυξημένη θερμοκρασία. Αυτή δημιουργείται από την προσπάθεια του σώματος να προστατευθεί από κάτι που του προκαλεί βλάβη (π.χ. μικρόβιο ή αυτοαντισώματα, ή τραυματισμό).
Σε πρώτη φάση ο οργανισμός προσπαθεί να απομακρύνει το βλαπτικό αίτιο και σε δεύτερη φάση να θεραπευτεί από την βλάβη που προκλήθηκε.
Για να ανακουφιστούμε από τον πόνο και τον πυρετό χρησιμοποιούμε φάρμακα που μειώνουν την φλεγμονή.
Τα αντιφλεγμονώδη φάρμακα ανήκουν σε 3 διαφορετικές ομάδες, την κορτιζόνη, την ασπιρίνη και τα υπόλοιπα μη στεροειδή αντιφλεγμονώδη (NSAIDs).
Παλιά, εδώ και 115 χρόνια, είχαμε την μόνο την Ασπιρίνη σαν αντιφλεγμονώδες φάρμακο. Αυτή επιπλέον της αντιφλεγμονώδους δράσης της μειώνει τον καρδιαγγειακό κίνδυνο, αλλά αυξάνει τον κίνδυνο έλκους και γαστρορραγίας.
Αργότερα, εδώ και 50 χρόνια, ανακαλύφθηκαν ορισμένα άλλα αντιφλεγμονώδη, τα λεγόμενα παραδοσιακά αντιφλεγμονώδη, όπως η Ιβοπρουφένη (π.χ. Brufen), η Ναπροξένη (π.χ. Naprosyn), η Ινδομεθακίνη (π.χ. Indocid), η Δικλοφενάκη (π.χ. Voltaren) και άλλα. Όλα, εκτός της Ναπροξένης, αυξάνουν τον καρδιαγγειακό κίνδυνο και επιπλέον έχουν ερεθιστική δράση στο στομάχι.
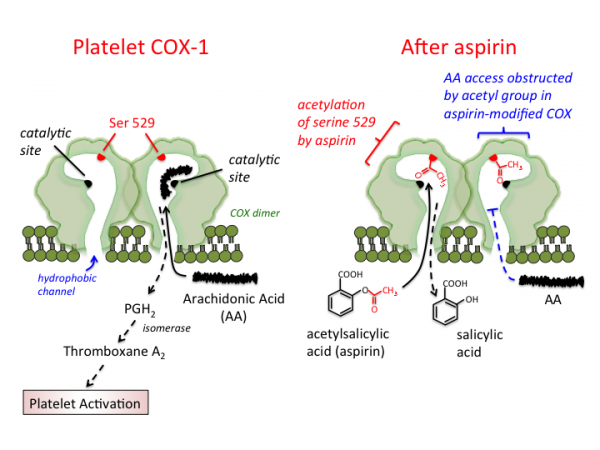
Επειδή τα παραδοσιακά αντιφλεγμονώδη, τριπλασιάζουν τον κίνδυνο ελκών και γαστρορραγιών, οι επιστήμονες σκέφτηκαν να κατασκευάσουν αντιφλεγμονώδη που να μην πειράζουν το στομάχι (να μην δρούν στο ένζυμο COX1).
(Για τα ένζυμα COX1 και COX2 και για τις προσταγλανδίνες αναγράφονται λεπτομέρειες πιο κάτω, στον τρόπο δράσης των αντιφλεγμονωδών).
Έτσι εδώ και 15 χρόνια, κατασκευάστηκε μια νέα ομάδα αντιφλεγμονωδών, οι Κοξίμπες που αναστέλλουν εκλεκτικά μόνο την COX2 (οπότε δεν μειώνεται η προστατευτική προσταγλανδίνη του στομαχιού αφού αυτές δεν δρουν στην COX1).
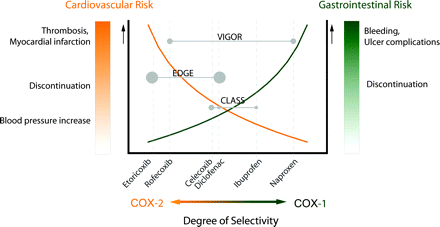
Όμως, όπως φάνηκε στην πορεία, αυτό ήταν από τα λάθη της ιατρικής, γιατί οι Κοξίμπες αυξάνουν τον κίνδυνο εμφράγματος και αγγειακού εγκεφαλικού επεισοδίου.
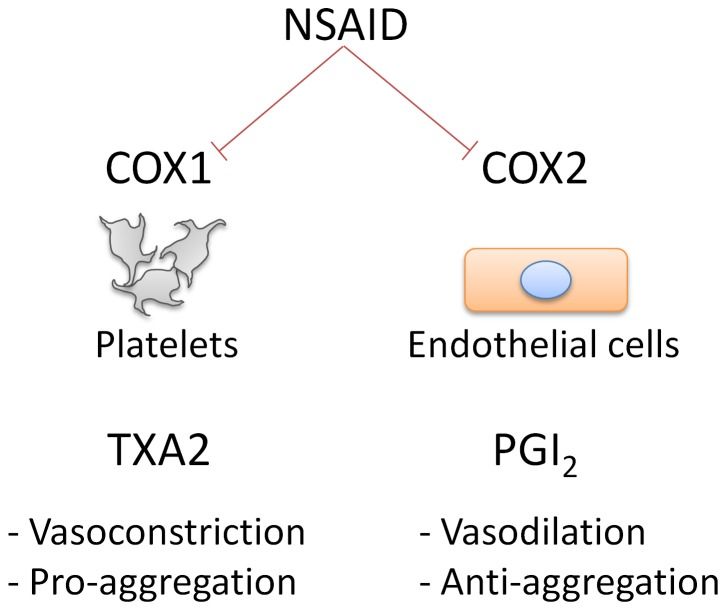
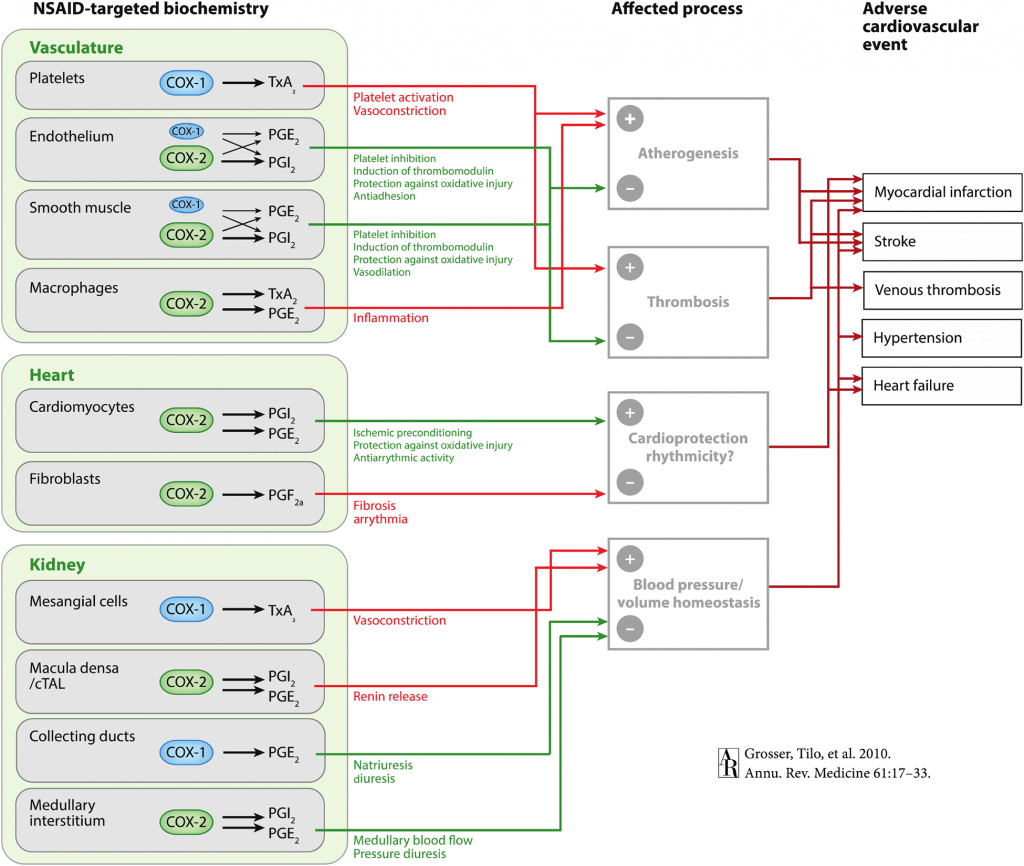
Αυτό το κάνουν γιατί στο εσωτερικό του αγγείου ανατρέπουν την ισορροπία θρομβογένεσης / αντιθρόμβωσης προς την πλευρά της θρομβογένεσης.
Αυτό συμβαίνει γιατί μέσω της αναστολής της COX-2 μειώνουν την “καλή” προστακυκλίνη PG–I2 από το ενδοθήλιο και τις λείες μυϊκές ίνες, οπότε σταματά η αγγειοδιαστολή και η μείωση της συσσώρευσης των αιμοπεταλίων.
Την ίδια ώρα αφήνουν την “κακή” ΤΧ-Α2 των αιμοπεταλίων (επειδή δεν δρουν στην Cox-1) να συνεχίζει να προκαλεί συσσώρευση των αιμοπεταλίων και να προκαλεί αγγειοσύσπαση.
Ο ΤΡΟΠΟΣ ΔΡΑΣΗΣ ΤΩΝ ΑΝΤΙΦΛΕΓΜΟΝΩΔΩΝ
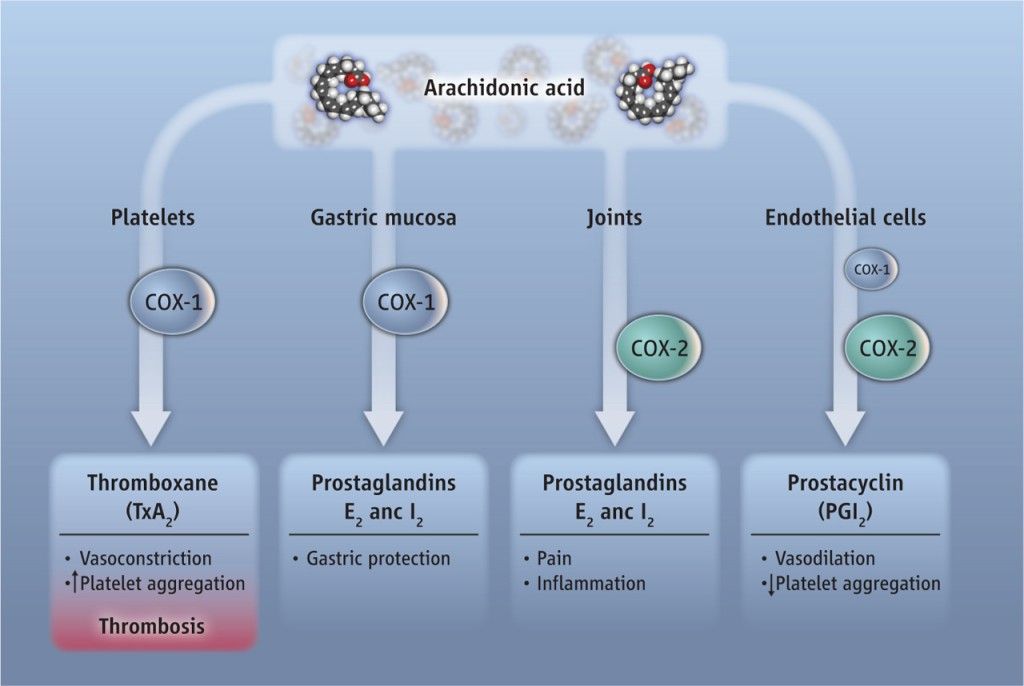
Τα αντιφλεγμονώδη εμποδίζουν την δράση των ενζύμων της κυκλο-οξυγενάσης (COX1 και COX2), οπότε μειώνεται η παραγωγή της Προσταγλανδίνης Η2 που είναι η πρόδρομος ουσία των τελικών προσταγλανδινών PGE2, PGI2, PGD2, PGF2α, και TXA2.
Οι Προσταγλανδίνες είναι ουσίες με δράση παρόμοια των ορμονών και έχουν σχέση με την φλεγμονή αλλά και με άλλες λειτουργίες στον οργανισμό. Παράγονται σε πολλά διαφορετικά σημεία του σώματος και δρουν μόνο τοπικά και βραχυχρόνια.
Οι κυριότερες από αυτές είναι:
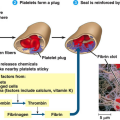
α) Η Προστακυκλίνη Ι2 (PGI2). Αυτή παράγεται από το ενδοθήλιο των αγγείων, μέσω της COX2 και προκαλεί αγγειοδιαστολή και μείωση των θρομβώσεων.
β) Η Θρομβοξάνη ΤΧΑ2. Αυτή παράγεται από τα ώριμα αιμοπετάλια, μέσω της COX1 και προκαλεί αγγειοσυστολή και δημιουργία θρόμβων.
γ) Η Προσταγλανδίνη Ε2 (PGE2). Αυτή παράγεται (σε μόνιμη βάση) στο στομάχι μέσω της COX 1 και το προστατεύει από το γαστρικό οξύ. Επιπλέον την παράγουν τα λευκά αιμοσφαίρια, όποτε και όπου υπάρχει φλεγμονή, μέσω του ενζύμου COX 2, και σ’ αυτήν την περίπτωση, αυτή σχετίζεται με πόνο και φλεγμονή.
Τα Αντιφλεγμονώδη μέσω της μειώσεως των ενζύμων COX1 και COX2 δρουν και ωφέλιμα και βλαπτικά στον οργανισμό (όπως όλα τα φάρμακα).
Δρουν ωφέλιμα, μειώνοντας (μέσω της COX 2) την παραγωγή της PGE2 των λευκών αιμοσφαιρίων που σχετίζεται με πόνο και φλεγμονή.
Δυστυχώς όμως αυτά δρουν ταυτόχρονα και βλαπτικά επειδή: i) Μειώνουν την παραγωγή της PGI2 (μέσω της COX2) και έτσι αυξάνονται οι θρομβώσεις στα αγγεία και ii) Μειώνουν την παραγωγή της PGΕ2 (μέσω της COX 1) και έτσι σταματά η προστασία του στομαχιού από το γαστρικό οξύ.
ΜΟΝΟ ΟΙ ΚΟΞΙΜΠΕΣ ΑΥΞΑΝΟΥΝ ΤΟΝ ΚΑΡΔΙΑΓΓΕΙΑΚΟ ΚΙΝΔΥΝΟ;
Βρέθηκε ότι εκτός από τις Κοξίμπες και άλλα δύο ακόμη από τα παραδοσιακά αντιφλεγμονώδη, η Δικλοφενάκη και η Ιβοπρουφένη αυξάνουν τον καρδιαγγειακό κίνδυνο.
Πιθανότατα η ίδια βλαπτική δράση προκαλείται και από τα υπόλοιπα παραδοσιακά αντιφλεγμονώδη.
Η Δικλοφενάκη και η Ιβοπρουφένη, δεν είναι μεν εκλεκτικοί αναστολείς της COX2, αλλά ασκούν πολύ μικρή δράση και για πολύ λίγο στην COX1 των αιμοπεταλίων, οπότε μειώνεται ελάχιστα μόνο, η βλαβερή θρομβοξάνη ΤΧΑ2 ενώ μειώνεται πολύ η προστατευτική προστακυκλίνη PGI2 (μέσω μείωσης της COX2) οπότε και αυτά αυξάνουν την θρομβογένεση.
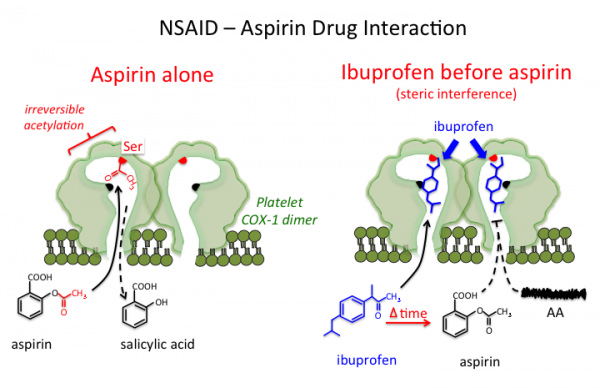
Η Ιβοπρουφένη επιπλέον ανταγωνίζεται την δράση της ασπιρίνης στην μείωση της COX1 των αιμοπεταλίων. Έτσι αν κάποιος παίρνει Ασπιρίνη για να μην πάθει έμφραγμα ή εγκεφαλικό, η Ιβοπρουφένη μειώνει την χρήσιμη αντιαιμοπεταλιακή δράση της Ασπιρίνης.
Η ΙΑΤΡΙΚΗ ΠΟΥ ΒΑΣΙΖΕΤΑΙ ΣΕ ΑΠΟΔΕΙΞΕΙΣ
Όμως η Ιατρική απαιτεί αποδείξεις που να προέρχονται από τους ασθενείς της καθημερινής ιατρικής πρακτικής.
Μια μετα-ανάλυση του 2013, η CΝΤ που αφορούσε περισσότερους από 350.000 ανθρώπους έδειξε ότι οι Κοξίμπες και η Δικλοφενάκη αύξησαν τα καρδιαγγειακά επεισόδια, ακόμη και σε ανθρώπους χωρίς παράγοντες κινδύνου, κατά 37-41% (σχετική αύξηση). Η αύξηση προήλθε κυρίως από την αύξηση των στεφανιαίων θρομβωτικών επεισοδίων.
Ενώ αντίθετα η ίδια μελέτη έδειξε ότι, η Ναπροξένη είναι το ασφαλέστερο μη ασπιρινούχο μη κορτικοειδές αντιφλεγμονώδες. Αυτή δεν αυξάνει τα καρδιαγγειακά επεισόδια, γιατί δρα σαν την Ασπιρίνη, στα αιμοπετάλια, μειώνοντας σε μεγάλο βαθμό αλλά προσωρινά την παραγωγή θρομβοξάνης ΤΧΑ2. Έτσι μειώνει και αυτή την συγκόλληση των αιμοπεταλίων, σε πολύ μικρότερο βαθμό από την Ασπιρίνη που δρα με μη αναστρέψιμο τρόπο στην παραγωγή θρομβοξάνης ΤΧΑ2.
Η Ναπροξένη προκαλεί προσωρινό αποκλεισμό της COX-1 και για όσο δρα αυτή, δεν μπορεί να δράσει η Ασπιρίνη που αποκλείει μόνιμα την COX-1 και την παραγωγή θρομβοξάνης Α2- TXA2. Έτσι Καλύτερα να χορηγείται πρώτα η Ασπιρίνη και μετά 1-2 ώρες η Ναπροξένη (αλλιώς η Ναπροξένη χορηγείται 2-3 ώρες πριν την Ασπιρίνη).
Ειδικότερα, οι Κοξίμπες και η Δικλοφενάκη αύξησαν σε απόλυτους αριθμούς τα μείζονα καρδιαγγειακά επεισόδια κατά 8/1000 σε όσους είχαν παράγοντες κινδύνου (από τα οποία 2 ήταν θανατηφόρα). Σε όσους δεν είχαν παράγοντες κινδύνου η αύξηση ήταν 2/1000. Οι επιπλοκές από το ανώτερο γαστρεντερικό αυξήθηκαν σε απόλυτους αριθμούς περίπου σε 3/1000.
Οι αντίστοιχες τιμές για την Ναπροξένη ήταν μείον (!) 1/1000, 0/1000 και περίπου 11/1000.
Για την Ιβοπρουφένη οι αντίστοιχες τιμές ήταν 9/1000 (3 θανατηφόρα), 2/1000 και περίπου 11/1000. Βλέπουμε ότι αυτή αυξάνει πολύ, τόσο τα μείζονα καρδιαγγειακά επεισόδια, όσο και τις επιπλοκές από το ανώτερο γαστρεντερικό σύστημα.
Στην ίδια μετα-ανάλυση όλα τα αντιφλεγμονώδη (εκτός της Ασπιρίνης) διπλασίασαν τον κίνδυνο καρδιακής ανεπάρκειας (κυρίως μέσω κατακράτησης Νατρίου και νερού).
Δεν είναι γνωστό ακόμη: Μήπως όταν χρησιμοποιούνται υποχρεωτικά οι Κοξίμπες (π.χ. σε γαστρορραγία του τελευταίου χρόνου), η ταυτόχρονη χορήγηση Ασπιρίνης 100 mg/ημερησίως, μειώνει τον επιπλέον κίνδυνο θρομβώσεων;
Η ΑΥΞΗΣΗ ΤΗΣ ΑΡΤΗΡΙΑΚΗΣ ΠΙΕΣΗΣ ΑΠΟ ΤΑ ΑΝΤΙΦΛΕΓΜΟΝΩΔΗ
Τα αντιφλεγμονώδη (εκτός της Ασπιρίνης) δρουν και στα νεφρά, όπου μέσω της μείωσης της COX2, μειώνεται η παραγωγή νατριουρητικών και αγγειοδιασταλτικών προσταγλανδινών. Έτσι αυξάνουν και την αρτηριακή πίεση.
http://www.thelancet.com/journals/lancet/article/PIIS0140-6736(13)60900-9/abstract
H αρτηριακή πίεση αυξάνεται ελάχιστα σε ανθρώπους κάτω των 62 ετών με φυσιολογική πίεση και αυξάνεται περισσότερο σε όσους είναι ήδη υπερτασικοί. Σε ανθρώπους άνω των 65 ετών αυξάνουν τον κίνδυνο έναρξης αντι-υπερτασικής θεραπείας κατά 60%.
Συνεπώς όταν χορηγείται αντιφλεγμονώδες φάρμακο, μετρούμε συχνά την αρτηριακή πίεση μήπως και αυξηθεί.
ΟΙ ΡΕΥΜΑΤΟΛΟΓΟΙ ΤΙ ΑΠΟΨΗ ΕΧΟΥΝ;
Έχοντας γνώση των ανωτέρω, το Αμερικανικό Κολλέγιο Ρευματολογίας (ACR), σε οδηγίες του, το 2012, συνιστά όσον αφορά την οστεοαρθρίτιδα του γόνατος, του ισχίου και του χεριού, πρώτα να χορηγείται μέχρι τη μέγιστη ημερήσια δόση (4 γραμμάρια) η Ακεταμινοφένη και αν αυτή δεν αποδώσει, τότε να χορηγούνται τα μη στεροειδή αντιφλεγμονώδη από το στόμα, εκτός και αν ο ασθενής είναι μεγαλύτερος των 75 ετών οπότε θα δοθούν αυτά μόνο για τοπική- εξωτερική χρήση μέσω αλοιφών.
Αν κάποιος είχε αιμορραγία από το στομάχι ή το δωδεκαδάκτυλο τον τελευταίο χρόνο, τότε το ACR συνιστά χορήγηση μόνο Κοξίμπης μαζί με γαστροπροστατευτικό (αναστολέα αντλίας πρωτονίων).
Αν ο άνθρωπος με την οστεοαρθρίτιδα, παίρνει ασπιρίνη 100 mg από τον καρδιολόγο του για πρόληψη εμφράγματος ή εγκεφαλικού, το ACR συνιστά Ναπροξένη ή Ακεταμινοφένη. Απαγορεύει την Ιβοπρουφένη, τις Κοξίμπες και την Δικλοφενάκη.
Οι οδηγίες του ACR υπάρχουν στην ακόλουθη διεύθυνση:
http://www.rheumatology.org/Practice-Quality/Clinical-Support/Clinical-Practice-Guidelines/Osteoarthritis (ACR 2012 recommendations).
Άλλες πρόσφατες δημοσιεύσεις για την βλαπτική δράση των αντιφλεγμονωδών αναφέρουν ότι:
Η χορήγηση αντιφλεγμονωδών, σε ανθρώπους που είχαν έμφραγμα στο παρελθόν, διπλασιάζει τον κίνδυνο δημιουργίας κολπικής μαρμαρυγής. http://ehjcvp.oxfordjournals.org/content/1/2/115.full
Η χορήγηση αντιφλεγμονωδών για 30 μέρες σε υπερτασικούς, αυξάνει τον κίνδυνο θρομβωτικού εγκεφαλικού επεισοδίου κατά 57%.
http://stroke.ahajournals.org/content/46/4/996.abstract
Σε μια πρόσφατη μελέτη από τη Δανία έγινε στατιστικά σημαντική συσχέτιση αιφνιδίων θανάτων εκτός του Νοσοκομείου, με τη χρησιμοποίηση κατά τις προηγούμενες 30 μέρες των μη στεροειδών αντιφλεγμονωδών φαρμάκων, Ιβοπρουφένης (π.χ. Brufen) και Δικλοφενάκης (π.χ. Voltaren).
https://academic.oup.com/ehjcvp/article/3/2/100/2739709/Non-steroidal-anti-inflammatory-drug-use-is
ΓΕΝΙΚΕΣ ΣΥΣΤΑΣΕΙΣ ΓΙΑ ΤΑ ΑΝΤΙΦΛΕΓΜΟΝΩΔΗ
** Τα αντιφλεγμονώδη χορηγούνται στην μικρότερη αποτελεσματική δόση και για τον μικρότερο δυνατό χρόνο, είτε πρόκειται να χορηγηθούν για λίγες μέρες (οπότε και ο κίνδυνος είναι ελάχιστος) είτε πρόκειται να χορηγηθούν για περισσότερο από 1 μήνα.
* Πάντως αν κάποιος χρειάζεται τη χορήγηση τους πάνω από 7 ημέρες πρέπει οπωσδήποτε να συμβουλεύεται τον γιατρό του.
* Για μακροχρόνια χορήγηση πρέπει ο ίδιος ο ασθενής που τα χρειάζεται να αποφασίσει αν θέλει να τα λαμβάνει αφού ενημερωθεί για τα οφέλη και τους κινδύνους από αυτά.
* Χρειάζεται μεγάλη προσοχή στη χορήγηση τους αν είναι μειωμένα τα αιμοπετάλια ή αν ο άνθρωπος ήδη παίρνει το αντιπηκτικό Sintrom, λόγω κινδύνου αιμορραγίας.
** Πρέπει να ελέγχεται συχνά η γενική αίματος, η κάθαρση κρεατινίνης, τα ηπατικά ένζυμα και η αρτηριακή πίεση σε όποιον λαμβάνει αντιφλεγμονώδη.
* Σε βαρειά νεφρική ανεπάρκεια (κάθαρση κρεατινίνης κάτω από 30 ml/min) δεν χορηγούμε κανένα αντιφλεγμονώδες και σε ηπατική βλάβη οπωσδήποτε αποφεύγουμε την δικλοφενάκη. Αν η κάθαρση κρεατινίνης είναι μεταξύ 30 και 50 ml/min, τα αντιφλεγμονώδη χορηγούνται με μεγάλη προσοχή.
* Ταυτόχρονα με αυτά χορηγούμε και φάρμακα για γαστροπροστασία.
** Πριν τη χορήγηση τους πρέπει να γίνεται εκτίμηση του καρδιαγγειακού κινδύνου όπως και του κινδύνου αιμορραγίας από αυτά.
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ: Μέχρι να έχουμε νέα ομάδα, ασφαλέστερων μη στεροειδών αντιφλεγμονωδών, χορηγούμε αυτά που έχουμε, με σειρά προτίμησης πρώτα την Ασπιρίνη, μετά την Ακεταμινοφαίνη, μετά την Ναπροξένη και μετά τα υπόλοιπα, αν τα προηγούμενα δεν είναι αποτελεσματικά.
Ενδεικτική Βιβλιογραφία: