ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ SINTROM ΚΑΙ NOACs (PRADAXA, XARELTO, ELIQUIS), Η ΕΓΧΕΙΡΗΣΗ ΚΑΙ Η ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ
Eνημερώθηκε στις 19/10/2020
ΛΙΓΑ ΓΙΑ ΤΙΣ ΘΡΟΜΒΩΣΕΙΣ ΚΑΙ ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
### Για την πήξη και τις θρομβώσεις επισκεφθείτε το αντίστοιχο άρθρο: Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ
Τα αντιπηκτικά φάρμακα δρούν στους παράγοντες της πήξεως με τελικό αποτέλεσμα τη μειωμένη παραγωγή Ινώδους.
Τα συνήθως χρησιμοποιούμενα είναι το Sintrom, τα νεότερα αντιπηκτικά (NOACs) και οι ηπαρίνες χαμηλού μοριακού βάρους (LMWH).
### Για τα αντιπηκτικά επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
[Τα αντιαιμοπεταλιακά φάρμακα δρουν εμποδίζοντας τη συγκόλληση των αιμοπεταλίων και έτσι τη δημιουργία του αιμοπεταλιακού θρόμβου.
Αυτά που χρησιμοποιούμε κυρίως σήμερα είναι η Ασπιρίνη και οι ανταγωνιστές των ADP υποδοχέων των αιμοπεταλίων ή υποδοχέων P2Y12.
### Για τα αντιαιμοπεταλιακά φάρμακα επισκεφθείτε το αντίστοιχο άρθρο: ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ]
ΛΙΓΑ ΓΙΑ ΤΗΝ ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ
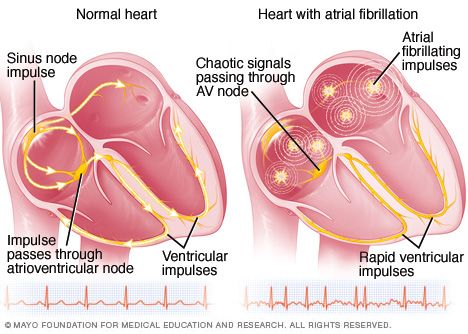
Η αρρυθμία που απασχολεί συχνότερα τον καρδιολόγο είναι η Κολπική Μαρμαρυγή. Το 1.5-2% του γενικού πληθυσμού παρουσιάζει κολπική μαρμαρυγή. Όσο αυξάνεται η ηλικία τόσο αυξάνεται και η συχνότητα της.
Στην κολπική μαρμαρυγή, οι μυϊκές ίνες των δύο κόλπων, συσπώνται-ινιδίζουν χαοτικά, λόγω “καταιγίδας” ηλεκτρικής δραστηριότητος, έτσι δεν συγχρονίζονται, ώστε να συσπασθούν οι δύο κόλποι.
Λόγω του ότι δεν συσπώνται οι δύο κόλποι, εκτός των άλλων επιπλοκών, μπορεί να δημιουργηθεί θρόμβος στον αριστερό κόλπο, που συχνότερα μεταφέρεται στον εγκέφαλο λόγω του ότι οι αρτηρίες που του προσφέρουν αίμα, είναι πιο κοντά στην καρδιά. Πενταπλασιάζεται, έτσι η πιθανότητα εμβολικού αγγειακού εγκεφαλικού επεισοδίου.
Αν ο κίνδυνος του ασθενούς με κολπική μαρμαρυγή για ΕΑΕΕ είναι μεγαλύτερος από τον κίνδυνο του για αιμορραγία τότε χορηγούμε αντιπηκτική θεραπεία.
Οι ακόλουθες οδηγίες αφορούν την κολπική μαρμαρυγή που δεν οφείλεται σε ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας και επίσης δεν υπάρχει τεχνητή βαλβίδα στην καρδιά.
Η αντιπηκτική θεραπεία θα γίνει είτε με το Sintrom είτε με τα νεότερα αντιπηκτικά (NOACs).
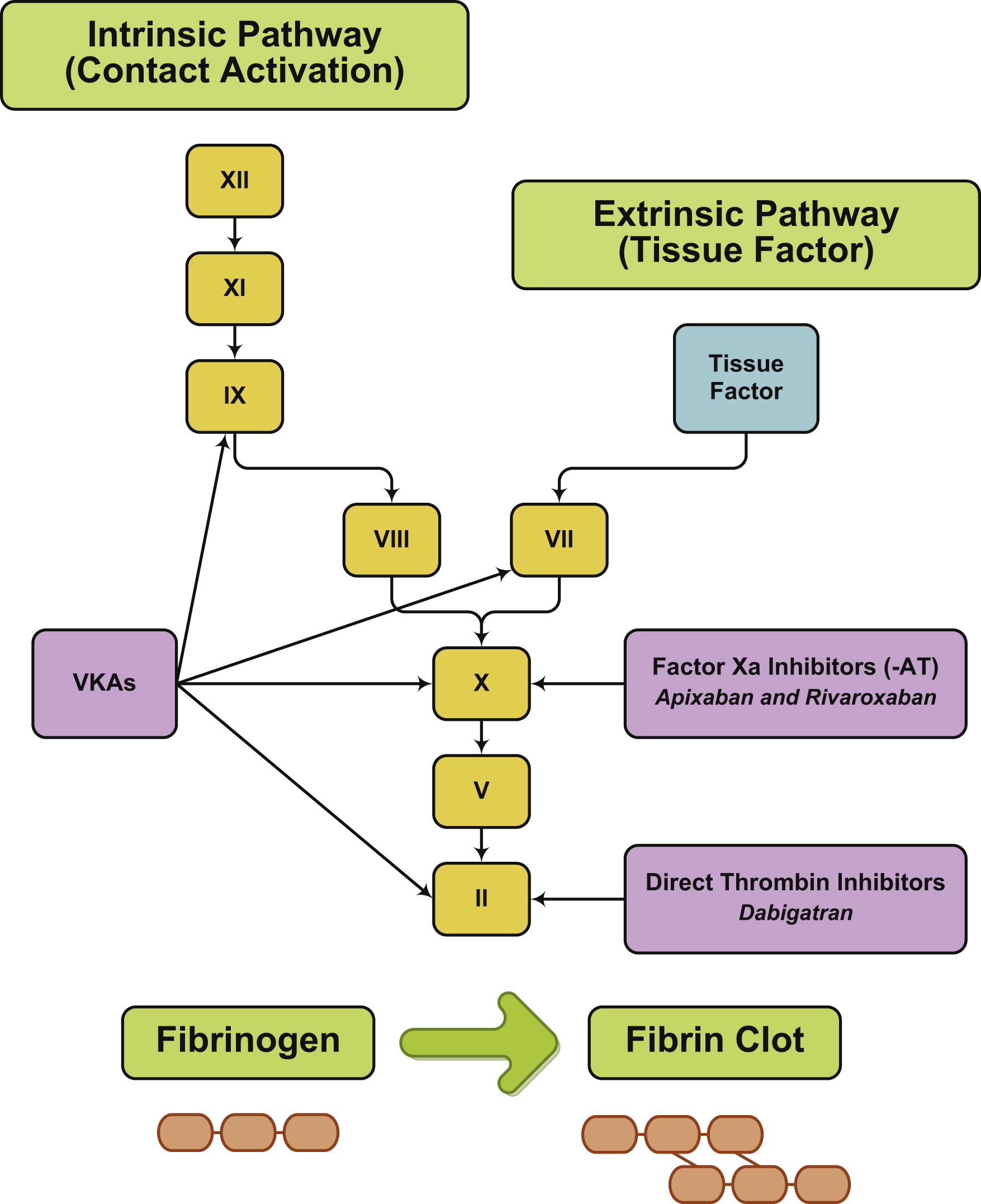
Το Sintrom είναι ανταγωνιστής της βιταμίνης Κ και μπλοκάρει τη μεταβολή της βιταμίνης Κ σε ορισμένους παράγοντες πήξεως.
Τα NOACs είναι δύο ειδών. α) Αυτά που είναι αναστολείς του παράγοντα Xa (10) της πήξεως και είναι η Rivaroxaban (Xarelto), η Apixaban (Eliquis) και η Εdoxaban (το τελευταίο δεν κυκλοφορεί ακόμη στην Ελλάδα) και β) η Dabigatran (Pradaxa) που είναι αναστολέας της θρομβίνης (παράγοντας πήξεως).
Όταν δίνουμε το Sintrom πρέπει να ελέγχουμε την πηκτικότητα συνεχώς, ανά εβδομάδα αρχικά και ανά μήνα αργότερα.
Πέρα από τη ποσότητα του Sintrom, η πηκτικότητα επηρεάζεται και από πολλούς άλλους παράγοντες όπως η διατροφή και η λήψη άλλων φαρμάκων. Η πηκτικότητα ελέγχεται μέσω της εξέτασης του αίματος που λέγεται χρόνος προθρομβίνης όπου η τιμή του INR πρέπει να διατηρείται μεταξύ 2-3.
Βοήθεια στην απόφαση αν είναι προτιμότερο το Sintrom ή ένα NOAC, προσφέρει ένα βοήθημα, το SAMe-TT2R2 Score.
Προσωπικά νομίζω ότι για λόγους οικονομίας και άμεσης φτηνής αναστροφής της αντιπηκτικής δράσης (π.χ. σε περίπτωση ατυχήματος ή επείγουσας εγχείρησης) είναι προτιμότερο το Sintrom.
Όμως αν ο ασθενής είναι μειωμένης ικανότητος ή υπάρχει δυσχέρεια μετακινήσεως σε εργαστήριο που μπορεί να ελεγχθεί το INR ή δεν μπορεί να σταθεροποιηθεί σε θεραπευτικά πλαίσια το INR, τότε δίνουμε κάποιο από τα άλλα 4 νέα αντιπηκτικά (NOACs), τα οποία επηρεάζονται λιγότερο από άλλα φάρμακα και καθόλου από τη διατροφή.
H Ευρωπαϊκή Καρδιολογική Εταιρία στις τελευταίες οδηγίες της (Αύγουστος 2016) για την Κολπική Μαρμαρυγή, προτιμά τα NOACs αντί για το Sintrom.
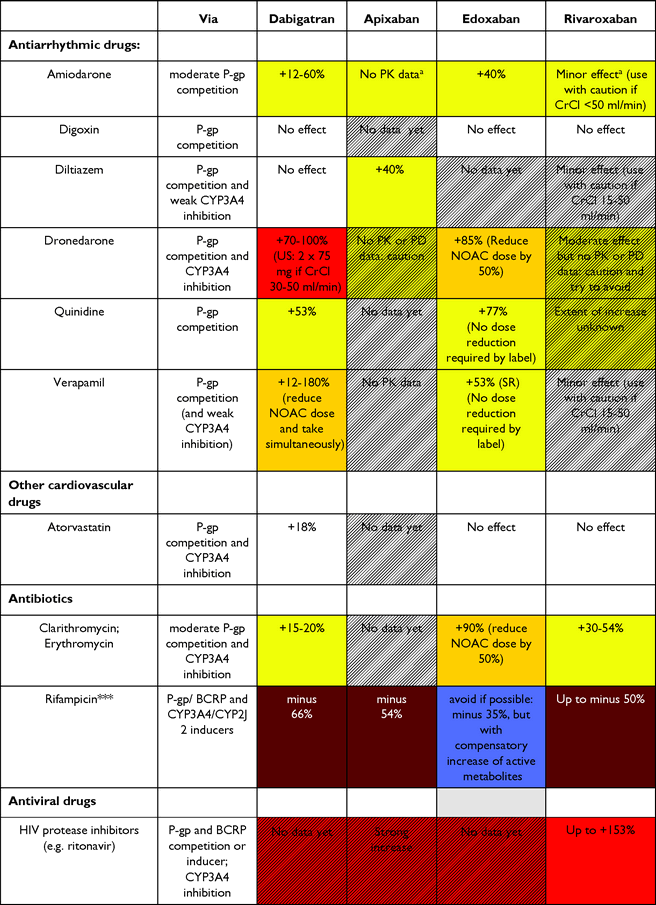
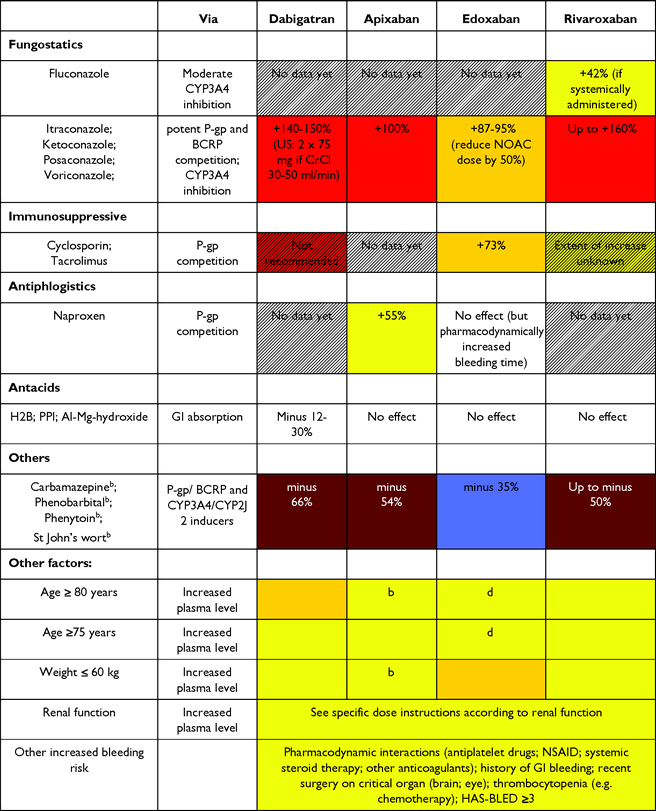
Πως ορισμένα φάρμακα και καταστάσεις επηρεάζουν την δραστικότητα των NOACs
Όμως ακόμη και τα NOACs επηρεάζονται από ορισμένα φάρμακα. Για παράδειγμα η ketoconazole και τα αδελφάκια της υπερδιπλασιάζουν την δραστικότητα τόσο της Dabigatran (D) όσο και της Rivaroxaban (R) και απαγορεύεται η συγχορήγηση τους. Η Clarithromycin και η Erythromycin αυξάνουν την δραστικότητα της D και R κατά 30% περίπου.
* Σε συγχορήγηση με αντιαιμοπεταλιακά μειώνουμε την δόση όλων των NOACs.
Επίσης μειώνουμε τη δόση τους σε ηλικία πάνω από 75 και ιδίως πάνω από 80 ετών, σε σωματικό βάρος κάτω από 60 κιλά και σε νεφρική ανεπάρκεια. Σε κάθαρση κρεατινίνης μικρότερη από 30 ml/min δεν τα χορηγούμε γιατί δεν υπάρχουν στοιχεία για τη δράση τους σ’ αυτή την περίπτωση.
Συνεπώς πριν την χορήγηση τους, αλλά και συχνά αργότερα, ελέγχουμε την κάθαρση κρεατινίνης.
ΕΛΕΓΧΕΤΑΙ Η ΔΡΑΣΤΙΚΟΤΗΤΑ ΤΩΝ NOACs;
Ο έλεγχος της δραστικότητας των NOACs αυτή την στιγμή μπορεί να εκτιμηθεί ποιοτικά και όχι ποσοτικά μόνο για την Dabigatran και την Rivaroxaban.
Στην Dabigatran, 12 ώρες μετά την λήψη της, ο χρόνος μερικής θρομβοπλαστίνης ( aPTT – Hemoclot®) δεν πρέπει να είναι διπλάσιος του ανώτερου φυσιολογικού ορίου, αλλιώς υπάρχει κίνδυνος αιμορραγίας.
Στην Rivaroxaban μπορεί να χρησιμοποιηθεί για ημιποσοτική εκτίμηση της αντιπηκτικής της δράσης, ο χρόνος προθρομβίνης (PT), όχι όμως το INR, αν χρησιμοποιηθεί σαν αντιδραστήριο της θρομβοπλαστίνης το Neoplastin Plus.
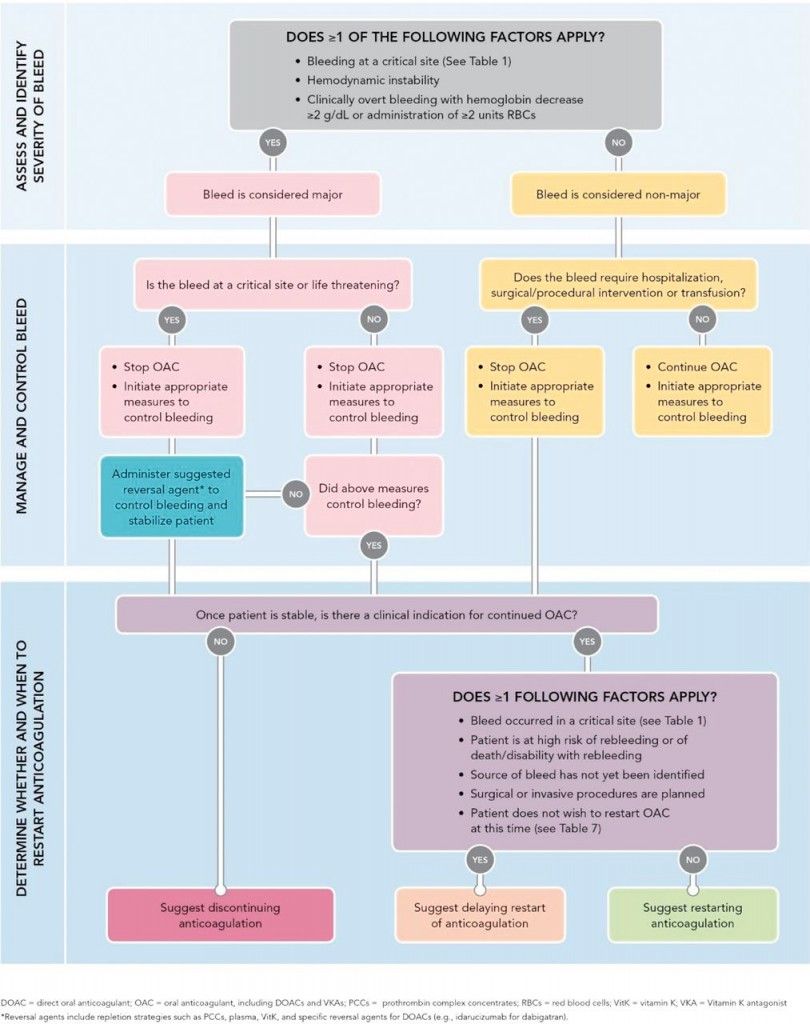
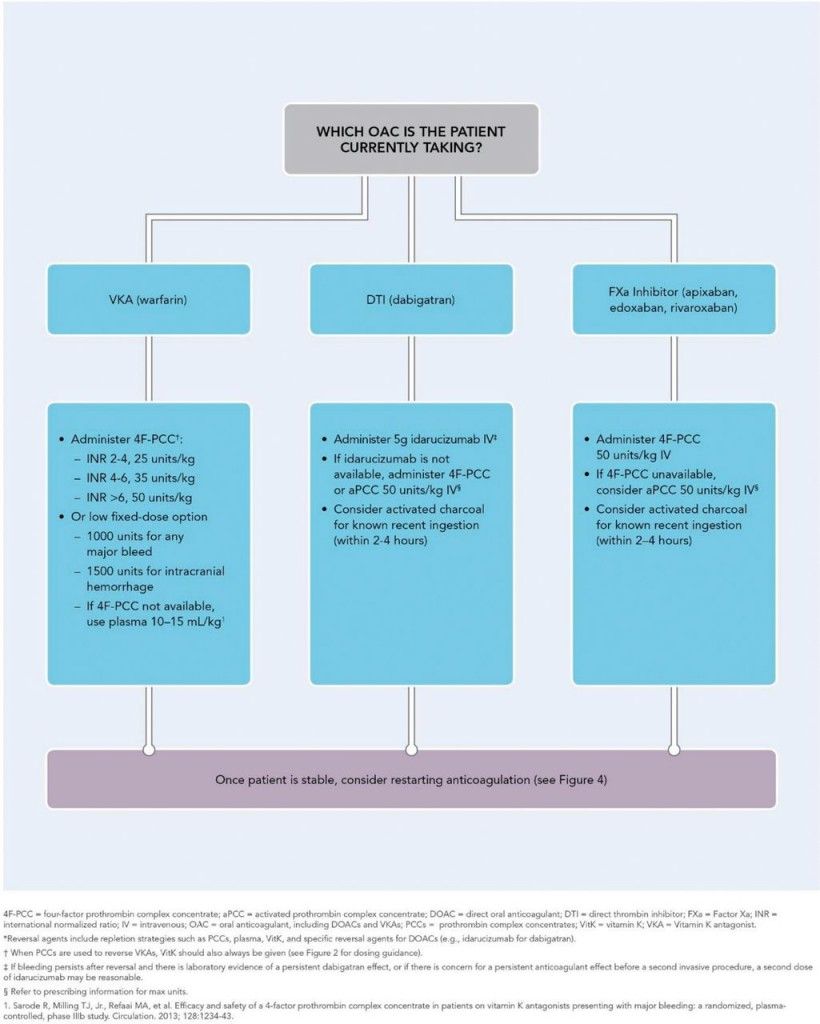
ΤΙ ΚΑΝΟΥΜΕ ΣΕ ΠΕΡΙΠΤΩΣΗ ΑΙΜΟΡΡΑΓΙΑΣ ?
Πρόσφατα (Δεκέμβριος 2017) το Αμερικανικό Κολέγιο Καρδιολογίας εξέδωσε οδηγίες για την αντιμετώπιση των αιμορραγιών σε ταυτόχρονη λήψη Αντιπηκτικού.
http://www.onlinejacc.org/content/early/2017/11/10/j.jacc.2017.09.1085
ΤΙ ΚΑΝΟΥΜΕ ΜΕ ΤΗΝ ΑΝΤΙΠΗΚΤΙΚΗ ΘΕΡΑΠΕΙΑ ΣΕ ΠΡΟΓΡΑΜΜΑΤΙΣΜΕΝΗ ΕΓΧΕΙΡΗΣΗ;
Περίπου ένας στους 6 ανθρώπους που λαμβάνουν αντιπηκτική θεραπεία, θα χρειαστεί να υποβληθεί σε προγραμματισμένη μικρή ή μεγάλη εγχείρηση ή παρέμβαση κάθε χρόνο.
Θα χρειαστεί να διακοπεί η αντιπηκτική θεραπεία προηγουμένως, για να μην υπάρξει αιμορραγία κατά τη διάρκεια της; Θα χρειαστεί να γίνει γεφύρωση της αντιπηκτικής θεραπείας;
Από καιρό υπήρχε το ερώτημα, αν οι ασθενείς με μικρό ή μέτριο κίνδυνο για ΕΑΕΕ χρειάζεται να πάρουν κάποιο άλλο αντιπηκτικό φάρμακο, όπως ηπαρίνη χαμηλού μοριακού βάρους, που δεν ενοχλεί τον χειρούργο, στη θέση των αντιπηκτικών που θα διακοπούν για λίγες μέρες. Η πρακτική αυτή λέγεται γεφύρωση αντιπηκτικής θεραπείας.
Η γεφύρωση μειώνει τον κίνδυνο εμβολικού επεισοδίου; Αυξάνει τον κίνδυνο αιμορραγίας;
Βάσει των τελευταίων γνώσεων της ιατρικής μπορούμε να πούμε ότι:
α) Σε λήψη Sintrom. Σε μικρό και μέτριο θρομβοεμβολικό κίνδυνο ασθενούς ΔΕΝ χρειάζεται γεφύρωση. Για μεγάλο θρομβοεμβολικό κίνδυνο, δεν γνωρίζουμε ακόμη.
Πρόσφατα δημοσιεύθηκε το αποτέλεσμα της μελέτης BRIDGE που έλεγξε ακριβώς το όφελος και τη ζημιά από την γεφύρωση. Σ’ αυτήν την μελέτη φάνηκε ότι δεν υπήρχε κανένα όφελος (παρόμοια θρομβοεμβολικά επεισόδια) από την γεφύρωση αλλά αντίθετα υπήρξε ζημιά (αύξηση αιμορραγιών).
Η μελέτη ήταν διπλή τυφλή τυχαιοποιημένη, με ψευδοφάρμακο και διενεργήθηκε από το 2009 ως το 2014 σε 108 κέντρα των Η.Π.Α. και του Καναδά σε 1813 ασθενείς με κολπική μαρμαρυγή ή κολπικό πτερυγισμό, μέσου όρου 72 ετών. Αυτοί λάμβαναν Warfarin (αδελφάκι του Sintrom) και θα υποβάλλονταν σε προγραμματισμένη εγχείρηση. Οι 895 υποβλήθηκαν σε γεφύρωση με την υποδόρια ηπαρίνη χαμηλού μοριακού βάρους Δελταπαρίνη και οι 918 δεν υποβλήθηκαν στην γεφύρωση (τους χορηγήθηκε υποδόρια φυσιολογικός ορρός).
Στις επόμενες 30 μέρες τα αρτηριακά θρομβοεμβολικά επεισόδια ήταν παρόμοια (χωρίς γεφύρωση: 0.4% – με γεφύρωση: 0.3%) στις 2 ομάδες, ενώ αυξήθηκαν οι αιμορραγίες σε όσους γεφυρώθηκαν με Δελταπαρίνη. Οι μικρές αιμορραγίες ήταν: χωρίς γεφύρωση 12% και με γεφύρωση 21%. Οι μεγάλες αιμορραγίες ήταν: χωρίς γεφύρωση 1.3% και με γεφύρωση 3.2%.
Η Warfarin διακόπηκε 5 μέρες πριν την εγχείρηση και ξανάρχισε (στην προηγούμενη της δόση) το ίδιο απόγευμα ή την επόμενη μέρα μετά την εγχείρηση.
Τα αποτελέσματα αφορούν μέσο όρο εμβολικού κινδύνου 2.3 με το παλαιότερο score CHADS2 που δεν χρησιμοποιείται πια και αφορά μικρό και μέτριο θρομβοεμβολικό κίνδυνο ασθενούς. Συνεπώς δεν γνωρίζουμε αν σε ασθενείς με μεγάλο θρομβοεμβολικό κίνδυνο ισχύουν τα ίδια αποτελέσματα.
Επίσης δεν γνωρίζουμε αν τα ίδια αποτελέσματα ισχύουν για μεγάλες εγχειρήσεις όπως εγχειρήσεις καρδιάς ή νευροχειρουργικές εγχειρήσεις, γιατί αυτές αποκλείστηκαν από τη μελέτη.
Πάντως ίσως τα αποτελέσματα να ήταν αναμενόμενα μαθηματικώς. Δηλαδή αν κάποιος έχει κίνδυνο εμβολικού επεισοδίου 5% στη διάρκεια ενός χρόνου, τότε αν το Sintrom διακοπεί για 6 μέρες, ο κίνδυνος εμβολικού επεισοδίου σ’ αυτές τις 6 μέρες είναι μόνο 0.082% (ή 1/1220). Δεν υπάρχει υπερ-πηκτικότητα όπως υπέθεταν πολλοί.
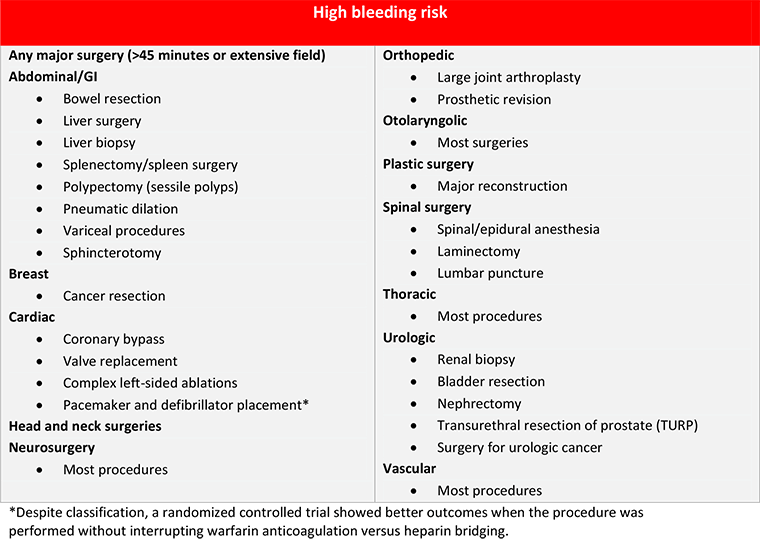
Για μεγάλο θρομβοεμβολικό κίνδυνο, γίνεται εξατομίκευση και συνυπολογίζονται ο κίνδυνος του ασθενούς για αιμορραγία (με το HAS-BLED risc) και ο κίνδυνος της συγκεκριμένης εγχείρησης για αιμορραγία. Επίσης καλό είναι να συμμετέχει στη λήψη της απόφασης ο χειρούργος, ο καρδιολόγος και ο ασθενής.
Υπ’ όψιν ότι σύμφωνα με τις οδηγίες, στους ασθενείς με κολπική μαρμαρυγή και μηχανική βαλβίδα πρέπει να γίνεται γεφύρωση με ηπαρίνη χαμηλού μοριακού βάρους.
http://www.nejm.org/doi/full/10.1056/NEJMoa1501035
Σε ορισμένες παρεμβάσεις δεν είναι υποχρεωτικό να διακόπτεται το Sintrom, όμως το INR πρέπει να κατέβει στο 1.5- 2. Αυτές οι περιπτώσεις αφορούν κυρίως την τοποθέτηση βηματοδότη, τον καθετηριασμό, την στεφανιογραφία και το ablation για κατάλυση της Κολπικής Μαρμαρυγής.
Ειδικότερα στο Ablation βρέθηκε ότι αν διακοπεί το Sintrom πριν, αυξάνονται τόσο τα θρομβοεμβολικά επεισόδια όσο και τα αιμορραγικά, ιδίως στη μη παροξυσμική κολπική μαρμαρυγή.
β) Σε λήψη NOACs. Όσον αφορά τα νεότερα αντιπηκτικά (NOACs) αυτά ΔΕΝ χρειάζονται γεφύρωση.
Για την Rivaroxaban ή την Apixaban ή την Edoxaban γίνεται διακοπή τους 24 ως 48 ώρες πριν την εγχείρηση, αναλόγως αν η εγχείρηση είναι μικρού ή μεγάλου κινδύνου για αιμορραγία (και αναλόγως του ιστορικού αιμορραγιών του ασθενούς).
Για την Dabigatran ισχύουν τα ίδια αν η νεφρική λειτουργία είναι φυσιολογική (η κάθαρση κρεατινίνης είναι πάνω από 80 ml/min) γιατί αυτή αποβάλλεται κατά 80% από τα νεφρά.
(Αν αυτή είναι 30 ως 50 ml/min, σε εγχείρηση μικρού κινδύνου για αιμορραγία, γίνεται διακοπή της 3 μέρες και σε εγχείρηση μεγάλου κινδύνου για αιμορραγία, γίνεται διακοπή της 4 μέρες πριν την εγχείρηση. Για 50 ως 80 ml/min, η διακοπή είναι 36 ώρες και 3 μέρες αντίστοιχα).
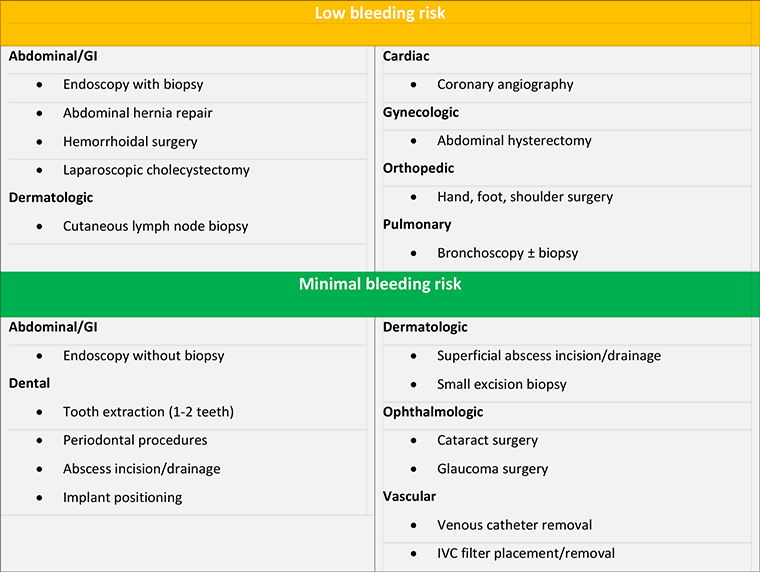
Οι παρεμβάσεις με μικρό κίνδυνο αιμορραγίας ή αιμορραγίας με μικρή κλινική επίπτωση και εφ’ όσον είναι φυσιολογική η νεφρική λειτουργία που διακόπτουμε 24 ώρες πριν τα NOACs είναι: Οι ενδοσκοπήσεις με βιοψία, η βιοψία προστάτη και ουροδόχου κύστεως, ο ηλεκτροφυσιολογικός έλεγχος, ή ablation, η αγγειογραφία, η τοποθέτηση βηματοδότη και άλλα. (Υπ’ όψιν ότι οι βιοψίες νεφρού και ήπατος όπως και η λιθοθρυψία είναι μεγάλου κινδύνου για αιμορραγία).
Για ορισμένες μικρο-παρεμβάσεις όπως είναι η εξαγωγή 1 ως 3 δοντιών, η παρα-οδοντική εγχείρηση, η τομή αποστήματος, η εγχείρηση καταρράκτη, η ενδοσκόπηση χωρίς εγχείρηση, η μικρή δερματολογική και άλλες, δεν είναι απαραίτητη η διακοπή των NOACs, αλλά νομίζω ότι δεν έχουμε λόγο να μην τα διακόψουμε για 24 ώρες πριν.
Για οδοντιατρικές πράξεις ο ασθενής μπορεί να ξεπλένει το στόμα του με 10 ml tranexamic οξέως 5%, 4 φορές την μέρα για 5 μέρες.
Η ενδοραχιαία αναισθησία και η οσφυονωτιαία παρακέντηση υπάγονται στις περιπτώσεις με μεγάλο κίνδυνο αιμορραγίας.
Υπ’ όψιν ότι δράση τους αρχίζει άμεσα μετά την επαναχορήγηση τους.
Για τις περισσότερες εγχειρήσεις η επανεκκίνηση τους γίνεται μετά 48 ως 72 ώρες. Αν υπάρχει άμεση και πλήρης αιμόσταση μετά την επέμβαση η επανεκκίνηση τους γίνεται μετά από 8 ώρες.
Σε όσες επεμβάσεις υπάρχει ακινησία στη συνέχεια, χορηγείται υποδορίως Enoxaparin (σε δόση 0.5 mg/kg/μέρα), 8 ώρες μετά την επέμβαση, για πρόληψη θρομβοφλεβίτιδας.
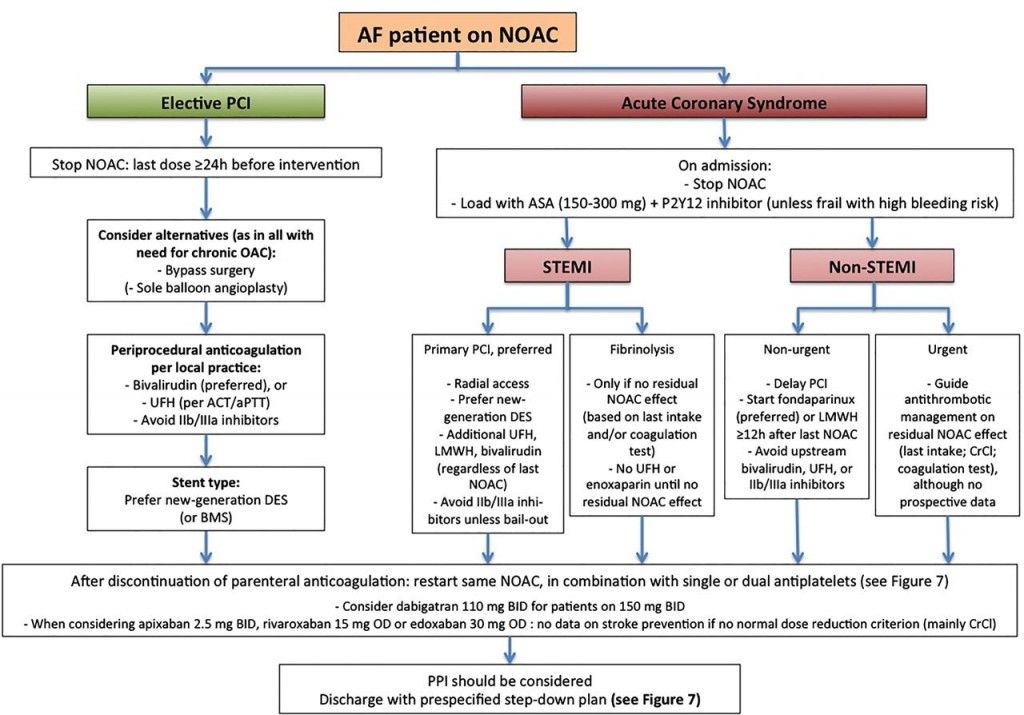
ΣΕ ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ ΜΕ ΛΗΨΗ NOAC ΚΑΙ ΑΝΑΓΚΗ ΔΙΕΝΕΡΓΕΙΑΣ ΣΤΕΦΑΝΙΟΓΡΑΦΙΑΣ:
Σε κάποιον που λαμβάνει NOACs, αυτά χρειάζεται να διακοπούν τουλάχιστον 24 ώρες πριν. (Σε όποιον λαμβάνει Sintrom, καλύτερα να μην διακόπτεται αυτό πριν την στεφανιογραφία αλλά να μειώνεται το INR στο 1.5-2). Θα προτιμηθεί η διενέργεια της στεφανιογραφίας από την κερκιδική αρτηρία (στο χέρι).
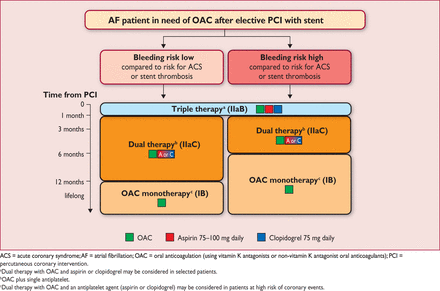
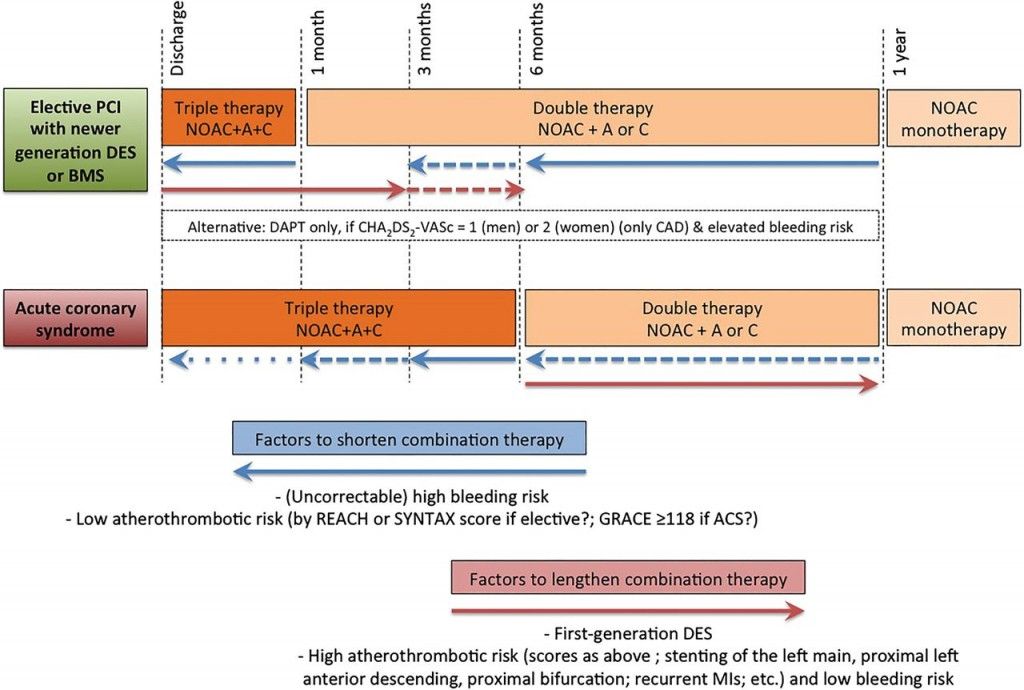
ΣΕ ΛΗΨΗ NOACs ΚΑΙ ΤΟΠΟΘΕΤΗΣΗ ΝΕΑΣ ΓΕΝΙΑΣ STENT (DES):
Υπό χορήγηση NOACs, αν χρειαστεί να τοποθετηθεί νέας γενιάς DES, θα χορηγηθεί Bivalirudin (αν είναι ψηλού κινδύνου για αιμορραγία) ή ηπαρίνη (αν είναι χαμηλού ή μέτριου κινδύνου για αιμορραγία).
Μετά θα ξαναρχίσει η χορήγηση των NOACs σε μειωμένη δόση και επίσης για 1 μήνα θα χορηγείται 3πλή θεραπεία (NOAC συν Ασπιρίνη συν Κλοπιδογρέλη).
Μετά, για 11 μήνες συγχορηγείται μόνο ένα αντιαιμοπεταλιακό φάρμακο (διπλή θεραπεία), η Ασπιρίνη ή προτιμότερο η Κλοπιδογρέλη γιατί αν χορηγούνται και τα 3 αυξάνεται πολύ ο κίνδυνος αιμορραγίας. (Με το ένα αυξάνεται ο κίνδυνος αιμορραγίας κατά 70%, ενώ με τα δυο αυτός αυξάνεται κατά 140% συγκριτικά με μόνο το NOAC).
Μετά τον χρόνο, η χορήγηση μόνο NOAC (ή μόνο Sintrom), θεωρείται επαρκής για τους περισσότερους ασθενείς, όσο παραμένουν σε σταθερή στεφανιαία νόσο, σύμφωνα με τελευταίες Ευρωπαϊκές οδηγίες.
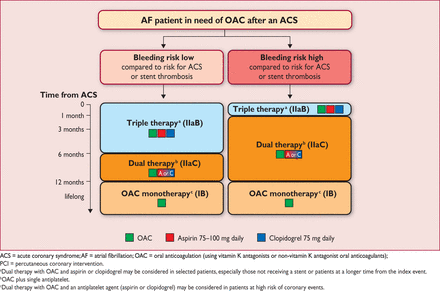
ΣΕ ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ ΜΕ NOAC ΚΑΙ ΟΞΥ ΣΤΕΦΑΝΙΑΙΟ ΣΥΝΔΡΟΜΟ:
Σε κάποιον που παρουσιάζει οξύ στεφανιαίο σύνδρομο, ενώ βρίσκεται σε θεραπεία με NOACs, χορηγούμε τριπλή θεραπεία για 6 μήνες αν υποβληθεί σε αγγειοπλαστική με DES και είναι μειωμένου κινδύνου για αιμορραγία (HAS BLED risc 0 ως 2) και μετά χορηγείται διπλή θεραπεία (NOAC συν Ασπιρίνη ή Κλοπιδογρέλη) για άλλους 6 μήνες.
(Αν ο κίνδυνος αιμορραγίας είναι αυξημένος, με το HAS- BLED risc πάνω από 2, η τριπλή θεραπεία χορηγείται μόνο για 1 μήνα και στη συνέχεια διπλή θεραπεία για 11 μήνες/ Αν ο κίνδυνος θρόμβωσης είναι μειωμένος μπορεί να δοθεί μόνο διπλή θεραπεία από την αρχή της τοποθέτησης του stent).
Αν δεν πρόκειται να υποβληθεί σε αγγειοπλαστική, χορηγείται μόνο διπλή θεραπεία για 12 μήνες.
Και μετά τον χρόνο η χορήγηση μόνο NOAC (ή μόνο Sintrom) θεωρείται επαρκής στους περισσότερους ασθενείς, εφ’ όσον παραμένουν σε σταθερή στεφανιαία νόσο, σύμφωνα με τελευταίες Ευρωπαϊκές οδηγίες.
Όσον αφορά τις γαστρεντερικές ενδοσκοπήσεις και τα αντιθρομβωτικά πατήστε εδώ.
Σε άλλα άρθρα στην ιστοσελίδα αναφέρονται τα αντίδοτα των NOACs και περισσότερες πληροφορίες για την κολπική μαρμαρυγή και το ablation.