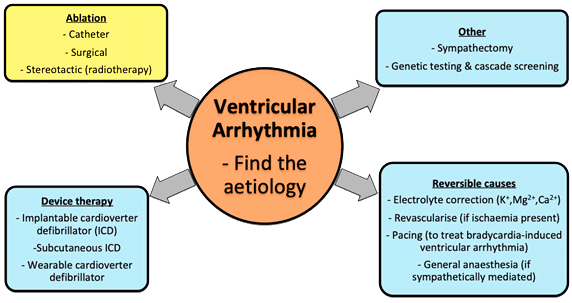
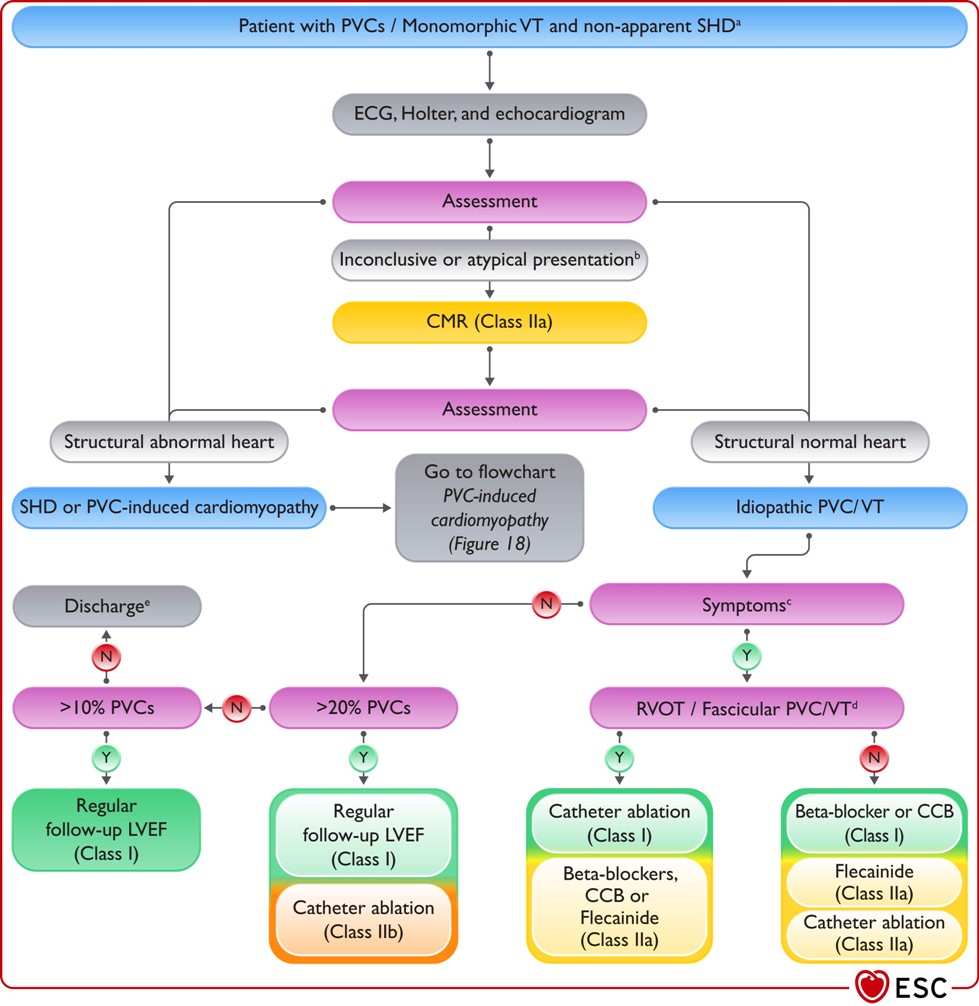
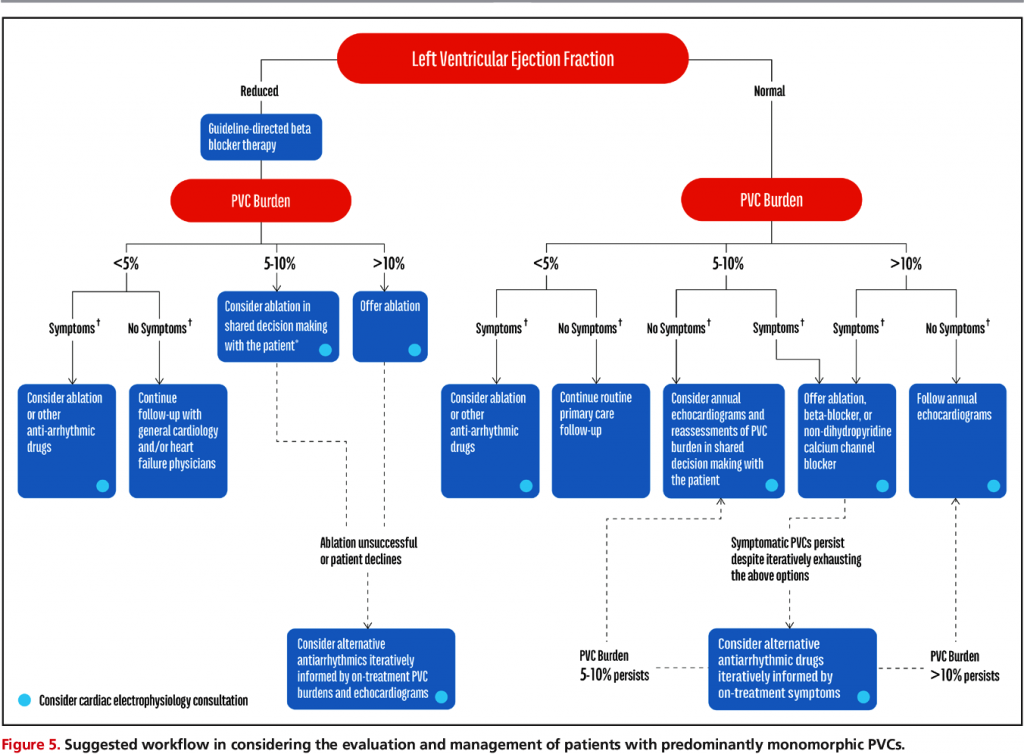
ΟΙ ΕΚΤΑΚΤΕΣ ΚΟΙΛΙΑΚΕΣ ΣΥΣΤΟΛΕΣ
Ενημερώθηκε στις 20/11/2022
Έκτακτη κοιλιακή συστολή (ΕΚΣ) είναι η συστολή της καρδιάς έκτακτα (πρόωρα), εξ’ αιτίας παραγωγής ηλεκτρικού ρεύματος από κύτταρα των κοιλιών, πολύ νωρίς μετά την προηγούμενη φυσιολογική συστολή της.
Όσοι παρουσιάζουν έκτακτες κοιλιακές συστολές πρέπει να μην πανικοβάλλονται γιατί σχεδόν πάντα αυτές είναι αθώες, αν δεν υπάρχει καρδιακή πάθηση ή μείωση της συσταλτικότητας της αριστερής κοιλίας και αν αυτές είναι λιγότερες από 10.000 ως 20.000 στο 24ωρο (ή λιγότερες από το 10% – 20% του συνόλου).
ΣΥΝΟΠΤΙΚΑ Η ΘΕΡΑΠΕΙΑ ΤΩΝ EKΣ (Περισσότερα υπάρχουν πιο κάτω)
α) Εφαρμόζονται Υγιεινοδιαιτητικά μέτρα, όπως μείωση του άγχους, απώλεια βάρους, μείωση οινοπνευματωδών, διακοπή καπνίσματος, μείωση καφεΐνης, αποφυγή διεγερτικών ουσιών ή φαρμάκων, διόρθωση Υποκαλιαιμίας, Υπομαγνησιαιμίας κλπ.
β) Θεραπεύεται η υποκείμενη καρδιακή νόσος αν υπάρχει ή άλλων παθήσεων που αυξάνουν τις ΕΚΣ.
γ) Χορηγείται Φαρμακευτική θεραπεία, αν χρειάζεται.
δ) Ίσως διενεργείται Αblation (καταστροφή) της περιοχής της καρδιάς από όπου προέρχονται οι ΕΚΣ.
ΕΙΔΙΚΟΤΕΡΑ
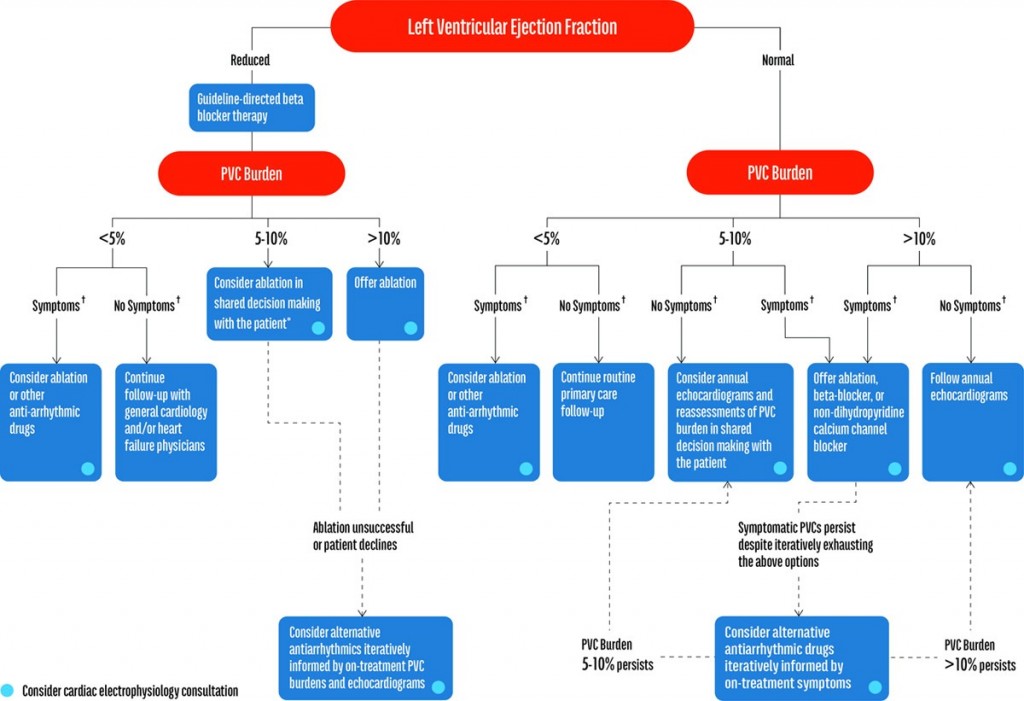
Α) Όσοι ΔΕΝ έχουν καρδιακή πάθηση, το κλάσμα εξωθήσεως τους είναι φυσιολογικό (> 50%) και οι ΕΚΣ είναι < 10.000 ως 20.000, ΔΕΝ χρειάζονται θεραπεία και διαβεβαιώνονται για το μη επικίνδυνο των ΕΚΣ.
a) >>Σε ασυμπτωματικούς, χωρίς καρδιακή πάθηση και με φυσιολογικό κλάσμα εξωθήσεως, με > 20%ΕΚΣ (> 20.000) στο σύνολο του 24ωρου, μπορεί να γίνει Αblation (οδηγία ΙΙβ).
>> Οι ασυμπτωματικοί, χωρίς καρδιακή πάθηση και με φυσιολογικό κλάσμα εξωθήσεως, με 10% ως 20% ΕΚΣ στο σύνολο του 24ωρου, παρακολουθούνται.
Μπορεί να χορηγηθεί β-αναστολέας αν τα συμπτώματα είναι έντονα (π.χ. δύσπνοια, προσυγκοπή, εξάντληση), αν και είναι δύσκολο να γνωρίζουμε αν αυτά οφείλονται στην ιδέα του ανθρώπου ή είναι πραγματικά.
b) Αν υπάρχουν έντονα συμπτώματα, χωρίς καρδιακή πάθηση, μπορεί είτε να χορηγηθεί β-αναστολέας είτε να διενεργηθεί Αblation ιδίως αν οι ΕΚΣ προέρχονται από το χώρο εξόδου της δεξιάς κοιλίας.
> Αν αυτά δεν είναι αποτελεσματικά και ο άνθρωπος δεν θέλει Αblation, μπορεί να χορηγηθεί Βεραπαμίλη – Isoptin ή Διλτιαζέμη – Tildiem, αν το κλάσμα εξωθήσεως είναι φυσιολογικό.
> Αν ούτε αυτά είναι αποτελεσματικά και υπάρχει καρδιακή ανεπάρκεια με κλάσμα εξωθήσεως < 40% μπορεί να δοκιμαστεί η Αμιοδαρόνη – Angoron.
> Αν κανένα από τα πιο πάνω δεν είναι αποτελεσματικό, μπορεί να δοκιμαστεί η Flecainide (ή η Propafenone). Αυτή απαγορεύεται σε Καρδιακή ανεπάρκεια (με κλάσμα εξωθήσεως < 50%), σε έντονη υπερτροφία της αριστερής κοιλίας και σε Στεφανιαία νόσο.
B) Όσοι έχουν καρδιακή πάθηση, η θεραπεία στρέφεται κατά της καρδιακής πάθησης, στα Υγιεινοδιαιτητικά μέτρα, και αν χρειάζεται χορηγείται β αναστολέας ή διενεργείται Αblation.
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.119.042434
ΠΩΣ ΕΜΦΑΝΙΖΟΝΤΑΙ ΣΤΟ ΗΛΕΚΤΡΟΚΑΡΔΙΟΓΡΑΦΗΜΑ ΟΙ ΕΚΤΑΚΤΕΣ ΚΟΙΛΙΑΚΕΣ ΣΥΣΤΟΛΕΣ
PVC= Premature Ventricular Contraction= PVB (Beat)= ΕΚΣ
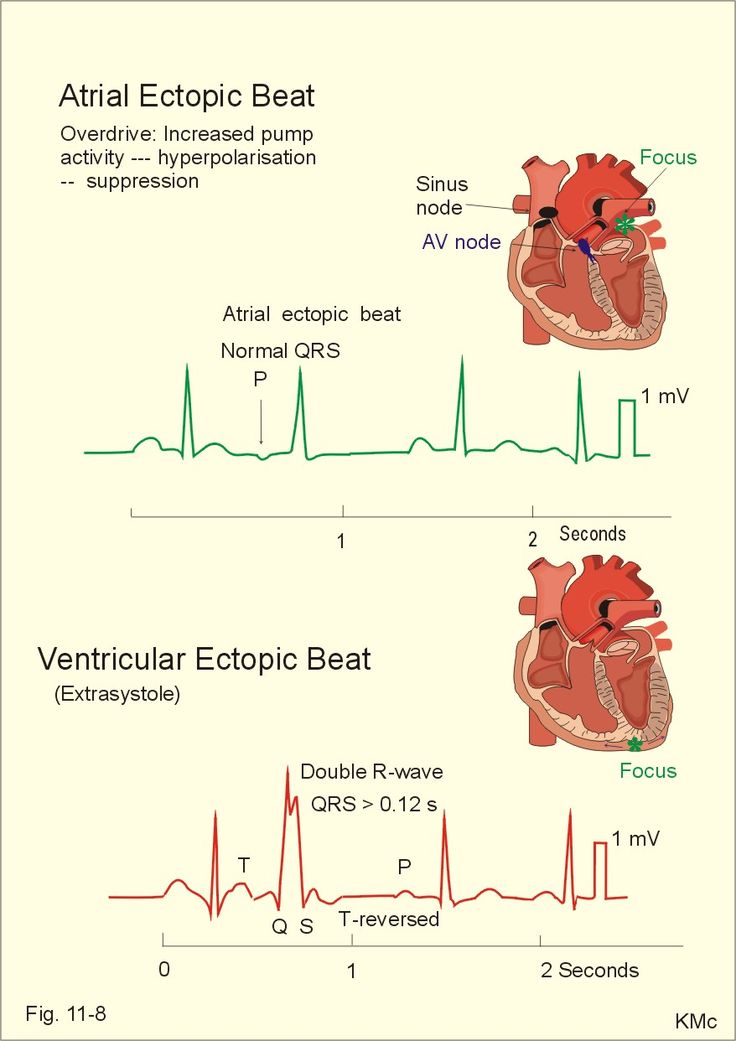
Tο πλάτος τους είναι > 0.12 δευτερόλεπτα γιατί εκπολώνουν και τις δυο κοιλίες (πρώτα τη μια και στη συνέχεια την άλλη), μέσω του μυοκαρδίου κυρίως.
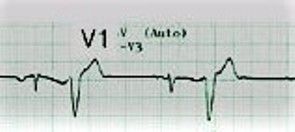
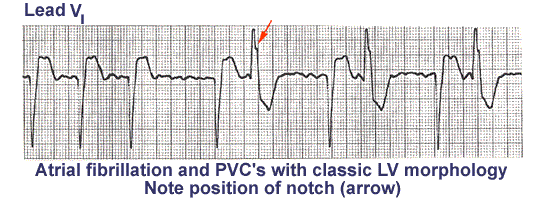
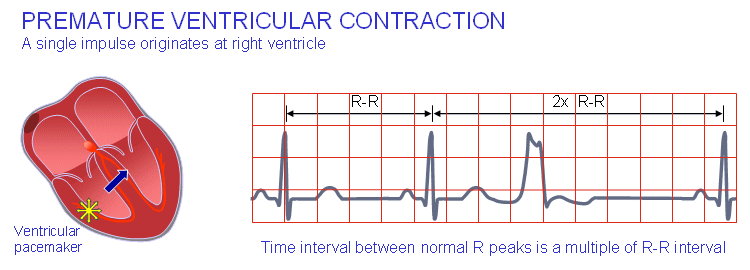
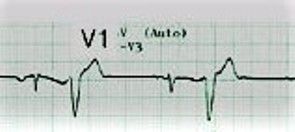
Αν οι ΕΚΣ προέρχονται από την αριστερή κοιλία, μοιάζουν με το block του δεξιού σκέλους και είναι θετικές στην απαγωγή V1. (Σχεδιάγραμμα κάτω)
Αν οι ΕΚΣ προέρχονται από την δεξιά κοιλία, μοιάζουν με το block του αριστερού σκέλους και είναι αρνητικές στην απαγωγή V1. (Σχεδιάγραμμα κάτω)
ΠΩΣ ΑΝΤΙΛΑΜΒΑΝΟΜΑΣΤΕ ΤΙΣ ΕΚΣ
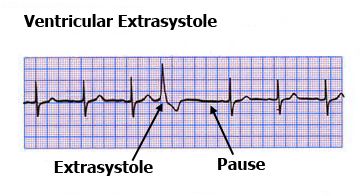
Η ΕΚΣ εκτοξεύει μικρή μόνο ποσότητα αίματος, γιατί πολύ λίγο αίμα προλαβαίνει να μπει στην αριστερή κοιλία, από την προηγούμενη φυσιολογική συστολή μέχρι την ΕΚΣ.
Έτσι αυτή δεν γίνεται αισθητή ούτε ψηλαφώντας τον παλμό με το δάκτυλο, ούτε από το ηλεκτρονικό πιεσόμετρο (οπότε αυτό δείχνει ένα παλμό λιγότερο για κάθε έκτακτη συστολή).
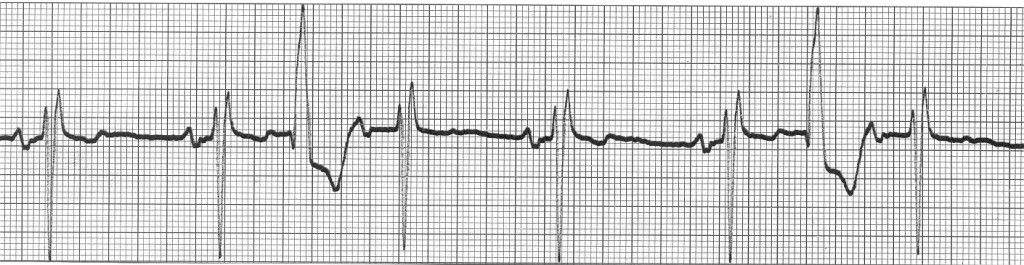
Η επόμενη αναμενόμενη φυσιολογική συστολή, μετά την έκτακτη, δεν συμβαίνει, οπότε έχουμε ένα μεγάλο κενό (compensatory Pause – Αναπληρωματική Παύλα) μέχρι την μεθεπόμενη φυσιολογική συστολή, η οποία και είναι και εντονότερη λόγω του ότι εκτοξεύει περισσότερο αίμα (αφού μπήκε περισσότερο αίμα στην αριστερή κοιλία).
Αυτήν την μεθεπόμενη εντονότερη συστολή και το κενό πριν από αυτήν αντιλαμβανόμαστε όταν υπάρχει έκτακτη συστολή και όχι την ίδια την έκτακτη συστολή.
Το διάστημα R-R που περιλαμβάνει την ΕΚΣ, είναι ακριβώς το διπλάσιο από το το προηγούμενο R-R (δεν μπορεί να διεγείρει τις κοιλίες η “χαμένη” κολπική συστολή, γιατί βρίσκονται σε ανερέθιστη περίοδο από την ΕΚΣ). Τότε υπάρχει πλήρης αναπληρωματική παύλα (comlete compensatory pause) μετά την ΕΚΣ.
Όμως υπάρχουν και εξαιρέσεις σ’ αυτόν τον κανόνα:
1) Οι Eμβόλιμες (interpolated) ΕΚΣ (συνήθως σε βραδυκαρδία) και
2) Οι ΕΚΣ που ο ηλεκτρισμός τους μεταφέρεται και προς τον φλεβόκομβο (τους κόλπους). Αυτές τον επαναπρογραμματίζουν οπότε η επόμενη φλεβοκομβική συστολή έρχεται πιο κοντά στην ΕΚΣ.
ΤΑ ΣΥΜΠΤΩΜΑΤΑ ΤΩΝ ΕΚΣ
Τα συμπτώματα που προκαλούν οι ΕΚΣ μπορεί να κυμαίνονται. Συνήθως όσοι τις παρουσιάζουν δεν τις αντιλαμβάνονται (τυχαίο εύρημα) ή μπορεί να αισθάνονται αίσθημα παλμών (ή φτερουγίσματα ή αίσθημα στιγμιαίου κενού- διακοπής) ή μπορεί ακόμη να αισθάνονται πόνο στο θώρακα, δυσκολία στην αναπνοή, εξάντληση, ζάλη, βήχα ή ακόμη και συγκοπή.
* Μερικοί τις αντιλαμβάνονται ακόμη και αν είναι ελάχιστες ενώ άλλοι δεν τις καταλαβαίνουν ακόμη και αν είναι πάρα πολλές.
Η ΣΥΧΝΟΤΗΤΑ ΤΟΥΣ
Οι έκτακτες κοιλιακές συστολές είναι η συχνότερη μορφή αρρυθμίας.
Σχεδόν όλοι έχουμε κατά διαστήματα ΕΚΣ. Όσο αυξάνεται η ηλικία, τόσο αυξάνεται και η επίπτωση τους (περίπου το 70% των ανθρώπων άνω των 75 ετών παρουσιάζουν ΕΚΣ).
Οι ΕΚΣ είναι συχνές τόσο σε ανθρώπους με φυσιολογική καρδιά όσο και σε ανθρώπους με καρδιακή πάθηση. Σε παρακολούθηση με 24ωρο ΗΚΓμα (Holter) βρίσκονται ΕΚΣ σε ποσοστό άνω του 50% των υγειών ανθρώπων.
Αυτές αυξάνονται σε όλες τις καρδιακές παθήσεις και μπορεί να τις παρουσιάζουν ακόμη και το 90% των ασθενών με στεφανιαία νόσο ή διατατική μυοκαρδιοπάθεια.
ΟΙ ΑΙΤΙΕΣ ΤΩΝ ΕΚΣ
Οι ΕΚΣ μπορεί να συμβούν είτε σε φυσιολογική καρδιά είτε σε καρδιά που παρουσιάζει πάθηση, π.χ. σε στεφανιαία νόσο, σε βαλβιδοπάθεια, σε βλάβη του μυοκαρδίου, σε συγγενή ή κληρονομική καρδιοπάθεια (π.χ. υπερτροφική μυοκαρδιοπάθεια, σύνδρομο μακρού QT) κλπ.
Στη φυσιολογική καρδιά οι ΕΚΣ παρουσιάζονται κυρίως από αιτίες που προέρχονται έξω από την καρδιά, συνήθως από αυξημένη αδρεναλίνη και μπορεί να προκληθούν από σωματική κούραση (ή λίγο μετά από αυτήν), από άγχος, από οινοπνευματώδη, από διάφορα φάρμακα (όπως συμπαθομημικά, δακτυλίτιδα, τρικυκλικά αντικαταθλιπτικά, αμινοφυλίνη), από ξαφνική αύξηση της αρτηριακής πίεσης, σε πνευμονική υπέρταση, σε σαρκοείδωση, σε άπνοια ύπνου, σε υπερθυρεοειδισμό, σε φαιοχρωμοκύττωμα, σε διαταραχές ηλεκτρολυτών (χαμηλό Κάλιο, χαμηλό Μαγνήσιο, ψηλό Ασβέστιο) κ.λ.π.
Αν δεν βρεθεί κάποιο πρόβλημα στην καρδιά, με τις σημερινές γνώσεις της ιατρικής, τότε οι ΕΚΣ θεωρούνται ιδιοπαθείς, δηλαδή άγνωστης αιτιολογίας.
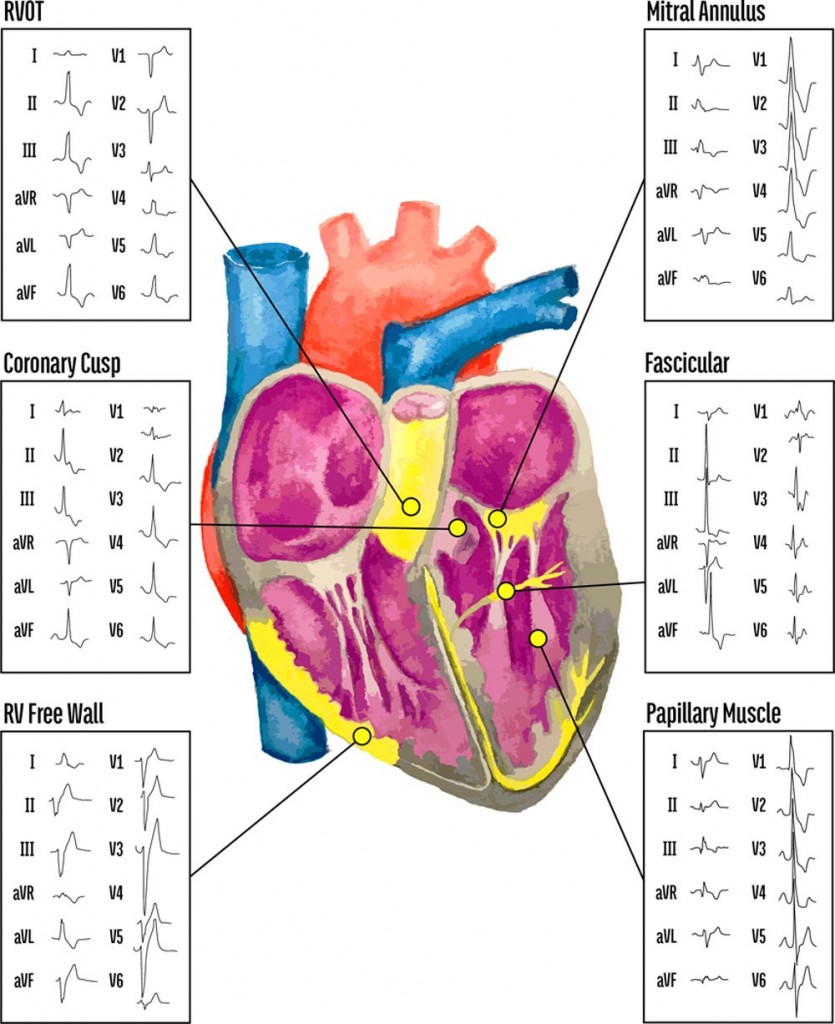
Οι ιδιοπαθείς ΕΚΣ προέρχονται κατά 75% από το χώρο εξόδου της δεξιάς κοιλίας, εμφανίζονται συνήθως μεταξύ των ετών 20 και 50 και είναι συχνότερες σε γυναίκες.
Η έκτακτες κοιλιακές συστολές από τη δεξιά κοιλία έχουν την ανωτέρω μορφολογία στην απαγωγή V1.
Πάντως ακόμη και σε φυσιολογική καρδιά μπορεί να υπάρχει ίνωση ή λιπώδης διήθηση στον χώρο εξόδου της δεξιάς κοιλίας από όπου προέρχονται συχνότερα οι ΕΚΣ.
Η ΣΗΜΑΣΙΑ ΤΩΝ ΕΚΣ
Ο κίνδυνος από τις ΕΚΣ προέρχεται κυρίως από την υποκείμενη καρδιακή νόσο και την μείωση της συσταλτικότητας της αριστερής κοιλίας και δευτερευόντως από τον αριθμό τους.
Στην περίπτωση που η καρδιά παρουσιάζει πάθηση (πχ. μετά από έμφραγμα ή σε υπερτροφία της αριστερής κοιλίας), οι ΕΚΣ αυξάνουν τον κίνδυνο ξαφνικού θανάτου, ενώ αν η καρδιά είναι φυσιολογική, αυτές στην συντριπτική τους πλειοψηφία θεωρούνται καλοήθεις, (εκτός και αν είναι πολύ πρώιμες).
Τα τελευταία χρόνια όμως βρέθηκε ότι αν οι ΕΚΣ είναι πάρα πολύ συχνές μπορεί να προκαλέσουν βλάβη στην καρδιά, την λεγόμενη μυοκαρδιοπάθεια εξ’ αιτίας συχνών εκτάκτων κοιλιακών συστολών.
* Μόνο διαβεβαίωση χωρίς θεραπεία, χρειάζεται σε ανθρώπους με ΕΚΣ, αν δεν έχουν βλάβη στην καρδιά και δεν έχουν κληρονομική αρρυθμία.
Ο ΕΛΕΓΧΟΣ ΑΝΘΡΩΠΟΥ ΜΕ ΕΚΣ
Το πρώτο βήμα στην εκτίμηση ανθρώπου με ΕΚΣ είναι να επιβεβαιωθεί ή να αποκλεισθεί η ύπαρξη καρδιακής πάθησης και να μετρηθεί το κλάσμα εξωθήσεως και το δεύτερο βήμα είναι να καταμετρηθεί ο αριθμός των ΕΚΣ στο 24ωρο, με τοποθέτηση Holter.
Η ύπαρξη ή μη καρδιακής πάθησης θα εκτιμηθεί αρχικά με ηλεκτροκαρδιογράφημα, με υπερηχοκαρδιογράφημα και με δοκιμασία κοπώσεως. Επίσης θα ελεγχθούν οι ηλεκτρολύτες και η νεφρική λειτουργία.
Σε μερικούς ανθρώπους με υποψία ορισμένων σπάνιων καρδιακών παθήσεων, όπως η αμυλοείδοση, θα χρειαστεί καρδιακή τομογραφία μαγνητικού συντονισμού (c MRI).
Επιπλέον σε υποψία κληρονομικών ή οικογενών αρρυθμιών από διαταραχές των διαύλων ιόντων της μεμβράνης (π.χ. μακρό ή βραχύ QT, σύνδρομο Brugada) θα γίνει γενετικός έλεγχος και σε ορισμένες περιπτώσεις θα χρειαστεί η διενέργεια ηλεκτροφυσιολογικού ελέγχου.
ΕΚΣ ΚΑΙ ΗΚΓμα
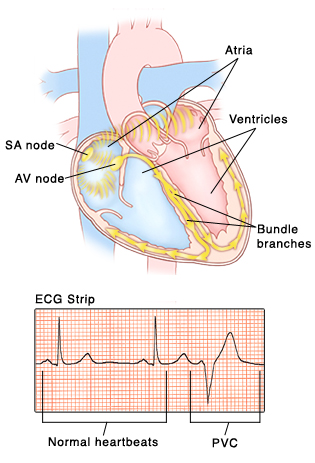
Η μορφολογία του κύματος QRS (το κύμα που δείχνει την εξάπλωση του ηλεκτρισμού στις κοιλίες) του ΗΚΓφήματος της ΕΚΣ διαφέρει από του φυσιολογικού QRS, γιατί ο ηλεκτρισμός που προκαλεί την ΕΚΣ παράγεται είτε στη δεξιά κοιλία και μετά εξαπλώνεται στην αριστερή κοιλία είτε παράγεται στην αριστερή κοιλία και μετά εξαπλώνεται στην δεξιά.
Έτσι η ΕΚΣ αλλάζει τη φυσιολογική σειρά σύσπασης των καρδιακών κοιλοτήτων (φυσιολογικά πρώτα συσπούνται οι δυο κόλποι και μετά συγχρονισμένα οι δυο κοιλίες).
Η εστία τους βρίσκεται κυρίως στο χώρο εξόδου της δεξιάς ή της αριστερής κοιλίας ή στα δεμάτια του His της αριστερής κοιλίας.
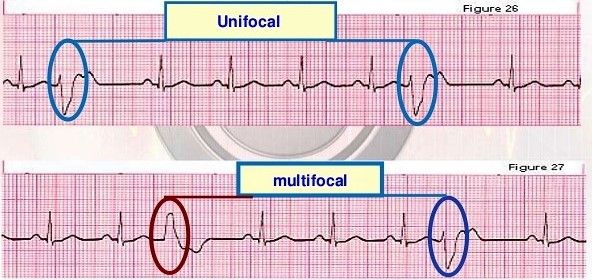
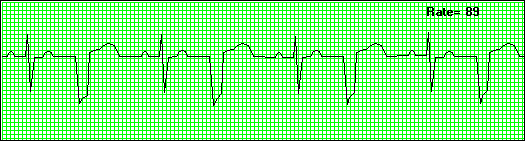
Οι ΕΚΣ συνήθως προέρχονται από μια εστία, είναι μονεστιακές (από την ίδια εστία στην κοιλία και ίδιας μορφολογίας στο ΗΚΓμα) και δεν είναι απειλητικές για τη ζωή.
Μερικές φορές οι ΕΚΣ είναι πολυ-εστιακές.
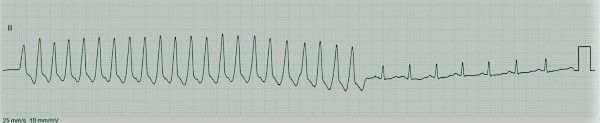
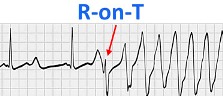
Αν συμβεί πολύ πρώιμη ΕΚΣ (φαινόμενο R on T), μπορεί να ακολουθήσει ριπή συνεχόμενων εκτάκτων κοιλιακών συστολών.
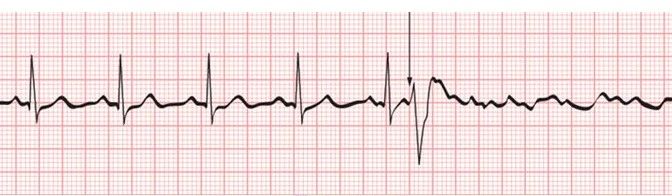
Instructional point: The reason is that a portion of the T wave is vulnerable to electrical stimulation during what is referred to as the relative refractory period. I.
Αν αυτή η ριπή διαρκέσει πάνω από 30 δευτερόλεπτα, έχουμε μια πολύ επικίνδυνη αρρυθμία την επιμένουσα κοιλιακή ταχυκαρδία με >100 παλμούς/λεπτό.
Αν η ριπή έχει 3 ή περισσότερες συνεχόμενες ΕΚΣ, αλλά διαρκεί λιγότερο από 30 δευτερόλεπτα έχουμε την μη επιμένουσα κοιλιακή ταχυκαρδία.
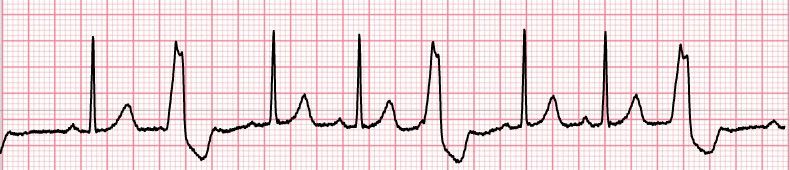
Μερικές φορές οι ΕΚΣ εμφανίζονται εναλλάξ με φυσιολογικές φλεβοκομβικές συστολές οπότε λέμε ότι έχουμε διδυμία.
Πάνω, τριδυμία.
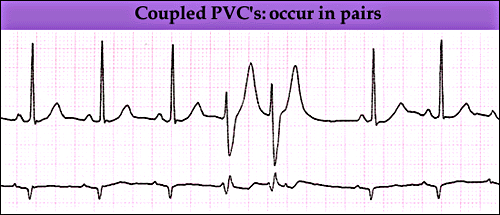
Άλλες φορές εμφανίζονται δυο συνεχόμενες ΕΚΣ, οπότε έχουμε ζεύγος ΕΚΣ.
Η ΘΕΡΑΠΕΙΑ ΤΩΝ ΕΚΣ
Η θεραπεία των ΕΚΣ περιλαμβάνει:
α) Υγιεινοδιαιτητικά μέτρα, όπως μείωση του άγχους, απώλεια βάρους, μείωση οινοπνευματωδών, διακοπή καπνίσματος, μείωση καφεΐνης, αποφυγή διεγερτικών ουσιών ή φαρμάκων, διόρθωση Υποκαλιαιμίας, Υπομαγνησιαιμίας κλπ.
β) Θεραπεία της υποκείμενης καρδιακής νόσου αν υπάρχει ή άλλων παθήσεων που αυξάνουν τις ΕΚΣ.
γ) Φαρμακευτική θεραπεία (αν χρειάζεται).
δ) Ίσως ablation της περιοχής από όπου προέρχονται οι ΕΚΣ.
* Επειδή η θεραπεία ενέχει κινδύνους, πρέπει αυτή να χορηγηθεί είτε σε ενοχλητικές- αφόρητες για τον ασθενή ΕΚΣ, είτε αν οι έκτακτες συστολές είναι επικίνδυνες για τη ζωή (πιθανή πρόκληση Κοιλιακής Ταχυκαρδίας και Αιφνιδίου Θανάτου) είτε αν μειώνουν τη συσταλτικότητα της αριστερής κοιλίας.
* Έτσι θεραπεία θα ξεκινήσει (είτε υπάρχει είτε δεν υπάρχει καρδιακή πάθηση) αν οι ΕΚΣ είναι πολύ ενοχλητικές– συμπτωματικές ή αν αρχίσει να μεγαλώνει η αριστερή κοιλία και να μειώνεται το κλάσμα εξωθήσεως.
Στους ασυμπτωματικούς που παρουσιάζουν > 10.000/24ωρο, και το κλάσμα εξωθήσεως τους είναι φυσιολογικό, δεν γνωρίζουμε την καλύτερη θεραπεία, όμως προσωπικά νομίζω ότι δεν πειράζει να χορηγηθεί β αναστολέας σε μικρή δόση (αν δεν υπάρχει αντένδειξη).
Η ΦΑΡΜΑΚΕΥΤΙΚΗ ΘΕΡΑΠΕΙΑ ΤΩΝ ΕΚΣ
Για τις μονόμορφες ΕΚΣ από τον χώρο εξόδου της δεξιάς κοιλίας μπορεί να διενεργηθεί Ablation εξ’ αρχής (σε συμπτωματικούς ή για όσους παρουσιάζουν μείωση του κλάσματος εξωθήσεως που οφείλεται στις ΕΚΣ) ή να χορηγηθεί καρδιοεκλεκτικός β αναστολέας (ή να χορηγηθεί Βεραπαμίλη – Isoptin η Διλτιαζέμη – Tildiem).
>> Η Ablation είναι αποτελεσματικότερη από τα φάρμακα για τις μονόμορφες ΕΚΣ από τον χώρο εξόδου της δεξιάς κοιλίας, αλλά έχει αυξημένο κίνδυνο στην αρχή.
Γενικά τα μόνα από τα αντιαρρυθμικά φάρμακα που βρέθηκε ότι παρατείνουν τη ζωή για πρόληψη (πρωτογενή και δευτερογενή) αιφνίδιου καρδιακού θανάτου είναι οι καρδιοεκλεκτικοί β αναστολείς π.χ. Atenolol (Tenormin), η Betaxolol (Kerlone), η Metoprolol (Lopresor) κλπ.
Άλλα αντιαρρυθμικά φάρμακα που μπορεί να χρησιμοποιηθούν είναι η Βεραπαμίλη – Isoptin (ή η Διλτιαζέμη – Diltiazem – Tildiem) ιδίως αν οι ΕΚΣ προέρχονται από τα αριστερά δεμάτια του His, η Αμιοδαρόνη – Angoron σε όσους έχουν καρδιακή ανεπάρκεια με κλάσμα εξωθήσεως < 40% και άλλα αντιαρρυθμικά φάρμακα σε σπάνιες περιπτώσεις.
Σε περίπτωση αποτυχίας των β-αναστολέων μπορεί να χρησιμοποιηθεί Βεραπαμίλη ή Διλτιαζέμη ακόμη και αν οι ΕΚΣ, δεν προέρχονται από τα αριστερά δεμάτια του His.
[>> Η Βεραπαμίλη (ή η Διλτιαζέμη) απαγορεύεται μαζί με β αναστολέα]
Η Verapamil (Isoptin) (ανταγωνιστής ασβεστίου) είναι ιδιαιτέρως αποτελεσματική αν οι ΕΚΣ προέρχονται από τα αριστερά δεμάτια του His (idiopathic interfascicular έκτακτες κοιλιακές συστολές). Αυτές έχουν μορφολογία RBBB και παρατηρούνται κυρίως σε νέους 15 ως 40 ετών (άντρες κατά τα 2/3) χωρίς καρδιακή βλάβη.
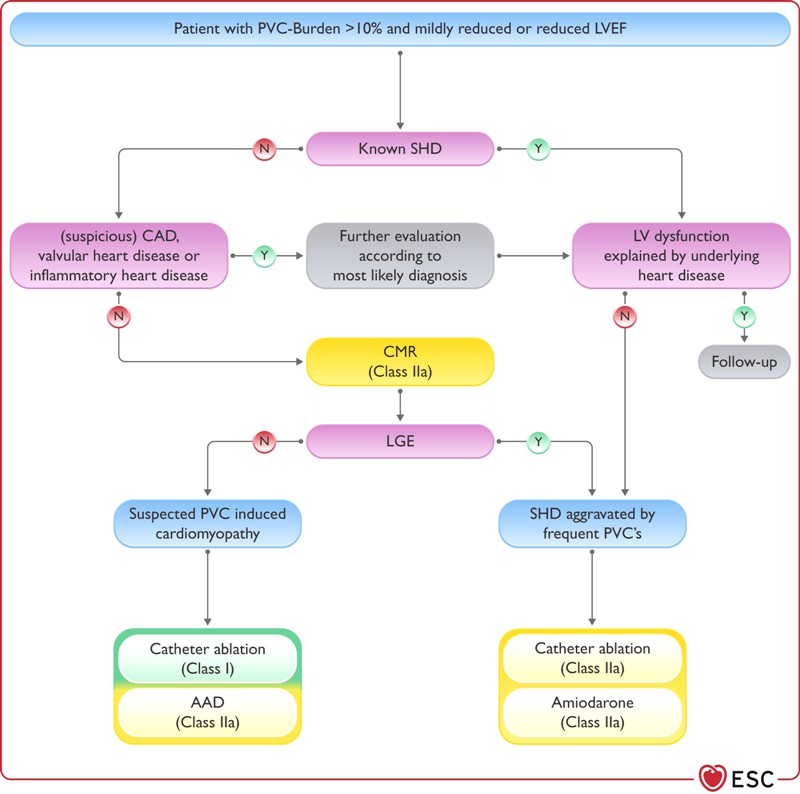
>> Αν ο ασθενής παραμένει παρά την ανωτέρω φαρμακευτική θεραπεία συμπτωματικός (και τα συμπτώματα συσχετίζονται με τις ΕΚΣ και οι ΕΚΣ είναι πάνω από 10.000 στο 24ωρο ή πάνω από το 10% του συνόλου των 24 ωρών), διενεργείται καταστροφή της εστίας των ΕΚΣ με καθετήρα υψίσυχνου ρεύματος (Ablation).
>> Για τις ΕΚΣ από τον χώρο εξόδου της δεξιάς κοιλίας (περίπου το 70% των ιδιοπαθών ΕΚΣ) μπορεί να διενεργηθεί Ablation και χωρίς να προηγηθεί φαρμακευτική θεραπεία για τους συμπτωματικούς ή για όσους παρουσιάζουν μείωση του κλάσματος εξωθήσεως που οφείλεται στις ΕΚΣ.
>> Σε ΕΚΣ από το χώρο εξόδου της αριστερής κοιλίας (ή από τις αορτικές γλωχίνες ή από το επικάρδιο), αν όλα τα προηγούμενα φάρμακα απέτυχαν και ο ασθενής δεν επιθυμεί Αblation ή αν οι ΕΚΣ είναι πολυεστιακές οπότε δεν γίνεται Αblation ή αν έγινε Αblation και απέτυχε, μπορεί να δοθεί Flecainide – Flecarythm (ή Propafenone – Ρυθμονόρμ), αν το κλάσμα εξωθήσεως είναι > 50%.
Υπ’ όψιν ότι η Flecainide και η Propafenone απαγορεύονται σε Καρδιακή ανεπάρκεια με μειωμένη συσταλτικότητα της αριστερής κοιλίας, σε έντονη υπερτροφία της αριστερής κοιλίας και σε Στεφανιαία νόσο.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC4325304/
>> Σε ασυμπτωματικούς, με φυσιολογικό κλάσμα εξωθήσεως, με > 20% ΕΚΣ στο σύνολο του 24ωρου, μπορεί να γίνει Αblation (οδηγία ΙΙβ).
>> Οι ασυμπτωματικοί, με φυσιολογικό κλάσμα εξωθήσεως, με 10% ως 20% ΕΚΣ στο σύνολο του 24ωρου, παρακολουθούνται.
(Επιπλέον ίσως βοηθούν τα Ω-3 λιπαρά (π.χ. 2 γραμμάρια την ημέρα).
b: Atypical presentation: e.g. older age, right bundle branch block morphology, sustained monomorphic VT consistent with re-entry. // c: Symptoms should be relevant and related to PVC/VT. // d: Origin suspected by ECG or confirmed during electrophysiological evaluation. // e: Consider re-evaluation in case of new symptoms or changes in patient clinical condition
https://academic.oup.com/eurheartj/article/43/40/3997/6675633
ABLATION ΓΙΑ ΤΙΣ ΕΚΣ
Η καταστροφή της εστίας των ΕΚΣ με καθετήρα υψίσυχνου ρεύματος (Ablation) θα διενεργηθεί σε λίγους επιλεγμένους ασθενείς που παρουσιάζουν πάνω από 10.000 ΕΚΣ/24ωρο (κυρίως αν αυτές είναι μονόμορφες από το χώρο εξόδου της δεξιάς κοιλίας) και είτε παραμένουν έντονα συμπτωματικοί παρά την φαρμακευτική θεραπεία είτε παρουσιάζουν μείωση της συσταλτικότητας της αριστερής κοιλίας (μείωση κλάσματος εξωθήσεως).
Επίσης ασχέτως συμπτωμάτων ίσως να χρειάζεται Ablation (ή ανταγωνιστής Ασβεστίου) και σε όσους έχουν πολύ πρώιμες ΕΚΣ (R on T). (Συχνό φαινόμενο σε μακρό QT, εκ γενετής ή επίκτητο)
https://www.ahajournals.org/doi/full/10.1161/CIRCEP.119.007571
Με την Ablation υπάρχει επιτυχία στο 70% ως σχεδόν 100%, αναλόγως και της θέσης παραγωγής τους. Στην περίπτωση της διενέργειας της στο χώρο εξόδου της δεξιάς κοιλίας η επιτυχία είναι μεγαλύτερη από 95%.
Οι επιπλοκές της Ablation είναι μικρές, περίπου στο 1%, αν διενεργείται στο χώρο εξόδου της δεξιάς κοιλίας και πολύ περισσότερες αν διενεργείται στις άλλες θέσεις.
ΟΙ ΤΕΛΕΥΤΑΙΕΣ ΟΔΗΓΙΕΣ ΓΙΑ ΤΙΣ ΕΚΣ
Η Ευρωπαϊκή Καρδιολογική Εταιρία με τις τελευταίες της οδηγίες του 2015, αναφέρει:
* Για μεν τις ΕΚΣ από τον χώρο εξόδου της δεξιάς κοιλίας (περίπου το 70% των ιδιοπαθών ΕΚΣ) επειδή οι επιπλοκές της Ablation είναι ελάχιστες και η επιτυχία της σχεδόν 100%, αναφέρεται ότι η μπορεί να διενεργηθεί αυτή και χωρίς να προηγηθεί φαρμακευτική θεραπεία (π.χ. με β- αναστολέα) για τους συμπτωματικούς ή για όσους παρουσιάζουν μείωση του κλάσματος εξωθήσεως που οφείλεται στις ΕΚΣ. (Οδηγία τύπου Ι).
* Για δε τις συμπτωματικές ΕΚΣ από τον χώρο εξόδου της αριστερής κοιλίας ή από τις αορτικές γλωχίνες ή από το επικάρδιο (που η Ablation παρουσιάζει περισσότερες επιπλοκές και λιγότερη επιτυχία): Πρώτα χορηγούμε φάρμακα της ομάδας Ic δηλαδή Propafenone (Ρυθμονόρμ) ή Flecainide (Tambocor) (οδηγία τύπου Ι). Υπ’ όψιν ότι αυτά απαγορεύονται σε μειωμένη συσταλτικότητα της αριστερής κοιλίας και σε στεφανιαία νόσο.
Πάντως οι τελευταίες Αμερικανικές οδηγίες του 2017 αναφέρουν ότι τα φάρμακα της ομάδας Ι των αντιαρρυθμικών (όπως αυτά που αναφέρονται πιο πάνω, Propafenone ή Flecainide) καλύτερα να αποφεύγονται και να χορηγούνται μόνο σε ειδικές περιπτώσεις (π.χ. για την Flecainide αναφέρει ότι χορηγείται σε κατεχολαμινεργική πολύμορφη κοιλιακή ταχυκαρδία, η Μεξιλετίνη μπορεί να χορηγηθεί σε σύνδρομο μακρού QΤ, η Κινιδίνη σε σύνδρομο Brugada).
Αν όμως το ένα ή περισσότερα από αυτά δεν αποδώσουν, τότε μπορεί να χρησιμοποιηθεί η Ablation σε πολύ εξειδικευμένα κέντρα. (Οδηγία τύπου ΙΙα). Επίσης σαν οδηγία τύπου ΙΙα αναφέρει ότι μπορεί να χρησιμοποιηθεί κατ’ ευθείαν η Ablation, αν ο ασθενής δεν θέλει την μόνιμη χρήση φαρμάκων.
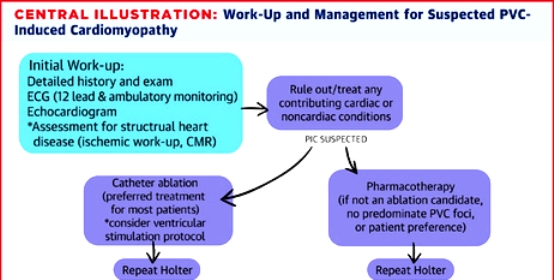
Η ΜΥΟΚΑΡΔΙΟΠΑΘΕΙΑ ΕΞ’ ΑΙΤΙΑΣ ΣΥΧΝΩΝ ΕΚΣ
PREMATURE VENTRICULAR COMPLEX – INDUCED CARDIOMYOPATHY (PIC)
Σε μερικούς ανθρώπους με πολύ συχνές ΕΚΣ προκαλείται μια αναστρέψιμη μυοκαρδιοπάθεια με μείωση της συσταλτικότητας της αριστερής κοιλίας (μείωση του κλάσματος εξωθήσεως).
Για να γίνει η διάγνωση η διάγνωση της εξυπακούεται ότι έχουν αποκλειστεί άλλες μυκαρδιοπάθειες όπως η ισχαιμική και οι άλλες μη ισχαιμικές.
Η μείωση της συσταλτικότητας της αριστερής κοιλίας εξαρτάται από τον αριθμό των ΕΚΣ (όσο περισσότερες τόσο αυξάνεται η πιθανότητα) και τη διάρκεια των ΕΚΣ και συμβαίνει συχνότερα αν αυτές οφείλονται σε αυξημένο αυτοματισμό ή σε παρασυστολία ή αν είναι πολύ παρατεταμένο το QRS (>150 ms) της ΕΚΣ (λόγω ασύγχρονης σύσπασης των κοιλιών ή αλλαγής της φυσιολογικής σύσπασης της αριστερής κοιλίας) ή αν προέρχονται από το επικάρδιο.
Περίπου το 6% όσων έχουν περισσότερες από 10.000 ως 20.000 ΕΚΣ κατά τη διάρκεια του 24ώρου και ιδίως αν είναι ηλικιωμένοι παρουσιάζουν αυτή την μυοκαρδιοπάθεια.
Η έγκαιρη μείωση των ΕΚΣ είτε με ορισμένα φάρμακα (π.χ. β αναστολείς ή/και Αμιοδαρόνη) είτε με ablation της εστίας παραγωγής τους, αυξάνει το κλάσμα εξωθήσεως (την συσταλτικότητα) της αριστερής κοιλίας.
https://academic.oup.com/eurheartj/article/43/40/3997/6675633
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC8702448/
https://www.jacc.org/doi/full/10.1016/j.jacep.2019.03.013
ΤΕΛΙΚΟ ΣΥΜΠΕΡΑΣΜΑ: Αν δεν υπάρχει καρδιακή πάθηση και αν δεν ξεπερνούν τις 10.000 ως 20.000 στο 24ωρο, οι ΕΚΣ είναι σχεδόν πάντα αθώες.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
- https://academic.oup.com/eurheartj/article/43/40/3997/6675633
- https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.119.042434
- https://www.ahajournals.org/doi/epub/10.1161/CIR.0000000000000549
- http://www.hrsonline.org/Practice-Guidance/Clinical-Guidelines-Documents/2014-Expert-Consensus-on-Ventricular-Arrhythmias
- http://eurheartj.oxfordjournals.org/content/36/41/2793
http://circ.ahajournals.org/content/early/2017/10/30/CIR.0000000000000549
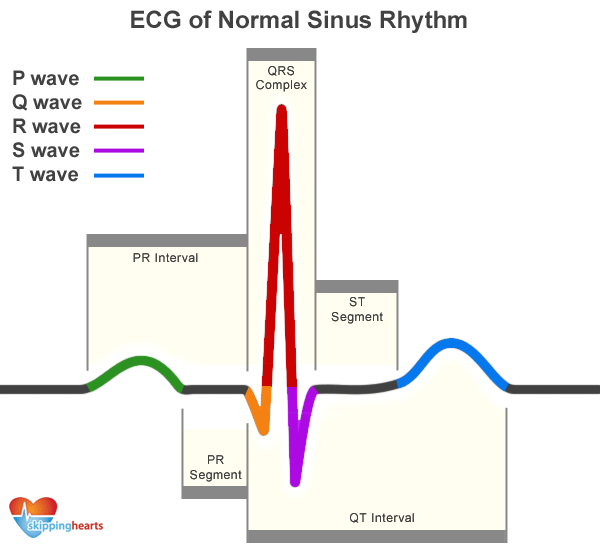
ΛΙΓΑ ΓΙΑ ΤΟΝ ΗΛΕΚΤΡΙΣΜΟ ΤΗΣ ΚΑΡΔΙΑΣ ΚΑΙ ΤΟ ΗΛΕΚΤΡΟΚΑΡΔΙΟΓΡΑΦΗΜΑ (ΗΚΓΦΗΜΑ)
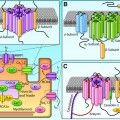
Για να συσταλεί και να εκτοξεύσει το αίμα ο καρδιακός μυς, πρέπει να διεγερθεί από ηλεκτρικό ρεύμα. Το ηλεκτρικό ρεύμα, η καρδιά το παράγει μόνη της, στον φλεβόκομβο (“εργοστάσιο παραγωγής ηλεκτρισμού”), οποίος βρίσκεται στον δεξιό κόλπο.
Το ηλεκτρικό ρεύμα αφού αρχικά προκαλέσει τη σύσπαση των δυο κόλπων, μετά φτάνει σε έναν ¨υποσταθμό¨ που λέγεται κολποκοιλιακός κόμβος. Από εκεί συνεχίζει μέσω δυο ειδικών δεματίων νευρικών ινών (αριστερό και δεξιό δεμάτιο His) και καταλήγει στο μυοκάρδιο των δύο κοιλιών, μέσω των τελικών νευρικών ινών αγωγής ρεύματος (ίνες του Purkinje).
Έτσι οι δυο κοιλίες συσπώνται ταυτόχρονα, αμέσως μετά τους κόλπους, και εκτοξεύουν το αίμα η μεν αριστερή κοιλία προς τις αρτηρίες του σώματος, η δε δεξιά κοιλία προς τους πνεύμονες.
Το ΗΚΓφημα δείχνει την παραγωγή και εξάπλωση του ηλεκτρικού ρεύματος στην καρδιά, από 12 διαφορετικές οπτικές γωνίες (απαγωγές).
Φυσιολογικά το ηλεκτρικό ρεύμα παράγεται στον φλεβόκομβο (βρίσκεται στον δεξιό κόλπο) από ειδικά κύτταρα. Από εκεί εξαπλώνεται με εκπόλωση των ινών, πρώτα στους κόλπους όπου το ΗΚΓφημα δείχνει μια χαρακτηριστική μορφολογία, το λεγόμενο κύμα Ρ και μετά στις κοιλίες όπου αυτό δείχνει άλλο χαρακτηριστικό κύμα, το QRS.
Μετά το κύμα QRS, ακολουθεί το κύμα Τ που δείχνει την επαναπόλωση των ινών των κοιλιών. Έτσι γίνεται η επαναφορά τους στην αρχική κατάσταση ηρεμίας τους από πλευράς φορτισμένων ιόντων (μέσα και έξω από την ίνα) για να μπορέσει να ξαναγίνει η νέα εκπόλωση τους. Tο κύμα επαναπόλωσης των κόλπων είναι κρυμμένο μέσα στο QRS.