Ο ΤΕΧΝΗΤΟΣ ΜΟΝΙΜΟΣ ΒΗΜΑΤΟΔΟΤΗΣ

Ενημερώθηκε στις 30/08/2021
ΣΥΝΟΠΤΙΚΑ
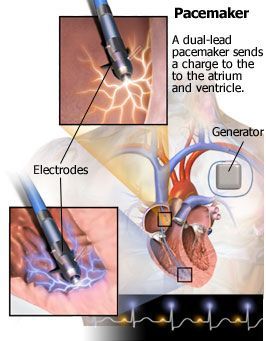
Ο μόνιμος τεχνητός βηματοδότης είναι μια πολύ μικρή ιατρική συσκευή, που χορηγεί ηλεκτρικό ρεύμα στην καρδιά σε περίπτωση που υπάρχει απαράδεκτη βραδυκαρδία ή παύση, ώστε να γίνει σύσπαση της για να διατηρηθεί η ζωή (η τροφοδοσία των οργάνων με αίμα και Οξυγόνο).
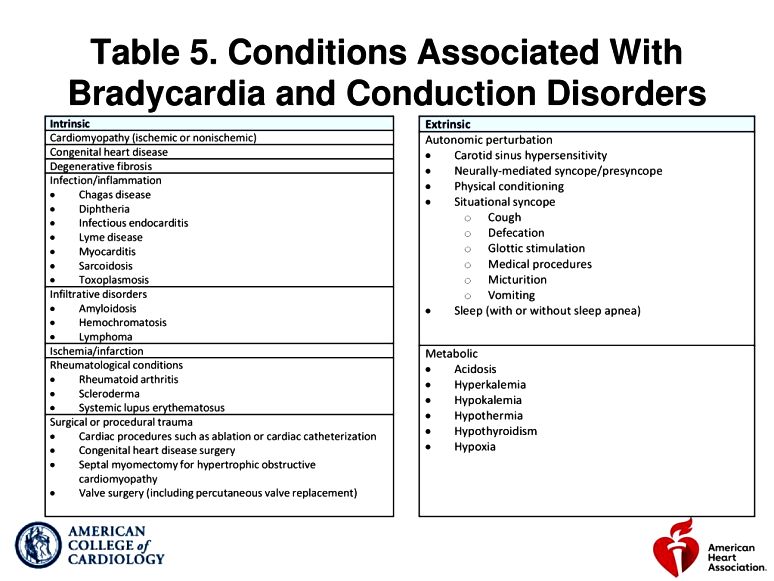
Η απαράδεκτη βραδυκαρδία ή παύση οφείλεται σε παθήσεις του φλεβόκομβου, του κολποκοιλιακού κόμβου, ή του συστήματος νευρικών ινών His-Purkinje που οφείλονται σε γήρανση, ίνωση, φλεγμονή, στεφανιαία νόσο κλπ. (Δες πιο κάτω)
Ο βηματοδότης χορηγεί το ηλεκτρικό ρεύμα, όταν ανιχνεύσει ότι για περισσότερο από κάποιο χρονικό διάστημα η καρδιά δεν διεγέρθηκε από το δικό της ηλεκτρικό ρεύμα.
Ο βηματοδότης περιέχει μια γεννήτρια παραγωγής ηλεκτρικού ρεύματος, μια μπαταρία και ένα ηλεκτρονικό σύστημα που παρακολουθεί συνεχώς τις ηλεκτρικές διεγέρσεις του μυοκαρδίου.
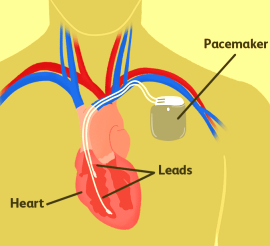
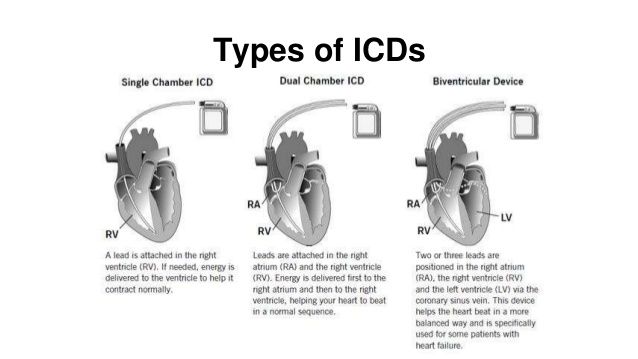
Αυτός τοποθετείται κάτω από το δέρμα και το ηλεκτρικό ρεύμα το χορηγεί μέσω ενός ηλεκτροδίου (καλωδίου) που περνά μέσα από την υποκλείδιο φλέβα και καταλήγει είτε στον δεξιό κόλπο είτε στην κορυφή της δεξιάς κοιλίας είτε και στους δυο χώρους.
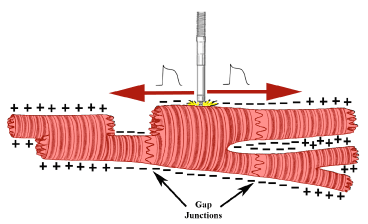
Έτσι εκπολώνονται τα παρακείμενα μυϊκά κύτταρα της καρδιάς και από αυτά στη συνέχεια όλο το μυοκάρδιο των δυο κοιλιών.
ΛΙΓΑ ΓΙΑ ΤΟ ΗΛΕΚΤΡΙΚΟ ΣΥΣΤΗΜΑ ΤΗΣ ΚΑΡΔΙΑΣ
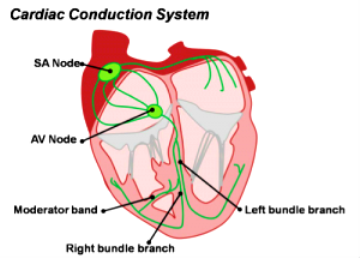
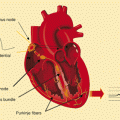
Για να συσταλεί και να εκτοξεύσει το αίμα ο καρδιακός μυς, πρέπει να διεγερθεί από ηλεκτρικό ρεύμα που η καρδιά παράγει μόνη της, στο φλεβόκομβο (ή SA node / “εργοστάσιο παραγωγής ηλεκτρισμού” που βρίσκεται στον δεξιό κόλπο).
Το ηλεκτρικό ρεύμα αφού αρχικά προκαλέσει τη σύσπαση των δυο κόλπων, μετά φτάνει σε έναν ¨υποσταθμό¨ που λέγεται κολποκοιλιακός κόμβος (ή AV node / αυτός προκαλεί μια απαραίτητη χρονική καθυστέρηση στη δίοδο του ηλεκτρικού ρεύματος προς τις κοιλίες).
Από εκεί το ηλεκτρικό ρεύμα συνεχίζει να κινείται μέσω ενός μικρού σε μήκος δεματίου νευρικών ινών (δεμάτιο του His) που στη συνέχεια χωρίζεται στο δεξιό και το αριστερό δεμάτιο, για να φτάσει μέσω των τελικών νευρικών ινών αγωγής ρεύματος (ίνες του Purkinje), σε όλα τα κύτταρα του μυοκαρδίου των δυο κοιλιών.
ΠΟΤΕ ΤΟΠΟΘΕΤΕΙΤΑΙ ΜΟΝΙΜΟΣ ΤΕΧΝΗΤΟΣ ΒΗΜΑΤΟΔΟΤΗΣ
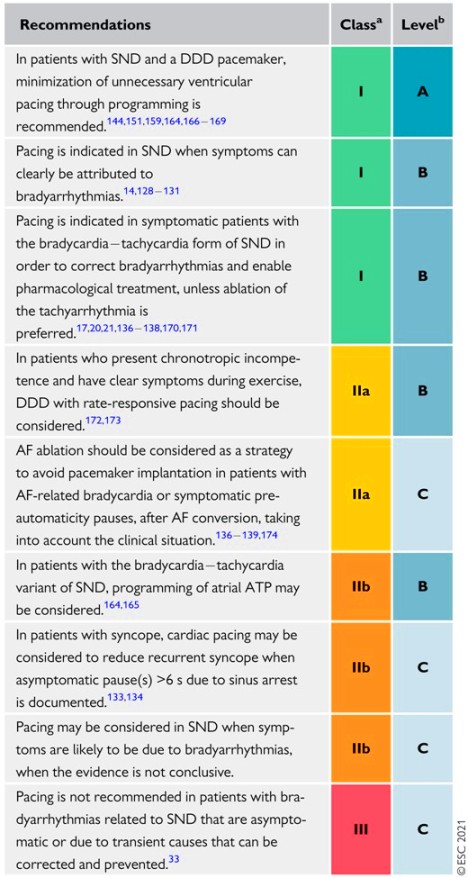
Οι περιπτώσεις που χρειάζεται τοποθέτηση μόνιμου τεχνητού βηματοδότη είναι είτε η Νόσος του Φλεβοκόμβου αν συνοδεύεται από συμπτώματα είτε ο Κολποκοιλιακός Αποκλεισμός 2ου (τύπου 2) ή 3ου βαθμού ακόμη και χωρίς συμπτώματα. (Δες το άρθρο “οι Κολποκοιλιακοί Αποκλεισμοί”)
>> Η νόσος του Φλεβοκόμβου (μερικές φορές αναφέρεται στην βιβλιογραφία σαν Sick Sinus Syndrome), οφείλεται κυρίως σε εκφύλιση και εναπόθεση κολλαγόνου στην περιοχή του φλεβοκόμβου και περιλαμβάνει διάφορες παθολογικές καταστάσεις που αφορούν τη δημιουργία του ηλεκτρικού ρεύματος στον φλεβόκομβο και την εξάπλωση του στους κόλπους.
[Αυτές οι παθολογικές καταστάσεις αφορούν φλεβοκομβική βραδυκαρδία, φλεβοκομβική παύση, φλεβοκομβο-κολπικό αποκλεισμό, βραδυ-ταχύ σύνδρομο κλπ.
Το βραδυ-ταχύ σύνδρομο περιλαμβάνει φλεβοκομβική βραδυκαρδία ή παύση ή έκτοπη κολπική βραδυκαρδία με εναλλαγές κολπικής μαρμαρυγής ή κολπικού πτερυγισμού ή έκτοπης κολπικής ταχυκαρδίας]
>> Οι Κολποκοιλιακοί Αποκλεισμοί 2ου ή 3ου βαθμού οφείλονται κυρίως σε ιδιοπαθή εκφύλιση- ίνωση της μεγάλης ηλικίας ή σε ισχαιμία (ή σπανιότερα σε βλάβη από λοιμώξεις ή νόσους του συνδετικού ιστού κλπ.) των ειδικών κυττάρων που μεταφέρουν το ηλεκτρικό ρεύμα από τον κολποκοιλιακό κόμβο μέχρι και τα κύτταρα του μυοκαρδίου των κοιλιών.
Στον Κολποκοιλιακό Αποκλεισμό 2ου βαθμού το ηλεκτρικό ρεύμα δεν φτάνει στο μυοκάρδιο των κοιλιών μερικές φορές, ενώ στον 3ου βαθμού, αυτό δεν φτάνει ποτέ.
ΣΥΜΠΤΩΜΑΤΑ
Σε επίμονη έντονη βραδυκαρδία υπάρχει μείωση της τροφοδοσίας όλων των οργάνων με αίμα και Οξυγόνο, οπότε έχουμε εύκολη εξάντληση, μειωμένη ικανότητα άσκησης και δύσπνοια (ιδίως στο βάδισμα) και επίσης μπορεί να υπάρχει θολή όραση, στηθαγχικός πόνος, αίσθημα παλμών, σύγχυση, απάθεια, ευερεθιστότητα, μείωση αντίληψης, ίλιγγος κλπ.
Σε διαλείπουσες “βαρειές” βραδυκαρδίες, λόγω ξαφνικής παροδικής μείωσης της αιμάτωσης του εγκεφάλου, παρατηρείται ζάλη ή προσυγκοπή ή συγκοπή ή ανεξήγητη πτώση και επιπλέον υπάρχει ο κίνδυνος ξαφνικού θανάτου είτε λόγω πολλών δευτερολέπτων ασυστολίας (χωρίς σύσπαση) είτε λόγω κοιλιακής μαρμαρυγής.
# Αν τα συμπτώματα οφείλονται σε πάθηση στον φλεβόκομβο η τοποθέτηση του βηματοδότη γίνεται για να αποτραπούν οι συγκοπές (ή οι ανεξήγητες πτώσεις) και οι τραυματισμοί από αυτές.
# Αν τα συμπτώματα οφείλονται σε καθυστέρηση χαμηλότερα από τον κολποκοιλιακό κόμβο (π.χ. Κολποκοιλιακός Αποκλεισμός 3ου βαθμού ή 2ου βαθμού τύπου 2), με την τοποθέτηση του βηματοδότη, επιπλέον έχουμε και παράταση της ζωής.
ΓΕΝΙΚΑ ΜΟΝΙΜΟΣ ΤΕΧΝΗΤΟΣ ΒΗΜΑΤΟΔΟΤΗΣ ΤΟΠΟΘΕΤΕΙΤΑΙ:
Οι περιπτώσεις που χρειάζεται τοποθέτηση μόνιμου τεχνητού βηματοδότη είναι είτε η Νόσος του Φλεβοκόμβου αν συνοδεύεται από συμπτώματα είτε ο Κολποκοιλιακός Αποκλεισμός 2ου (τύπου 2) ή 3ου βαθμού ακόμη και χωρίς συμπτώματα. (Δες το άρθρο “οι Κολποκοιλιακοί Αποκλεισμοί”)
>>>> Για να τοποθετηθεί μόνιμος τεχνητός βηματοδότης η συμπτωματική βραδυκαρδία ή παύση ΔΕΝ πρέπει να οφείλονται σε παροδικές αιτίες, π.χ. φλεγμονή, φάρμακα ούτε σε αυξημένη δράση του παρασυμπαθητικού νευρικού συστήματος, ούτε να παρατηρούνται στη διάρκεια του ύπνου.
Α) Σε νόσο του φλεβοκόμβου. Ο βηματοδότης τοποθετείται κυρίως σε συγκοπτικό – ά επεισόδιο – α ή σε ανεξήγητες πτώσεις, αν υπάρχει:
## Απαράδεκτη βραδυκαρδία (συνήθως με λιγότερους από 40 παλμούς ανά λεπτό) που σχετίζεται σαφώς με τη συγκοπή ή την ανεξήγητη πτώση.
## Απαράδεκτη Συμπτωματική παύση (που δημιουργεί τη συγκοπή ή την ανεξήγητη πτώση) διαρκείας περισσότερο από 3 δευτερόλεπτα.
## Απαράδεκτη παύση Ασυμπτωματική διαρκείας περισσότερο από 6 δευτερόλεπτα (και ύπαρξη συγκοπής άγνωστης αιτίας στο παρελθόν) λόγω φλεβοκομβικής δυσλειτουργίας.
## Σε όσους υπάρχει συμπτωματική βραδυκαρδία από τη χορήγηση απαραίτητων και αναντικατάστατων φαρμάκων (π.χ. για στεφανιαία νόσο, ταχυαρρυθμία).
## Αν υπάρχουν συμπτώματα (δύσπνοια, εξάντληση κλπ.) στη διάρκεια ή αμέσως μετά τη βάδιση (διαπιστούμενη με δοκιμασία κοπώσεως), λόγω αδυναμίας αύξησης των παλμών πάνω από το 80% (ανάλογα με τον κάθε ασθενή και τη δραστηριότητα του).
>> Πάντως για τη νόσο του φλεβοκόμβου δεν υπάρχει ελάχιστο όριο παλμών ή διάρκεια παύσης που να συστήνεται η τοποθέτηση μόνιμου βηματοδότη και πρέπει οπωσδήποτε τα συμπτώματα να οφείλονται στη βραδυκαρδία ή στην παύση.
Επίσης μπορεί να δοθεί (οδηγία ΙΙβ) δοκιμαστικά θεοφυλλίνη (από το στόμα σε δόση 200-400 mg την ημέρα) σε όσους δεν θέλουν μόνιμη βηματοδότηση (ΡΡΜ) ή όταν τα συμπτώματα ΠΙΘΑΝΩΣ οφείλονται σε νόσο του φλεβοκόμβου (ώστε να φανεί αν τα συμπτώματα σταματούν).
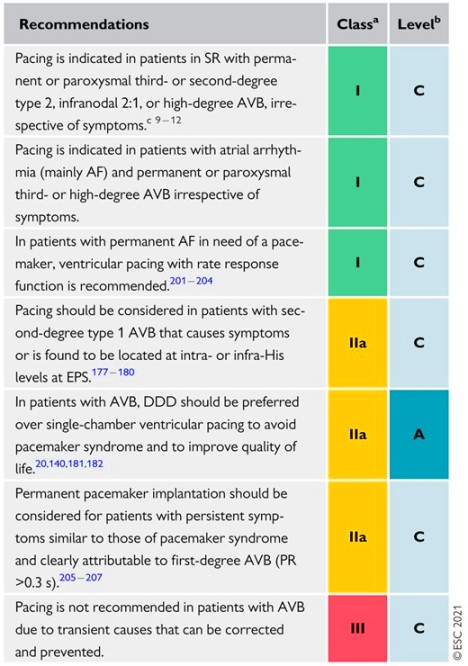
Β) Σε κολποκοιλιακό αποκλεισμό τοποθετείται Βηματοδότης :
## Ακόμη και χωρίς συμπτώματα, σε Κολποκοιλιακό Αποκλεισμό 2ου βαθμού (τύπου 2 ή Υψηλού βαθμού – high-grade) ή σε Κολποκοιλιακό Αποκλεισμό 3ου βαθμού ή σε 2:1 κολποκοιλιακό αποκλεισμό με τη διακοπή κάτω απόν κολποκοιλιακό κόμβο (που βρέθηκε σε ηλεκτροφυσιολογική μελέτη).
## Σε όσους υπάρχει συμπτωματικός κολποκοιλιακός αποκλεισμός από τη χορήγηση απαραίτητων και αναντικατάστατων φαρμάκων (π.χ. για στεφανιαία νόσο, ταχυαρρυθμία).
## Επίσης σε απαράδεκτα συμπτώματα που οφείλονται ξεκάθαρα σε Κολποκοιλιακό αποκλεισμό 2ου βαθμού τύπου Ι (Wenckebach) ή ακόμη και σε 1ου βαθμού κολποκοιλιακό αποκλεισμό με ΡQ >300 ms, με συμπτώματα παρόμοια με του συνδρόμου του βηματοδότη (π.χ. εξάντληση, δύσπνοια κλπ). (Δες πιο κάτω)
Αν υπάρχει Διατατική μυοκαρδιοπάθεια (ή Αρρυθμιογόνος μυοκαρδιοπάθεια ή μυοκαρδιοπάθεια ΜΗ συμπαγούς αριστερής κοιλίας) από μετάλλαξη στο γονίδιο LMNA (Lamin A/C), τοποθετείται βηματοδότης στις πιο πάνω περιπτώσεις, ακόμη και χωρίς συμπτώματα.
Επίσης σε μυοτονική δυστροφία τύπου 1, μυϊκή δυστροφία Emery-Dreifuss, σύνδρομο Kearns-Sayre κλπ.
Γ) Σε κολπική μαρμαρυγή με κολποκοιλιακό αποκλεισμό:
>> Αν υπάρχουν συμπτώματα που σχετίζονται με βραδυκαρδία ή αδυναμία αύξησης των παλμών στο βάδισμα (από μόνιμο ή παροδικό κολποκοιλιακό αποκλεισμό) τοποθετείται βηματοδότης.
>> Σε κολπική μαρμαρυγή με συμπτωματικές παύσεις, ή αν η παύση είναι κάτω από τον κολποκοιλιακό κόμβο, τοποθετείται βηματοδότης.
>> Σε κολπική μαρμαρυγή με ασυμπτωματικές παύσεις ή αν η παύση συμβαίνει στον κολποκοιλιακό κόμβο, δεν υπάρχει καθορισμένη διάρκεια παύσης για σύσταση τοποθέτησης μόνιμου βηματοδότη.
>> Σε μόνιμη κολπική μαρμαρυγή αν υπάρχει Ασυμπτωματική παύση πάνω από 5 sec, τοποθετείται βηματοδότης ?
Σύμφωνα με τα πιο πάνω, μάλλον θα χρειαστεί ηλεκτροφυσιολογική μελέτη, και αν αυτή δείξει ότι η αιτία της παύσης είναι κάτω από τον κολποκοιλιακό κόμβο, τότε συνιστάται μόνιμος βηματοδότης.
>> Επίσης τοποθετείται βηματοδότης αν υπάρχει Κολποκοιλιακός Αποκλεισμός 2ου βαθμού (τύπου 2 ή Υψηλού βαθμού – high-grade) ή Κολποκοιλιακός Αποκλεισμός 3ου βαθμού ή 2:1 κολποκοιλιακός αποκλεισμός με τη διακοπή κάτω απόν κολποκοιλιακό κόμβο (που βρέθηκε σε ηλεκτροφυσιολογική μελέτη), ακόμη και χωρίς συμπτώματα.
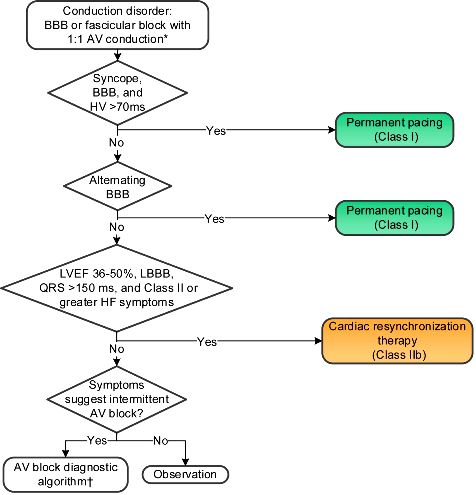
Δ) ΣΕ ΧΡΟΝΙΟ ΔΙΔΕΣΜΙΚΟ ΑΠΟΚΛΕΙΣΜΟ
Σε χρόνιο διδεσμικό αποκλεισμό τοποθετείται μόνιμος βηματοδότης αν συνυπάρχει:
α) Οποιαδήποτε από τις περιπτώσεις κολποκοιλιακού αποκλεισμού αναφέρονται πιο πάνω, ιδίως σε Mobitz IΙ, σε υψηλού βαθμού 2ου βαθμού ή σε 3ου βαθμού κολποκοιλιακό αποκλεισμό.
β) Σε εναλλαγή δεξιού (RBBB) με αριστερό αποκλεισμό (LBBB), ακόμη και χωρίς συμπτώματα (ή εναλλαγή RBBB με αριστερό πρόσθιο ημιαποκλεισμό, με RBBB με αριστερό οπίσθιο ημιαποκλεισμό σε άλλη καταγραφή).
γ) Αν υπάρχει συγκοπτικό επεισόδιο και έχουν αποκλειστεί οι άλλες αιτιολογίες του (και ειδικότερα η Κοιλιακή Ταχυκαρδία).
δ) Σε ασυμπτωματικό που είχε στο παρελθόν συγκοπτικό επεισόδιο αν βρεθεί σε ηλεκτροφυσιολογική μελέτη παράταση του HV > 70 ms.
ε) Οι ηλικιωμένοι με ανεξήγητα συγκοπτικά επεισόδια, πιθανώς ωφελούνται από τοποθέτηση βηματοδότη. (Σύμφωνα με αποτελέσματα από ILR, η ηλεκτροφυσιολογική μελέτη δυστυχώς βρίσκει τους μισούς με υψηλού βαθμού κολποκοιλιακό αποκλεισμό)
>> Απαγορεύεται η τοποθέτηση μόνιμου βηματοδότη σε δεσμικό αποκλεισμό και 1ου βαθμού κολποκοιλιακό αποκλεισμό, αν δεν υπάρχουν συμπτώματα.
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab364/6358547#296610738
Η ΠΑΡΑΚΟΛΟΥΘΗΣΗ ΤΟΥ ΒΗΜΑΤΟΔΟΤΗ
Η μπαταρία του επαρκεί για 6-10 χρόνια ίσως και περισσότερο αν λειτουργεί σποραδικά και που.
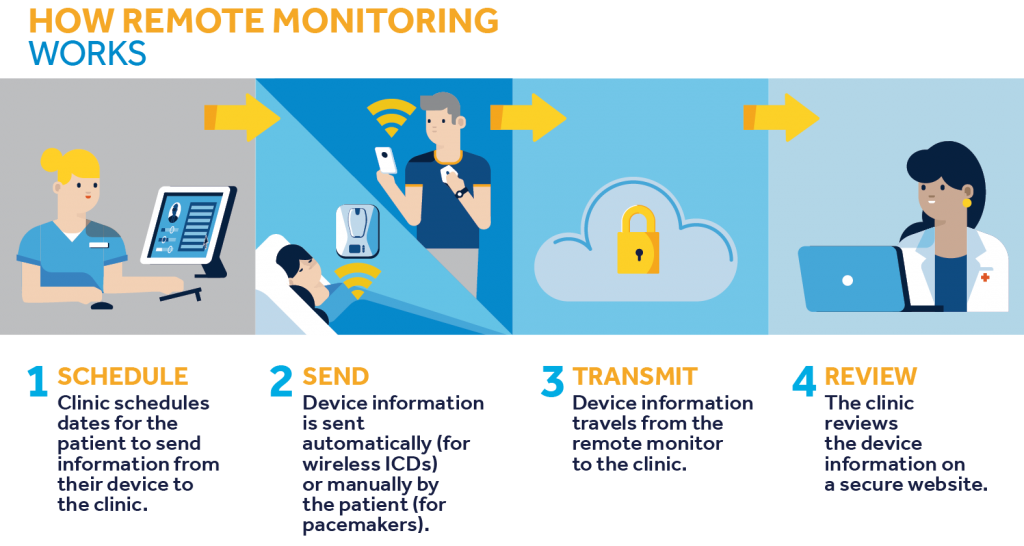
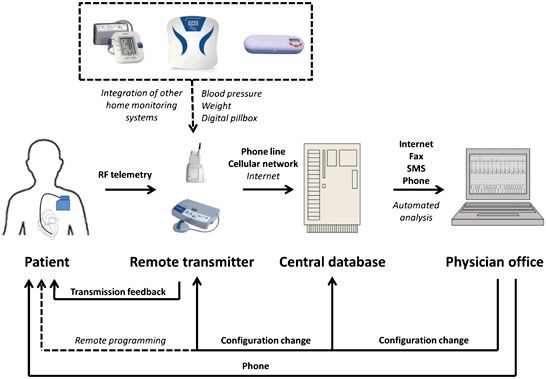
Ο έλεγχος του γίνεται με ειδική συσκευή της κατασκευάστριας εταιρίας στην αρχή σε 1-3 μήνες μετά την τοποθέτηση, στα πρώτα χρόνια κάθε χρόνο ή 6μηνο και μετά ανά 3μηνο ή και 1 μήνα αν πλησιάζει στη λήξη της η μπαταρία.
Σε ορισμένους σύγχρονους βηματοδότες ο έλεγχος μπορεί να γίνει και μέσω του διαδικτύου σε σύνδεση με τον καρδιολόγο που τον τοποθέτησε.
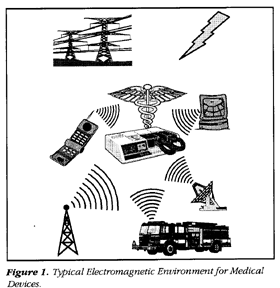
ΠΡΟΣΟΧΗ ΑΠΟ ΙΣΧΥΡΑ ΗΛΕΚΤΡΟΜΑΓΝΗΤΙΚΑ ΠΕΔΙΑ
Υπ’ όψιν ότι σε ύπαρξη βηματοδότη, χρειάζεται προσοχή από ισχυρά ηλεκτρομαγνητικά πεδία κοντά στο στήθος, ώστε να μην παρεμβάλλονται στη λειτουργία του βηματοδότη.
Το κινητό τηλέφωνο πρέπει να έχει ισχύ λιγότερο από 3 watts και πρέπει να απέχει τουλάχιστον 10 εκατοστά από τον βηματοδότη.
Ο άνθρωπος με βηματοδότη δεν πρέπει να πλησιάζει ισχυρά μηχανήματα με ηλεκτρικό μοτέρ, να μην πλησιάζει ηλεκτροσυγκόλληση σε λειτουργία ή ισχυρές πηγές μικροκυμάτων όπως τα ραντάρ, να μένει μακριά από κεραίες ραδιοτηλεοπτικών σταθμών.
Να μην διέρχεται μέσα από μηχανήματα ελέγχων σε αεροδρόμιο, να μην υποβάλλεται σε διαθερμίες με μικροκύματα ή βραχέα κύματα, να μην πλησιάζει μαγνητικό τομογράφο, να μην υποβάλλεται σε θεραπευτική ακτινοβολία για καρκίνο κ.λ.π.
Υπάρχουν όμως ορισμένες περιπτώσεις που θα υπάρξει ηλεκτρομαγνητική παρεμβολή στον βηματοδότη και που δεν μπορούν να αποφευχθούν.
Αυτές είναι η εγχείρηση με ηλεκτροκαυτηρίαση και η διενέργεια τομογραφίας μαγνητικού συντονισμού (MRI). Τι γίνεται τότε; Δες πιο κάτω
ΤΟ ΕΙΔΟΣ ΤΗΣ ΒΗΜΑΤΟΔΟΤΗΣΗΣ ΚΑΙ ΤΟ ΣΥΝΔΡΟΜΟ ΤΟΥ ΒΗΜΑΤΟΔΟΤΗ
Σχεδόν πάντα προτιμούνται οι διπλο-εστιακοί βηματοδότες DDD που χορηγούν ηλεκτρικό ερέθισμα πρώτα στον δεξιό κόλπο και μετά στη δεξιά κοιλία με κάποια χρονοκαθυστέρηση.
Η μονοεστιακή βηματοδότηση της δεξιάς κοιλίας, VVI, χρησιμοποιείται μόνο σε κολπική μαρμαρυγή με βραδεία ανταπόκριση (που υπάρχει περισσότερο από 1 χρόνο), εφ’ όσον δεν σχεδιάζεται η ανάταξη της και εφ’ όσον δεν υπάρχει δυσλειτουργία της αριστερής κοιλίας.
>> Όμως πρέπει να τονιστεί ότι δεν επαρκεί οι παλμοί να μην είναι λιγότεροι από κάποιο όριο, για τη σωστή λειτουργία της καρδιάς, αλλά χρειάζεται και να διατηρείται η φυσιολογική σειρά της σύσπασης των κόλπων και των κοιλιών και επιπλέον οι δύο κοιλίες να συσπώνται ταυτόχρονα.
Η φυσιολογική σειρά συσπάσεως κόλπων- κοιλιών μπορεί να επιτευχθεί με μονοεστιακό βηματοδότη στον δεξιό κόλπο, αν ο κολποκοιλιακός κόμβος και το δεμάτιο του His λειτουργούν φυσιολογικά, αλλιώς με διεστιακό βηματοδότη που χορηγεί το ρεύμα πρώτα στον δεξιό κόλπο και μετά από κάποια καθυστέρηση, στην δεξιά κοιλία.
Η μονοεστιακή βηματοδότηση της δεξιάς κοιλίας, VVI, σε περισσότερο από το 25% των περιπτώσεων προκαλεί το Σύνδρομο του Βηματοδότη με έντονα συμπτώματα όπως εξάντληση, δύσπνοια, πόνο στο θώρακα, βήχα, αίσθημα παλμών, σύγχυση, ζάλη, προσυγκοπή ή συγκοπή.
Το Σύνδρομο του Βηματοδότη οφείλεται, είτε στο ότι η διέγερση των κόλπων γίνεται μετά τις κοιλίες (αντί το ανάποδο που είναι το φυσιολογικό) είτε λόγω του ότι η σύσπαση των κόλπων συμβαίνει την ίδια ώρα που συσπώνται οι κοιλίες.
Έτσι η καρδιά δεν αποδίδει επαρκώς, οπότε σε κάθε σύσπαση της αριστερής κοιλίας εκτοξεύεται λιγότερο αίμα (όγκος παλμού) για τις ανάγκες του σώματος.
Η θεραπεία του είναι η προσθήκη ενός ακόμη ηλεκτροδίου στον δεξιό κόλπο και κατάργηση της VVI βηματοδότησης.
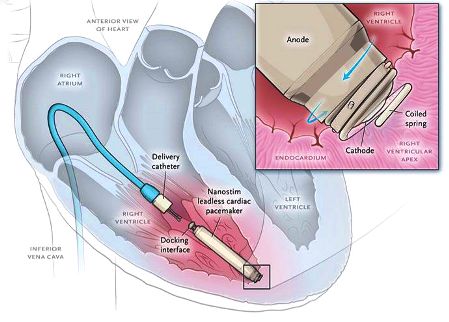
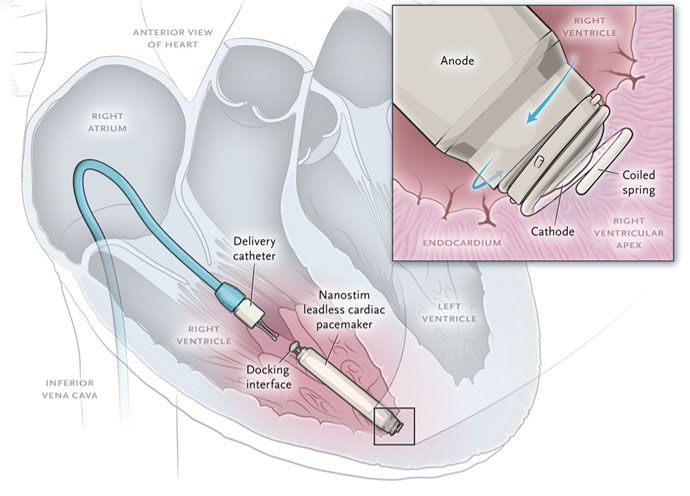
ΟΙ ΒΗΜΑΤΟΔΟΤΕΣ ΧΩΡΙΣ ΚΑΛΩΔΙΟ
Δυστυχώς τα ίδια προβλήματα, της μονοεστιακή βηματοδότηση της δεξιάς κοιλίας (και άλλα) παρουσιάζουν και οι νέοι βηματοδότες χωρίς καλώδιο (Leadless pacemaker ή LLPM) που τοποθετούνται διαδερμικά, μέσω καθετήρα, στην δεξιά κοιλία.
>> Η τοποθέτηση τους πρέπει να ληφθεί υπ’ όψιν σε λίγες περιπτώσεις προς το παρόν:
α) Σε κολπική μαρμαρυγή με βραδεία ανταπόκριση (που υπάρχει περισσότερο από 1 χρόνο), εφ’ όσον δεν σχεδιάζεται η ανάταξη της και εφ’ όσον δεν υπάρχει δυσλειτουργία της αριστερής κοιλίας.
β) Αν δεν υπάρχει τρόπος να μπει ηλεκτρόδιο μέσω των φλεβών ή αν έχει προηγηθεί λοίμωξη σε προηγούμενο βηματοδότη με ηλεκτρόδιο ή αν ο άνθρωπος είναι σε νεφρική κάθαρση με τεχνητό νεφρό.
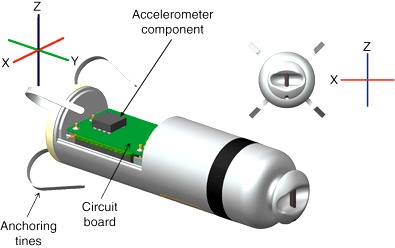
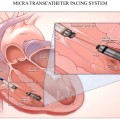
Πριν ενάμιση χρόνο ανακοινώθηκε μια βελτίωση του βηματοδότη χωρίς ηλεκτρόδιο (Leadless pacemaker ή LLPM).
Αυτή αφορά την προσθήκη επιταχυνσιόμετρου σ’ αυτόν (Micra™ transcatheter pacing system, Medtronic), που αντιλαμβάνεται τη ροή του αίματος από τη σύσπαση του δεξιού κόλπου.
Αυτή η βελτίωση του μπορεί να ωφελήσει μόνο σε: Κολποκοιλιακό αποκλεισμό και φυσιολογικό φλεβοκομβικό ρυθμό, σε ηλικιωμένο ασθενή που κινείται ελάχιστα (ή έχει μειωμένο το προσδόκιμο επιβίωσης).
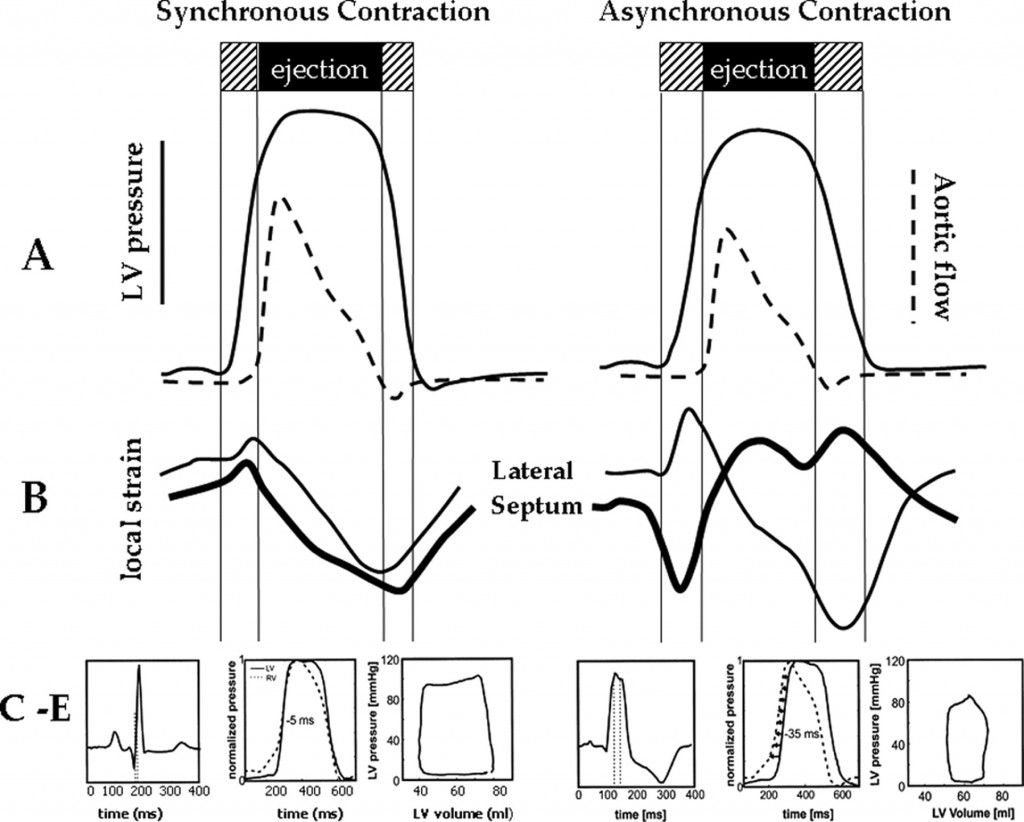
Η ΜΥΟΚΑΡΔΙΟΠΑΘΕΙΑ ΑΠΟ ΣΥΧΝΗ ΒΗΜΑΤΟΔΟΤΗΣΗ ΤΗΣ ΔΕΞΙΑΣ ΚΟΙΛΙΑΣ (PICM)
Παρόμοια με το Σύνδρομο του Βηματοδότη είναι η μυοκαρδιοπάθεια (δηλαδή η μείωση του κλάσματος εξωθήσεως της αριστερής κοιλίας) από συχνή βηματοδότηση της δεξιάς κοιλίας (pacing-induced cardiomyopathy – PICM).
Η PICM δημιουργείται πιθανόν στο 10-15% των περιπτώσεων συχνής βηματοδότησης της δεξιάς κοιλίας και μερικές φορές γίνεται ακόμη και σε DDD βηματοδότηση.
Αυτή οφείλεται στη μη φυσιολογική σύσπαση της αριστερής κοιλίας (αργεί να συσπαστεί το πλάγιο τοίχωμα της) και επιπλέον στο ότι η δεξιά κοιλία συσπάται νωρίτερα (αντί ταυτόχρονα) από την αριστερή κοιλία.
Το αποτέλεσμα είναι η μείωση του κλάσματος εξωθήσεως και του εκτοξευόμενου αίματος από την αριστερή κοιλία (όγκος παλμού).
Αν συμβεί η PICM και μειωθεί το κλάσμα εξωθήσεως, ίσως χρειάζεται τοποθέτηση αμφικοιλιακού βηματοδότη (CRT).
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://academic.oup.com/eurheartj/article/42/35/3427/6358547
- https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab364/6358547#296610611
- https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000627
- http://circ.ahajournals.org/content/126/14/1784
- http://www.escardio.org/static_file/Escardio/Guidelines/publications/CPGuidelines-addenda-Cardiac-Pacing%202013.pdf
- https://academic.oup.com/eurheartj/article/34/29/2281/401445/2013-ESC-Guidelines-on-cardiac-pacing-and-cardiac
- http://www.onlinejacc.org/content/69/2/189?download=true
- http://www.acc.org/latest-in-cardiology/articles/2017/03/27/15/15/advances-in-cardiac-implantable-electronic-devices-2016
- http://www.acc.org/latest-in-cardiology/ten-points-to-remember/2017/01/12/15/38/advances-and-future-directions-in-cardiac-pacemakers
- http://www.onlinejacc.org/content/69/2/211?_ga=1.125091459.863746538.1421564178
- http://www.medscape.com/viewarticle/874760
- http://www.onlinejacc.org/content/74/7/e51?_ga=2.21857336.2082209101.1580061615-185488893.1579326730
- https://onlinelibrary.wiley.com/doi/abs/10.1111/jce.14277
- https://www.jacc.org/doi/pdf/10.1016/j.jacc.2016.10.064
- https://www.sciencedirect.com/science/article/pii/S073510971637067X
ΕΚΤΕΝΕΣΤΕΡΑ
Ο ΤΕΧΝΗΤΟΣ ΜΟΝΙΜΟΣ ΒΗΜΑΤΟΔΟΤΗΣ
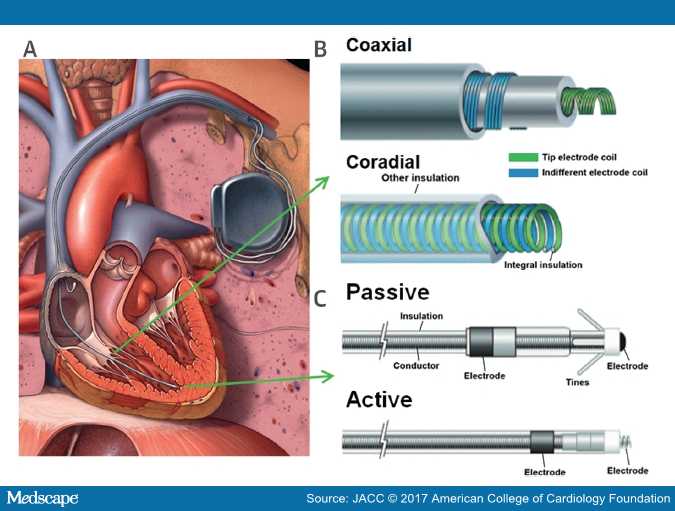
Ο τεχνητός βηματοδότης έχει μέγεθος λίγο μικρότερο από σπιρτόκουτο και τοποθετείται κάτω από το δέρμα, στον θώρακα, κάτω από την κλείδα.
Αυτός περιέχει μια γεννήτρια παραγωγής ηλεκτρικού ρεύματος, μια μπαταρία (συνήθως lithium-iodide) και ένα ηλεκτρονικό σύστημα που παρακολουθεί συνεχώς τις ηλεκτρικές διεγέρσεις του μυοκαρδίου.
Όποτε η συσκευή του βηματοδότη ανιχνεύσει ότι για ένα, συνήθως, δευτερόλεπτο δεν συσπάστηκε η καρδιά από το δικό της ηλεκτρικό ρεύμα, διοχετεύει ηλεκτρικό ρεύμα που προκαλεί τη σύσπαση της, μέσω του σημείου της αγκύρωσης του ηλεκτροδίου.
Αυτός περιέχει μια γεννήτρια παραγωγής ηλεκτρικού ρεύματος, μια μπαταρία και ένα ηλεκτρονικό σύστημα που παρακολουθεί συνεχώς τις ηλεκτρικές διεγέρσεις του μυοκαρδίου και ανάλογα με τον προγραμματισμό του χορηγεί ηλεκτρικό ρεύμα στην καρδιά.
Το ηλεκτρικό ρεύμα το χορηγεί μέσω ενός ηλεκτροδίου (καλώδιο) που περνά μέσα από την υποκλείδιο φλέβα και καταλήγει είτε στον δεξιό κόλπο είτε στην κορυφή της δεξιάς κοιλίας είτε και στους δυο χώρους.
Ο τεχνητός βηματοδότης προσφέρει μέσω της άκρης του ηλεκτροδίου του ένα μικρό ηλεκτρικό ερέθισμα (<1.5 V για 0.5 ms) που εκπολώνει τα παρακείμενα μυϊκά κύτταρα της καρδιάς.
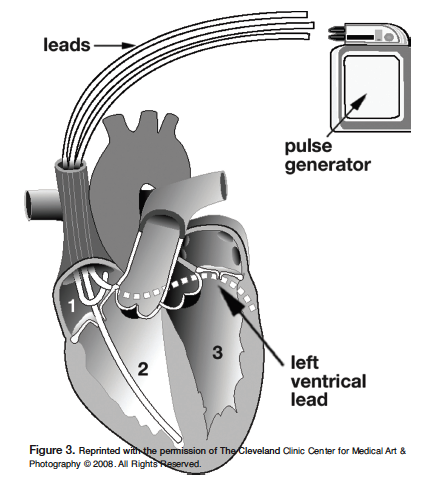
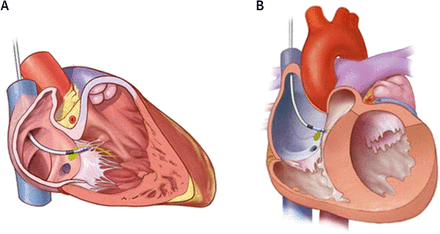
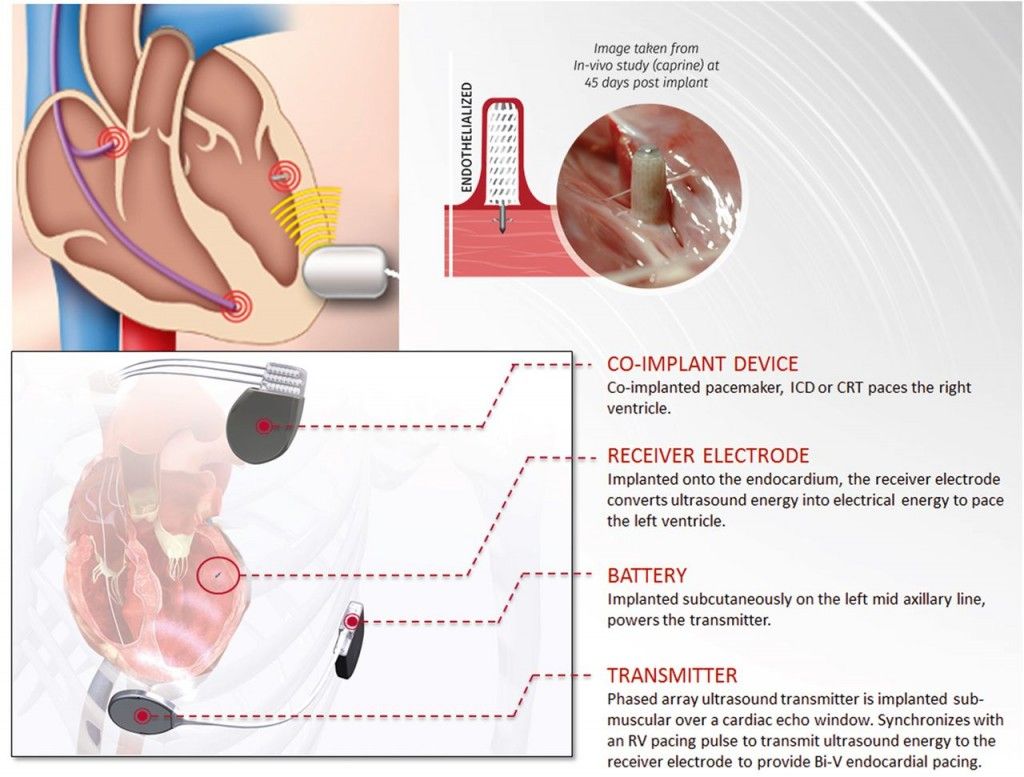
Σε ορισμένες περιπτώσεις καρδιακής ανεπάρκειας τοποθετείται και επιπλέον ηλεκτρόδιο στην αριστερή κοιλία για να συμβεί ταυτόχρονη σύσπαση αριστερής και δεξιάς κοιλίας ώστε η αριστερή κοιλία να εκτοξεύει περισσότερο αίμα σε κάθε σύσπαση της (Αμφικοιλιακή βηματοδότηση- CRT).
Σε όσους έχουν ανάγκη βηματοδότη σε Κολποκοιλιακό αποκλεισμό και Κλάσμα εξωθήσεως 36-50% αν αναμένεται βηματοδότηση >40% του χρόνου, προτιμάται CRT ή βηματοδότηση του δεματίου του His. Αν αναμένεται βηματοδότηση <40% μπορεί να γίνει βηματοδότηση της δεξιάς κοιλίας.
https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000627
Η CRT συνιστάται σε καρδιακή ανεπάρκεια αν το κλάσμα εξωθήσεως είναι κάτω από 35% παρά την βέλτιστη φαρμακευτική θεραπεία και υπάρχει φλεβοκομβικός ρυθμός σε: Συμπτωματικούς ΙΙ ή ΙΙΙ σταδίου με QRS > 150 ms ή με QRS > 130 ms και LBBB.
Σε άλλες περιπτώσεις μαζί με τον βηματοδότη συνυπάρχει ηλεκτρικός απινιδωτής (ICD) για όσους κινδυνεύουν να παρουσιάσουν κοιλιακή ταχυκαρδία ή κοιλιακή μαρμαρυγή (στην ουσία αιφνίδιο θάνατο).
Πρέπει να τονιστεί ότι δεν επαρκεί οι παλμοί να μην είναι λιγότεροι από κάποιο όριο, για τη σωστή λειτουργία της καρδιάς, αλλά χρειάζεται και να διατηρείται η φυσιολογική σειρά της σύσπασης των κόλπων και των κοιλιών και επιπλέον οι δύο κοιλίες να συσπώνται ταυτόχρονα.
Η φυσιολογική σειρά συσπάσεως κόλπων- κοιλιών μπορεί να επιτευχθεί με μονοεστιακό βηματοδότη στον δεξιό κόλπο αν ο κολποκοιλιακός κόμβος και το δεμάτιο του His λειτουργούν φυσιολογικά, αλλιώς με διεστιακό βηματοδότη που χορηγεί το ρεύμα πρώτα στον δεξιό κόλπο και μετά από κάποια καθυστέρηση, στην δεξιά κοιλία.
http://content.onlinejacc.org/article.aspx?articleid=1302057
Υπάρχουν πάρα πολλές εταιρίες και τύποι βηματοδοτών και γι’ αυτό ο ασθενής με τον βηματοδότη πρέπει να έχει πάντα μαζί του μια ειδική ταυτότητα που περιέχει πληροφορίες για τον βηματοδότη του.
ΟΙ ΕΞΕΤΑΣΕΙΣ ΓΙΑ ΤΗΝ ΠΙΘΑΝΗ ΤΟΠΟΘΕΤΗΣΗ ΒΗΜΑΤΟΔΟΤΗ
Η διάγνωση για την ανάγκη τοποθέτησης βηματοδότη τίθεται με Ηλεκτροκαρδιογράφημα (ΗΚΓμα) ή με Holter (24ωρο ή και περισσότερο ΗΚΓμα) ή με Ηλεκτροφυσιολογικό έλεγχο αν μετά από όλες τις μη επεμβατικές διαγνωστικές εξετάσεις δεν βρίσκεται η αιτία συγκοπτικών επεισοδίων (μέτρηση της κινήσεως του ηλεκτρικού ρεύματος εσωτερικά στην καρδιά με ειδικό καθετήρα- ηλεκτρόδιο) ή ενδεχομένως με Implantable Loop Recorder (ILR λέγεται και ICM). Αυτό τοποθετείται υποδόρια σε όσους αραιά μόνο συμπτώματα (ανά μήνες) και καταγράφει για χρόνια το ΗΚΓμα, μέχρι να διαπιστώσει παύση ή απαράδεκτη βραδυκαρδία.
Η ΠΑΡΑΚΟΛΟΥΘΗΣΗ ΤΟΥ ΒΗΜΑΤΟΔΟΤΗ
Η μπαταρία του επαρκεί για 6-10 χρόνια ίσως και περισσότερο αν λειτουργεί σποραδικά και που.
Ο έλεγχος του γίνεται με ειδική συσκευή της κατασκευάστριας εταιρίας στην αρχή σε 1-3 μήνες μετά την τοποθέτηση, στα πρώτα χρόνια κάθε χρόνο ή 6μηνο και μετά ανά 3μηνο ή και 1 μήνα αν πλησιάζει στη λήξη της η μπαταρία.
Σε ορισμένους σύγχρονους βηματοδότες ο έλεγχος μπορεί να γίνει και μέσω του διαδικτύου σε σύνδεση με τον καρδιολόγο που τον τοποθέτησε.
https://www.bcs.com/abstracts3/marker_view.asp?AbstractID=1969
Ο έλεγχος αφορά τόσο τη στάθμη της μπαταρίας όσο και άλλες παραμέτρους, όπως τα εξερχόμενα Volts και τη διάρκεια τους (<1.5 V για 0.5 ms), την σωστή αίσθηση των αυτοχθόνων εκπολώσεων της καρδιάς κλπ.
ΠΡΟΣΟΧΗ ΑΠΟ ΙΣΧΥΡΑ ΗΛΕΚΤΡΟΜΑΓΝΗΤΙΚΑ ΠΕΔΙΑ
Υπ’ όψιν ότι σε ύπαρξη βηματοδότη, χρειάζεται προσοχή από ισχυρά ηλεκτρομαγνητικά πεδία κοντά στο στήθος, ώστε να μην παρεμβάλλονται στη λειτουργία του βηματοδότη.
Το κινητό τηλέφωνο πρέπει να έχει ισχύ λιγότερο από 3 watts και πρέπει να απέχει τουλάχιστον 10 εκατοστά από τον βηματοδότη.
Ο άνθρωπος με βηματοδότη δεν πρέπει να πλησιάζει ισχυρά μηχανήματα με ηλεκτρικό μοτέρ, να μην πλησιάζει ηλεκτροσυγκόλληση σε λειτουργία ή ισχυρές πηγές μικροκυμάτων όπως τα ραντάρ, να μένει μακριά από κεραίες ραδιοτηλεοπτικών σταθμών.
Να μην διέρχεται μέσα από μηχανήματα ελέγχων σε αεροδρόμιο, να μην υποβάλλεται σε διαθερμίες με μικροκύματα ή βραχέα κύματα, να μην πλησιάζει μαγνητικό τομογράφο, να μην υποβάλλεται σε θεραπευτική ακτινοβολία για καρκίνο κ.λ.π.
Υπάρχουν όμως ορισμένες περιπτώσεις που θα υπάρξει ηλεκτρομαγνητική παρεμβολή στον βηματοδότη και που δεν μπορούν να αποφευχθούν.
Αυτές είναι η εγχείρηση με ηλεκτροκαυτηρίαση και η διενέργεια τομογραφίας μαγνητικού συντονισμού (MRI). Τι γίνεται τότε;
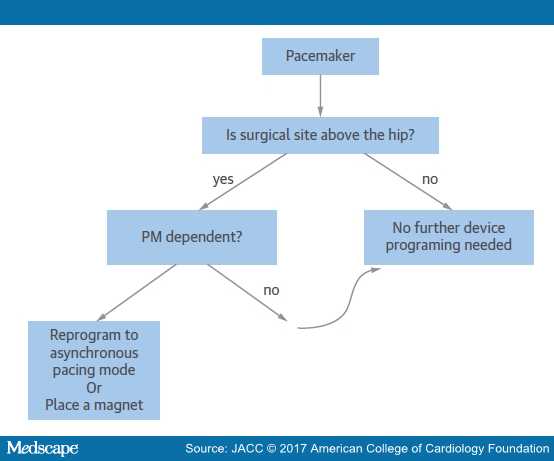
ΕΓΧΕΙΡΗΣΗ ΜΕ ΗΛΕΚΤΡΟΚΑΥΤΗΡΙΑΣΗ ΚΑΙ ΒΗΜΑΤΟΔΟΤΗΣ
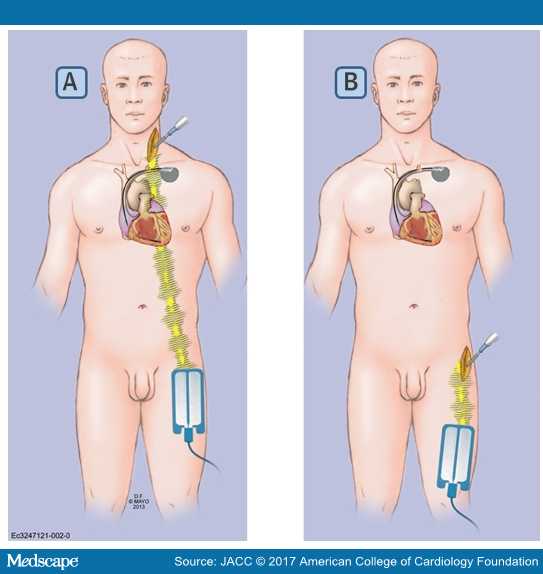
Σε εγχείρηση με ηλεκτροκαυτηρίαση, πάνω από το ισχίο, ο βηματοδότης πρέπει να μετατραπεί προσωρινά σε ασύγχρονο- fixed-rate, δηλαδή να χορηγεί σταθερά ηλεκτρικές εκκενώσεις, άσχετα από το ποιος είναι ο ηλεκτρικός ρυθμός της καρδιάς (DOO, VOO, AOO: δες πιο κάτω), ώστε να μην ανιχνεύει καμία ηλεκτρομαγνητική παρεμβολή. (Αυτό μπορεί σε ανάγκη, να γίνει και με ειδικό μαγνήτη).
Υπ’ όψιν ότι η μετατροπή του σε ασύγχρονο έχει ένα ελάχιστο κίνδυνο θανατηφόρου αρρυθμίας αν συμπέσει η εκπόλωση του βηματοδότη με ευάλωτη περίοδο της προηγούμενης φυσιολογικής εκπόλωσης (R on T).
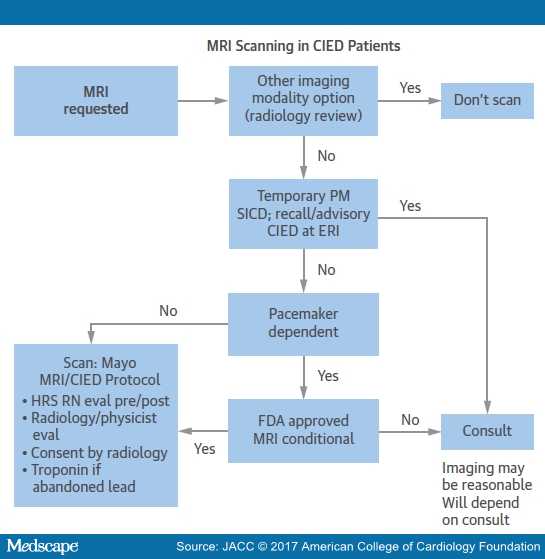
ΜΑΓΝΗΤΙΚΗ ΤΟΜΟΓΡΑΦΙΑ (MRI) ΚΑΙ ΒΗΜΑΤΟΔΟΤΗΣ
Τι γίνεται όμως αν ένας άνθρωπος με βηματοδότη χρειαστεί να υποβληθεί σε MRI;
Τα τελευταία χρόνια οι βηματοδότες και τα ηλεκτρόδια, κατασκευάζονται να είναι εγκεκριμένοι (δεν σημαίνει και ασφαλείς) για MRI (MRI conditional pacemaker).
Περισσότερα για το θέμα μπορεί να δει κάποιος σε πρόσφατη ενημέρωση από την Αμερική:
http://www.onlinejacc.org/content/69/2/189?_ga=1.134370168.863746538.1421564178
Οι κίνδυνοι σε περίπτωση ανάγκης διενέργειας τομογραφίας μαγνητικού συντονισμού (MRI), σε άνθρωπο που έχει παλαιότερο βηματοδότη που δεν είναι εγκεκριμένος για MRI (MRI-not conditional pacemaker) εκτιμήθηκαν σε μια πρόσφατη μελέτη (Magnasafe registry).
Σ’ αυτήν βρέθηκε ότι δεν υπήρξε καμία βλάβη του βηματοδότη ή του ηλεκτροδίου του, ούτε και θάνατος στους 1000 που ελέγχθηκαν, (υπήρξαν 5 επεισόδια κολπικής μαρμαρυγής) με 3 προϋποθέσεις όμως:
1) η MRI δεν διενεργείται στον θώρακα.
2) ο βηματοδότης μετατρέπεται προσωρινά σε ασύγχρονο- fixed-rate (DΟΟ, VΟΟ, AΟΟ) ώστε να μην ανιχνεύει καμία ηλεκτρομαγνητική παρεμβολή και επιπλέον απενεργοποιείται προσωρινά η ανταπόκριση του σε μαγνήτη.
3) να χρησιμοποιείται ειδικό πρόγραμμα της συσκευής ΜRΙ στα 1.5 Tesla.
http://www.nejm.org/doi/full/10.1056/NEJMoa1603265?af=R&rss=currentIssueCopyright
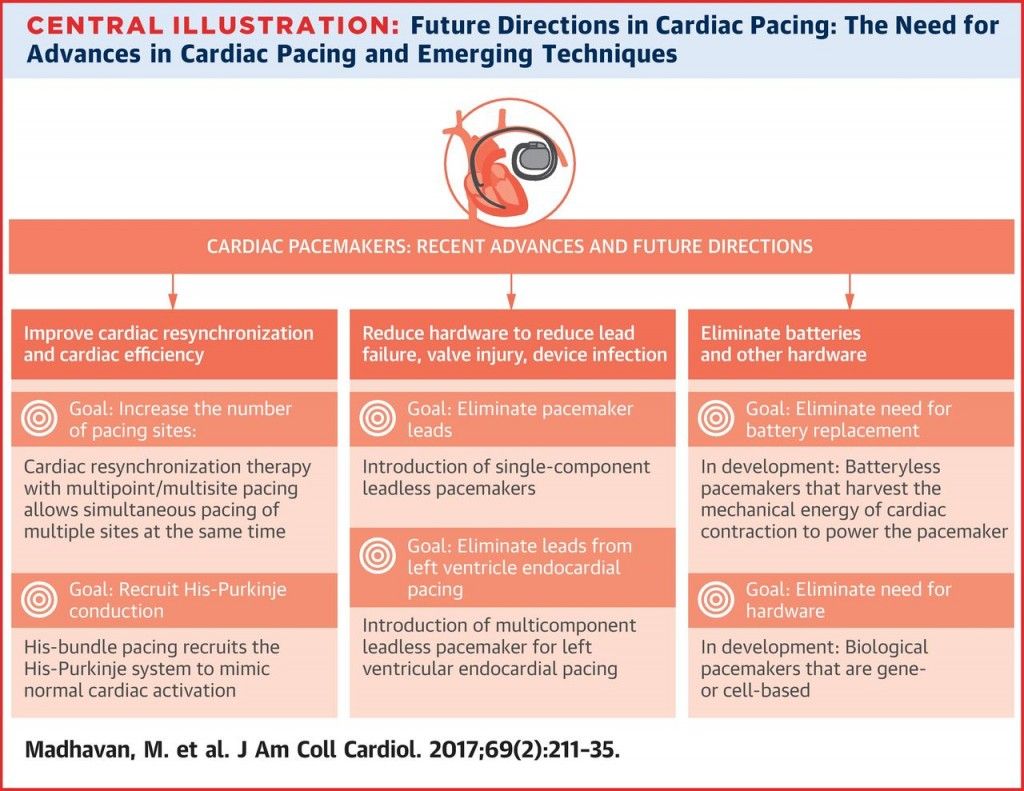
ΜΕΛΛΟΝΤΙΚΑ
Τελευταίως γίνονται προσπάθειες βελτίωσης της βηματοδότησης.
α) Γίνεται προσπάθεια να χορηγείται η ηλεκτρική εκκένωση του τεχνητού βηματοδότη στο υπάρχον ηλεκτρικό σύστημα της καρδιάς, στο δεμάτιο του His ειδικότερα, για να υπάρχει η φυσιολογική εκπόλωση και σύσπαση της.
Έτσι θα αποφεύγεται η βηματοδότηση στην κορυφή της δεξιάς κοιλίας (σημερινή πρακτική) που προκαλεί ασυγχρονισμό της σύσπασης της δεξιάς και της αριστερής κοιλίας.
β) Γίνεται προσπάθεια να τοποθετείται μικροσκοπικός βηματοδότης στο εσωτερικό της κορυφής της αριστερής κοιλίας, χωρίς ηλεκτρόδιο.
γ) Δοκιμάζεται η κατάργηση της μπαταρίας του βηματοδότη και ο βηματοδότης να λειτουργεί από τη μετατροπή της κινητικής ενέργειας της καρδιάς σε ηλεκτρική.
http://www.onlinejacc.org/content/69/2/211
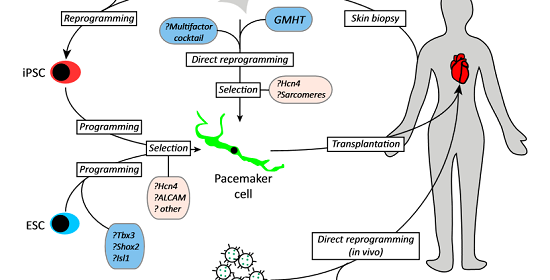
Στο μέλλον ίσως επιτευχθεί γονιδιακή θεραπεία ή θεραπεία με βλαστοκύτταρα που θα βηματοδοτούν, αντί για τοποθέτηση τεχνητού μόνιμου βηματοδότη.
http://www.cell.com/trends/molecular-medicine/abstract/S1471-4914(15)00192-6
ΣΥΜΠΕΡΑΣΜΑΤΙΚΑ
Ο βηματοδότης είναι μια μικροσκοπική ιατρική συσκευή που παρατείνει τη ζωή ή/και αποτρέπει τα συγκοπτικά επεισόδια και τις πτώσεις από αυτά.
Τοποθετείται κυρίως σε ανθρώπους με συμπτώματα (όπως συγκοπτικές πτώσεις ή αδυναμία βαδίσεως), σε συνύπαρξη απαράδεκτων καρδιακών παύσεων ή σε απαράδεκτη βραδυκαρδία.
Επίσης χρησιμοποιείται και σε ανθρώπους χωρίς συμπτώματα αν η καρδιακή παύση ή η απαράδεκτη βραδυκαρδία οφείλεται σε αδυναμία διέλευσης (μόνιμη ή παροδική) του ηλεκτρισμού σε σημείο χαμηλότερα από τον κολποκοιλιακό κόμβο.
Δυστυχώς μερικές φορές υπάρχει αβεβαιότητα αν χρειάζεται ή όχι η τοποθέτηση μόνιμου τεχνητού βηματοδότη (γκρίζες ζώνες).
Μελλοντικά περιμένουμε πολλές νέες εξελίξεις στην βηματοδότηση, με αποκορύφωμα την δημιουργία- προσθήκη νέων βηματοδοτικών κυττάρων στην θέση αυτών που δεν λειτουργούν.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
- https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab364/6358547#296610611
- https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000627
- http://circ.ahajournals.org/content/126/14/1784
- http://www.escardio.org/static_file/Escardio/Guidelines/publications/CPGuidelines-addenda-Cardiac-Pacing%202013.pdf
- https://academic.oup.com/eurheartj/article/34/29/2281/401445/2013-ESC-Guidelines-on-cardiac-pacing-and-cardiac
- http://www.onlinejacc.org/content/69/2/189?download=true
- http://www.acc.org/latest-in-cardiology/articles/2017/03/27/15/15/advances-in-cardiac-implantable-electronic-devices-2016
- http://www.acc.org/latest-in-cardiology/ten-points-to-remember/2017/01/12/15/38/advances-and-future-directions-in-cardiac-pacemakers
- http://www.onlinejacc.org/content/69/2/211?_ga=1.125091459.863746538.1421564178
- http://www.medscape.com/viewarticle/874760
- http://www.onlinejacc.org/content/74/7/e51?_ga=2.21857336.2082209101.1580061615-185488893.1579326730
ΕΙΔΙΚΟΤΕΡΑ ΓΙΑ ΤΟΥΣ ΓΙΑΤΡΟΥΣ
Η ΤΟΠΟΘΕΤΗΣΗ ΜΟΝΙΜΟΥ ΒΗΜΑΤΟΔΟΤΗ ΕΙΝΑΙ ΑΠΑΡΑΙΤΗΤΗ Η ΧΡΗΣΙΜΗ
(Όπου αναφέρεται Βραδυκαρδία = κάτω από 40 παλμοί/λεπτό, σε άνθρωπο που δεν κοιμάται / Όπου αναφέρεται Παύση = περισσότερο από 3 δευτερόλεπτα, σε άνθρωπο που δεν κοιμάται).
Σύμφωνα με την Αμερικανική και Ευρωπαϊκή Καρδιολογική Εταιρία η τοποθέτηση βηματοδότη είναι απαραίτητη (οδηγία τύπου Ι) ή χρήσιμη (οδηγία τύπου ΙΙα):
Α) ΣΕ ΝΟΣΟ ΤΟΥ ΦΛΕΒΟΚΟΜΒΟΥ:
1) Όταν υπάρχει ΣΥΜΠΤΩΜΑ (συγκοπτικό επεισόδιο ή απρόκλητη πτώση) και έχει ΚΑΤΑΓΡΑΦΕΙ είτε βραδυκαρδία είτε φλεβοκομβική παύση. Τα ανωτέρω δεν είναι απαραίτητο να αποδειχτεί ότι συνυπάρχουν την ίδια στιγμή.
2) Σε ΣΥΜΠΤΩΜΑΤΙΚΗ (δύσπνοια, εξάντληση κλπ.) αδυναμία αύξησης των παλμών στην κόπωση πάνω από το 80% της μέγιστης αναμενόμενης για την ηλικία (220-ηλικία), χωρίς φταίει κάποιο φάρμακο.
Κατά την Ευρωπαϊκή Καρδιολογική Εταιρία δεν είναι σίγουρη η χρησιμότητα της τοποθέτησης μόνιμου βηματοδότη σ’ αυτή την περίπτωση, οπότε αποφασίζουμε ανάλογα με τον κάθε ασθενή και τη δραστηριότητα του.
3) Σε συμπτωματική (συγκοπτικό επεισόδιο ή απρόκλητη πτώση, δύσπνοια κλπ.) βραδυκαρδία ή παύση αν χρειάζεται οπωσδήποτε κάποιο φάρμακο που προκαλεί στον άνθρωπο τη βραδυκαρδία ή την παύση.
(π.χ. σε βραδυ-ταχύ σύνδρομο χρειάζεται φάρμακο που να αποτρέπει την ταχυαρρυθμία όμως χρειάζεται και ο βηματοδότης για να μην αφήνει τους παλμούς να πέσουν κάτω από κάποιο όριο).
4) Σε ύπαρξη συγκοπής ανεξήγητης- άγνωστης αιτίας στο ιστορικό και εύρεση ή πρόκληση σημαντικών ανωμαλιών στη λειτουργία του φλεβόκομβου (βραδυκαρδίας ή παύσης) σε ηλεκτροφυσιολογική μελέτη.
5) Σε ύπαρξη εξωτερικής αιτιολογίας αντανακλαστικής (Reflex) συγκοπής στο ιστορικό ανθρώπων άνω των 40 ετών και εύρεση συμπτωματικής παύσης.
6) Σε ύπαρξη συγκοπής ανεξήγητης– άγνωστης αιτίας και εύρεση ασυμπτωματικής παύσης > 6 δευτερολέπτων.
7) Σε ΕΛΑΦΡΩΣ συμπτωματικούς ανθρώπους (χωρίς συγκοπή, προσυγκοπή, πτώσεις κλπ.) με μόνιμους παλμούς < 40/ λεπτό (στη διάρκεια που είναι ξύπνιος) μπορεί να σκεφτούμε την τοποθέτηση μόνιμου βηματοδότη (οδηγία τύπου ΙΙβ- το όφελος είναι σχεδόν ίδιο με την πιθανή ζημιά).
Β) ΣΕ ΝΟΣΟ ΤΟΥ ΚΟΛΠΟΚΟΙΛΙΑΚΟΥ ΚΟΜΒΟΥ ΚΑΙ ΤΟΥ ΔΕΜΑΤΙΟΥ ΤΟΥ HIS
Για κολποκοιλιακό αποκλεισμό σε άνθρωπο που δεν κοιμάται (3ου βαθμού και υψηλού βαθμού 2ου βαθμού κολποκοιλιακό αποκλεισμό):
α1) Αν σε ύπαρξη φλεβοκομβικού ρυθμού υπάρχει παύση > 3 δευτερολέπτων
α2) Αν υπάρχει ρυθμός διαφυγής < 40 παλμών ανά λεπτό ή
α3) Αν ο ρυθμός διαφυγής προέρχεται κάτω από τον κολποκοιλιακό κόμβο.
β) Σε ασυμπτωματικό που στην ηλεκτροφυσιολογική μελέτη φαίνεται ότι η διακοπή προέρχεται από το δεμάτιο του His, κάτω από τον κολποκοιλιακό κόμβο
γ) Σε ύπαρξη συγκοπής εξωτερικής αιτιολογίας (Reflex) στο ιστορικό ανθρώπων άνω των 40 ετών και εύρεση συμπτωματικής παύσης >3 δευτερολέπτων.
δ) Σε ύπαρξη συγκοπής ανεξήγητης- άγνωστης αιτίας στο ιστορικό και εύρεση ασυμπτωματικής παύσης > 6 δευτερολέπτων.
ε) Σε κολπική μαρμαρυγή (χωρίς να λαμβάνονται φάρμακα που δημιουργούν παύσεις) αν υπάρχει παύση πάνω από 5 sec, σε άνθρωπο που είναι ξύπνιος, ακόμη και αν αυτή είναι ασυμπτωματική.
ΑΝΑΛΟΓΑ ΜΕ ΤΟ ΕΙΔΟΣ ΤΟΥ ΚΟΛΠΟΚΟΙΛΙΑΚΟΥ ΑΠΟΚΛΕΙΣΜΟΥ:
Τοποθέτηση μόνιμου βηματοδότη χρειάζεται:
Α) Σε 3ου βαθμού κολποκοιλιακό αποκλεισμό, σε άνθρωπο που δεν κοιμάται.
Β) Σε 2ου βαθμού κολποκοιλιακό αποκλεισμό (AV block)
1) Σε υψηλού βαθμού- high-grade (advanced) 2ου βαθμού AV block (P:QRS με σχέση 3:1 ή ψηλότερη) σε άνθρωπο που δεν κοιμάται.
2) Σε Mobitz IΙ σε άνθρωπο που δεν κοιμάται (ακόμη και αν είναι ασυμπτωματικός με στενά QRS).
3) Σε 2:1 κολποκοιλιακό αποκλεισμό αυτός μπορεί να είναι είτε Mobitz I είτε Mobitz IΙ.
Τοποθετείται βηματοδότης αν η διακοπή στη διέλευση του ρεύματος προέρχεται από το δεμάτιο του His, κάτω από τον κολποκοιλιακό κόμβο.
[Βελτίωση του 2:1 κολποκοιλιακού αποκλεισμού στην άσκηση πιθανώς σημαίνει Mobitz I (Wenkebach).
Για διευκρίνιση αν ο 2:1 κολποκοιλιακός αποκλεισμός είναι Wenkebach ή Mobitz IΙ χρειάζεται να γίνει Ηλεκτροφυσιολογικός έλεγχος]
4) Σε Mobitz I – Wenkebach:
i) Με συμπτώματα, (όπως δύσπνοια κλπ.). Η ένδειξη είναι αμφιλεγόμενη αν δεν υπάρχει επίσημο συγκοπτικό επεισόδιο.
ii) Σε ασυμπτωματικό που στην ηλεκτροφυσιολογική μελέτη φαίνεται ότι η διακοπή προέρχεται από το δεμάτιο του His, κάτω από τον κολποκοιλιακό κόμβο (σπάνια περίπτωση).
Γ) Σε 1ου βαθμού κολποκοιλιακό αποκλεισμό με ΡQ >300 ms, με συμπτώματα παρόμοια με του συνδρόμου του βηματοδότη (εξάντληση, δύσπνοια, πόνος στο θώρακα, βήχας, αίσθημα παλμών, σύγχυση, ζάλη, προσυγκοπή ή συγκοπή).
Όμως στην τελευταία περίπτωση είναι χρήσιμο να διενεργηθεί ηλεκτροφυσιολογική μελέτη και αναλόγως των ευρημάτων, ίσως γίνει τοποθέτηση μόνιμου βηματοδότη (χωρίς να ληφθούν υπ’ όψιν μόνο τα συμπτώματα).
Γ) ΣΕ ΧΡΟΝΙΟ ΔΙΔΕΣΜΙΚΟ ΑΠΟΚΛΕΙΣΜΟ
Αν συνυπάρχει:
α) Σε οποιαδήποτε από τις περιπτώσεις κολποκοιλιακού αποκλεισμού αναφέρονται πιο πάνω, ιδίως σε Mobitz IΙ, σε υψηλού βαθμού 2ου βαθμού ή σε 3ου βαθμού κολποκοιλιακό αποκλεισμό.
β) σε εναλλαγή δεξιού (RBBB) με αριστερό αποκλεισμό (LBBB), ακόμη και χωρίς συμπτώματα (ή εναλλαγή RBBB με αριστερό πρόσθιο ημιαποκλεισμό, με RBBB με αριστερό οπίσθιο ημιαποκλεισμό, άλλη φορά).
γ) Αν υπάρχει συγκοπτικό επεισόδιο και έχουν αποκλειστεί οι άλλες αιτιολογίες του (και ειδικότερα η Κοιλιακή Ταχυκαρδία).
δ) σε ασυμπτωματικό που είχε στο παρελθόν συγκοπτικό επεισόδιο αν βρεθεί σε ηλεκτροφυσιολογική μελέτη παράταση του HV > 70 ms
Απαγορεύεται η τοποθέτηση μόνιμου βηματοδότη σε δεσμικό αποκλεισμό και 1ου βαθμού κολποκοιλιακό αποκλεισμό αν δεν υπάρχουν συμπτώματα.
ΤΟ ΕΙΔΟΣ ΤΗΣ ΒΗΜΑΤΟΔΟΤΗΣΗΣ
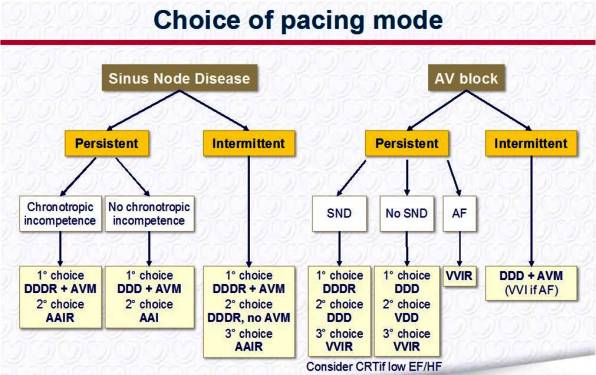
Το είδος της βηματοδότησης μπορεί να ποικίλει και περιγράφεται από έναν κωδικό 4 γραμμάτων.
Το πρώτο γράμμα μας λέει σε πια κοιλότητα της καρδιάς γίνεται- ξεκινά η βηματοδότηση (η χορήγηση του ηλεκτρικού ρεύματος). Αν ξεκινά στον δεξιό κόλπο αναγράφεται το Α (Atrium), αν ξεκινά στη δεξιά κοιλία αναγράφεται το V (Ventricle) και αν γίνεται και στα δύο (με δυο διαφορετικά ηλεκτρόδια) αναγράφεται το D (Dual).
Το δεύτερο γράμμα μας λέει σε πια κοιλότητα ο βηματοδότης παρακολουθεί και ανιχνεύει- αισθάνεται αντιλαμβάνεται (sensing) συνεχώς τις ηλεκτρικές διεγέρσεις του μυοκαρδίου. Και πάλι μπορεί να έχουμε κάποιο από τα προηγούμενα τρία γράμματα A, V, D.
To τρίτο γράμμα μας λέει αν ο βηματοδότης ανταποκρίνεται στις ηλεκτρικές διεγέρσεις του μυοκαρδίου με αναστολή (I- Ιnhibit), με πυροδότηση (T- Τrigger) ή και με τα δύο (D).
To τέταρτο γράμμα R (rate response ή rate-adaptive) μας λέει ότι υπάρχει η δυνατότητα (κυρίως μέσω επιταχυνσιόμετρου) σε περίπτωση άσκησης ή πνευματικής εργασίας, να αυξάνεται η συχνότητα (δηλαδή οι παλμοί ανά λεπτό) των ηλεκτρικών διεγέρσεων που προσφέρει ο βηματοδότης.
Χρειάζεται να είναι rate-adaptive ο βηματοδότης κυρίως σε περιπτώσεις με ΣΥΜΠΤΩΜΑΤΙΚΗ (δύσπνοια, εξάντληση κλπ.) αδυναμία αύξησης των ίδιων παλμών της καρδιάς πάνω από 100 (συνήθως) στη μέγιστη κόπωση χωρίς φταίει κάποιο φάρμακο.
Μερικά παραδείγματα του κώδικα των 4 γραμμάτων:
AAIR: Χρησιμοποιείται κυρίως για νόσο του φλεβοκόμβου και φυσιολογική αγωγή από τον κολποκοιλιακό κόμβο και κάτω. Επειδή όμως μελλοντικά δημιουργείται σε αρκετούς και πρόβλημα στον κοπλοκοιλιακό κόμβο, προτιμάται η DDDR μέθοδος.
VVIR: Χρησιμοποιείται σε κολπική μαρμαρυγή με βραδεία ανταπόκριση, για περισσότερο από 1 χρόνο, εφ’ όσον δεν σχεδιάζεται η ανάταξη της και εφ’ όσον δεν υπάρχει δυσλειτουργία της αριστερής κοιλίας.
DDDR: H τελευταία συνήθως χρησιμοποιείται σε φυσιολογικό φλεβόκομβο και πρόβλημα στον κολποκοιλιακό κόμβο. Είναι το συχνότερα χρησιμοποιούμενο είδος βηματοδότησης.
Στις περισσότερες περιπτώσεις προτιμούνται οι διπλο-εστιακοί βηματοδότες DDD που χορηγούν ηλεκτρικό ερέθισμα πρώτα στον δεξιό κόλπο και μετά στη δεξιά κοιλία με κάποια χρονοκαθυστέρηση.
Σε νόσο του φλεβοκόμβου KAI φυσιολογική αγωγή από τον κολποκοιλιακό κόμβο και κάτω, σαν δεύτερη επιλογή μπορεί να χρησιμοποιηθεί μονοεστιακός βηματοδότης ΑΑΙR.
Σε ορισμένες περιπτώσεις, όπως σε διενέργεια MRI ή προεγχειρητικά σε ηλεκτροκαυτηρίαση χρειάζεται να ρυθμιστεί σε ασύγχρονο ο βηματοδότης ώστε να μην υποστεί βλάβη.
Ασύγχρονος σημαίνει να χορηγεί σταθερά ηλεκτρικές εκκενώσεις, άσχετα με τον ηλεκτρισμό της καρδιάς και παρά την ύπαρξη του.
Η ΜΟΝΟΕΣΤΙΑΚΗ ΒΗΜΑΤΟΔΟΤΗΣΗ ΤΗΣ ΔΕΞΙΑΣ ΚΟΙΛΙΑΣ (VVI)
Η Μονοεστιακή βηματοδότηση της δεξιάς κοιλίας (VVI) μπορεί να χρησιμοποιηθεί μόνο: Εφ’ όσον δεν υπάρχει συστολική ή διαστολική δυσλειτουργία της αριστερής κοιλίας, οποιουδήποτε βαθμού, (γιατί χρειάζεται να έχουμε βέλτιστα αιμοδυναμικά αποτελέσματα με την σύσπαση πρώτα των κόλπων και μετά των κοιλιών) και αν:
1) Υπάρχει κολπική μαρμαρυγή (με βραδεία ανταπόκριση) για περισσότερο από 1 χρόνο, εφ’ όσον δεν σχεδιάζεται η ανάταξη της.
2) Σαν εναλλακτική λύση στην διεστιακή βηματοδότηση, αν ο ηλικιωμένος ασθενής δεν μπορεί να κινείται και επιπλέον αναμένεται αραιή λειτουργία του βηματοδότη ή αυτός παρουσιάζει άλλες σοβαρές παθήσεις που μειώνουν το προσδόκιμο επιβίωσης του ή αν δεν μπορεί τεχνικά να τοποθετηθεί ηλεκτρόδιο στον κόλπο.
ΠΡΟΒΛΗΜΑΤΑ ΤΗΣ ΜΟΝΟΕΣΤΙΑΚΗΣ ΒΗΜΑΤΟΔΟΤΗΣΗΣ ΤΗΣ ΔΕΞΙΑΣ ΚΟΙΛΙΑΣ
Η μονοεστιακή βηματοδότηση της δεξιάς κοιλίας αυξάνει την πιθανότητα δημιουργίας Κολπικής Μαρμαρυγής και επιπλέον σε περισσότερο από το 25% των περιπτώσεων προκαλεί το Σύνδρομο του Βηματοδότη με έντονα συμπτώματα όπως εξάντληση, δύσπνοια, πόνο στο θώρακα, βήχα, αίσθημα παλμών, σύγχυση, ζάλη, προσυγκοπή ή συγκοπή.
Το Σύνδρομο του Βηματοδότη οφείλεται, είτε στο ότι η διέγερση των κόλπων γίνεται μετά τις κοιλίες (αντί το ανάποδο που είναι το φυσιολογικό) είτε λόγω του ότι η σύσπαση των κόλπων συμβαίνει την ίδια ώρα που συσπώνται οι κοιλίες.
Στην ουσία το Σύνδρομο του Βηματοδότη είναι “AV – dyssynchrony syndrome”.
Έτσι η καρδιά δεν αποδίδει επαρκώς, οπότε σε κάθε σύσπαση της αριστερής κοιλίας εκτοξεύεται λιγότερο αίμα (όγκος παλμού) για τις ανάγκες του σώματος.
Η θεραπεία του είναι η προσθήκη ενός ακόμη ηλεκτροδίου στον δεξιό κόλπο και κατάργηση της VVI βηματοδότησης.
http://emedicine.medscape.com/article/159706-overview
“Ρseudo pacemaker syndrome” μπορεί να συμβεί, χωρίς να υπάρχει βηματοδότης, σε πολύ μεγάλη παράταση του ΡQ, δηλαδή σε πολύ μεγάλη καθυστέρηση της σύσπασης της αριστερής κοιλίας μετά τη σύσπαση του αριστερού κόλπου.
Δυστυχώς τα ίδια προβλήματα, της μονοεστιακή βηματοδότηση της δεξιάς κοιλίας (και άλλα) παρουσιάζουν και οι νέοι βηματοδότες χωρίς καλώδιο που τοποθετούνται διαδερμικά, μέσω καθετήρα, στην δεξιά κοιλία.
Η τοποθέτηση τους πρέπει να ληφθεί υπ’ όψιν (οδηγία ΙΙα) σε δυο περιπτώσεις: Αν δεν υπάρχει τρόπος να μπει ηλεκτρόδιο μέσω των φλεβών ή αν έχει προηγηθεί λοίμωξη σε προηγούμενο βηματοδότη με ηλεκτρόδιο (ή αν ο άνθρωπος είναι σε τεχνητό νεφρό οπότε είναι αυξημένος ο κίνδυνος λοίμωξης)
ΜΥΟΚΑΡΔΙΟΠΑΘΕΙΑ ΑΠΟ ΣΥΧΝΗ ΒΗΜΑΤΟΔΟΤΗΣΗ ΤΗΣ ΔΕΞΙΑΣ ΚΟΙΛΙΑΣ (PICM)
Παρόμοια με το Σύνδρομο του Βηματοδότη είναι η μυοκαρδιοπάθεια (δηλαδή η μείωση του κλάσματος εξωθήσεως της αριστερής κοιλίας) μετά από συχνή βηματοδότηση της δεξιάς κοιλίας (pacing-induced cardiomyopathy- PICM).
Η PICM δημιουργείται πιθανόν στο 10-15% των περιπτώσεων συχνής βηματοδότησης της δεξιάς κοιλίας, συνήθως πάνω από το 20% του χρόνου βηματοδότησης και γίνεται και σε DDD βηματοδότηση.
Αυτή οφείλεται στη μη φυσιολογική σύσπαση της αριστερής κοιλίας (αργεί να συσπαστεί το πλάγιο τοίχωμα της) και επιπλέον στο ότι η δεξιά κοιλία συσπάται νωρίτερα (αντί ταυτόχρονα) από την αριστερή κοιλία. Το αποτέλεσμα είναι η μείωση του κλάσματος εξωθήσεως και του εκτοξευόμενου αίματος από την αριστερή κοιλία (όγκος παλμού).
http://www.heartrhythmjournal.com/article/S1547-5271(16)30877-3/fulltext
Μπορεί να προληφθεί η PICM, αν υπάρξει μέριμνα να βηματοδοτείται ο κόλπος (ΑΑΙ), αλλά αν υπάρξει κολποκοιλιακός αποκλεισμός να μετατρέπεται αυτόματα η βηματοδότηση σε DDD.
Αν συμβεί η PICM και μειωθεί το κλάσμα εξωθήσεως, πιθανόν χρειάζεται τοποθέτηση αμφικοιλιακού βηματοδότη (CRT).