ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ
Ενημερώθηκε στις 24/6/2024
Τα αντιθρομβωτικά φάρμακα χρειάζονται για την αποφυγή ανεπιθύμητων θρομβώσεων ή θρομβοεμβολών σε περιπτώσεις όπως είναι: Η Κολπική μαρμαρυγή, τα Οξέα Στεφανιαία Σύνδρομα (έμφραγμα STEMI και N-STEMI), η θρομβοφλεβίτιδα, η πνευμονική εμβολή, οι Θρομβοφιλίες.
Επιπλέον τα αντιθρομβωτικά φάρμακα χρειάζονται σε ύπαρξη τεχνητής μηχανικής βαλβίδας στην καρδιά (π.χ. σε αντικατάσταση στενωμένης αορτικής βαλβίδας), σε ανεύρυσμα αρτηρίας (π.χ. της κοιλιακής αορτής), σε ισχαιμικό εγκεφαλικό επεισόδιο (ή παροδικό ισχαιμικό), σε σταθερή (χρόνια) στεφανιαία νόσο, σε αποφρακτική αρτηριοπάθεια των κάτω άκρων, σε στένωση των καρωτίδων κλπ.
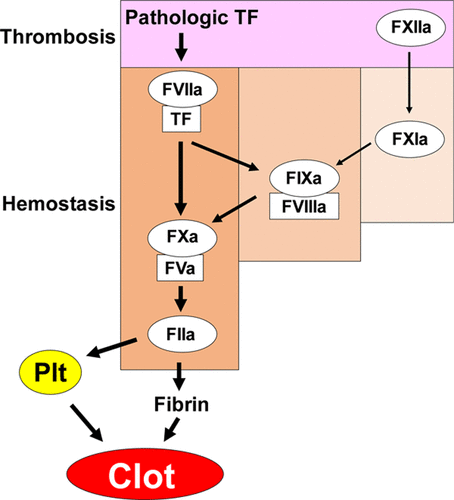
Τα αντιθρομβωτικά φάρμακα χωρίζονται σε αντιπηκτικά και αντιαιμοπεταλιακά φάρμακα αναλόγως του τρόπου που δρουν για να μην δημιουργηθεί ο θρόμβος.
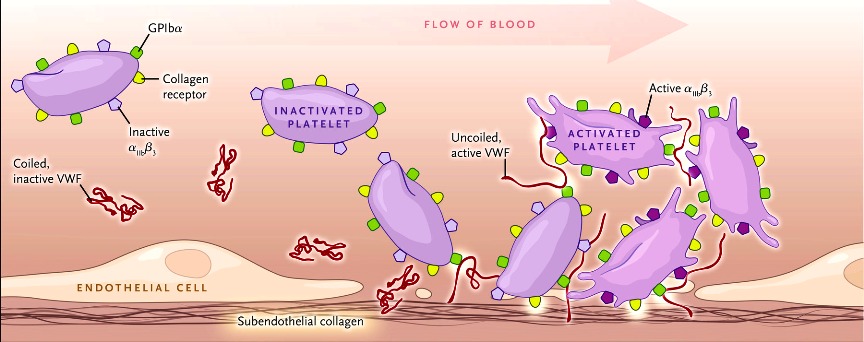
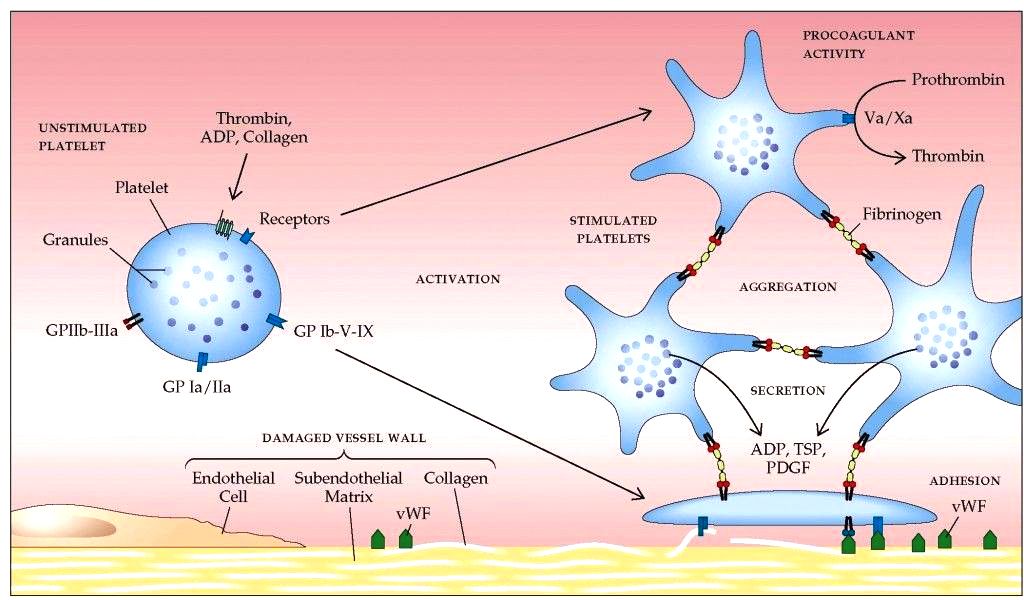
Τα αντιαιμοπεταλιακά φάρμακα δρουν εναντίον της συσσώρευσης των αιμοπεταλίων και της δημιουργίας του αρχικού μαλακού αιμοπεταλιακού θρόμβου.
Τα αντιπηκτικά φάρμακα δρουν στους παράγοντες της πήξεως με τελικό αποτέλεσμα να μην σχηματιστεί το πλέγμα του ινώδους και ο τελικός στέρεος θρόμβος.
## Το άρθρο καλό είναι να διαβαστεί μαζί με το άρθρο Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ.
ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ
ΔΡΟΥΝ ΕΝΑΝΤΙΟΝ ΤΗΣ ΣΥΣΣΩΡΕΥΣΗΣ ΤΩΝ ΑΙΜΟΠΕΤΑΛΙΩΝ ΚΑΙ ΤΗΣ ΔΗΜΙΟΥΡΓΙΑΣ ΤΟΥ ΑΡΧΙΚΟΥ ΑΙΜΟΠΕΤΑΛΙΑΚΟΥ ΘΡΟΜΒΟΥ
Τα Αντιαιμοπεταλιακά φάρμακα χρησιμοποιούνται πολύ συχνά σε ανθρώπους με σταθερή (χρόνια) στεφανιαία νόσο, με Οξύ Στεφανιαίο Σύνδρομο (έμφραγμα STEMI και N-STEMI), με ισχαιμικό εγκεφαλικό επεισόδιο (ή παροδικό ισχαιμικό), με αποφρακτική αρτηριοπάθεια των κάτω άκρων, με στένωση των καρωτίδων, μετά από αγγειοπλαστική με τοποθέτηση stent, μετά από Εγχείρηση Bypass κλπ.
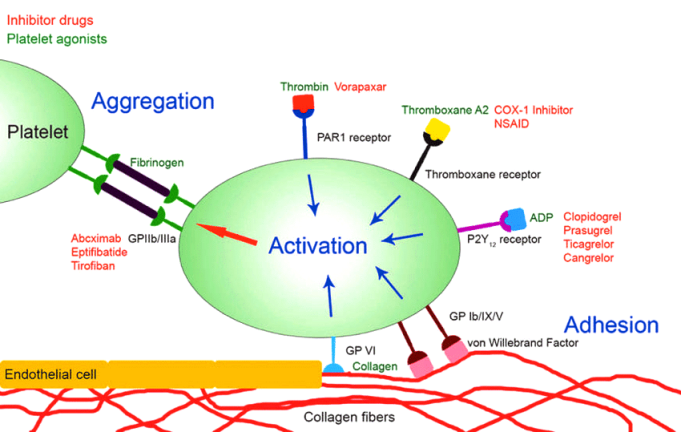
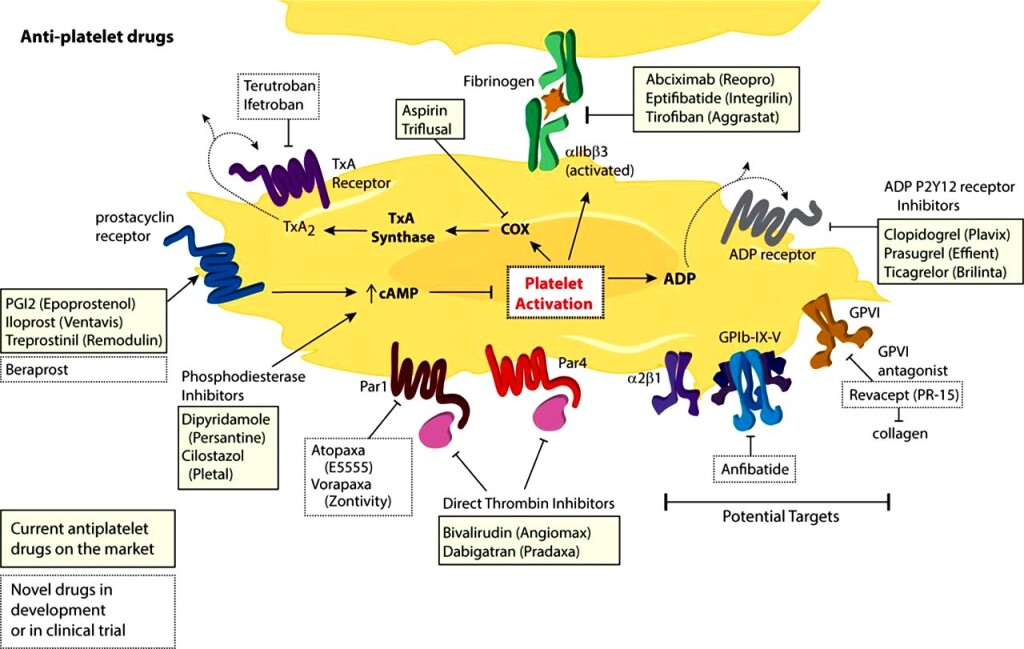
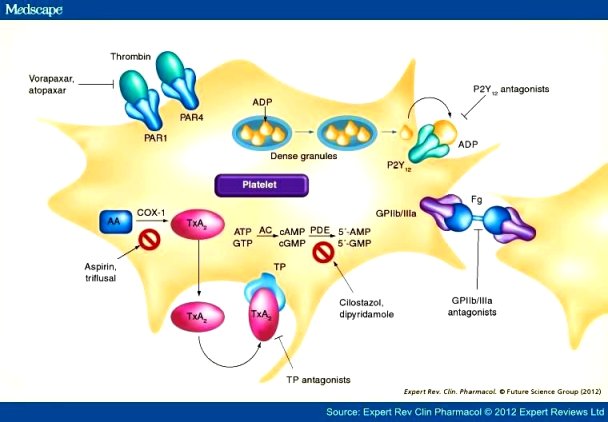
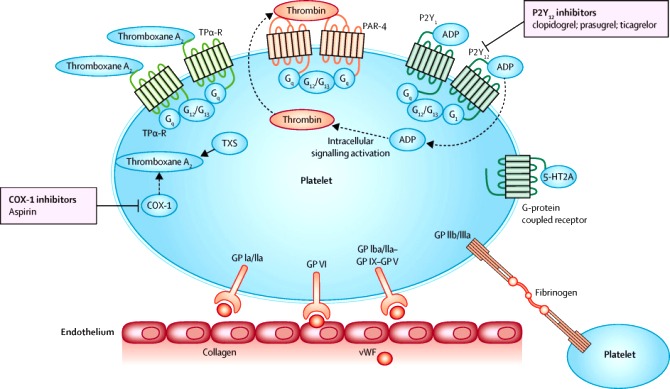
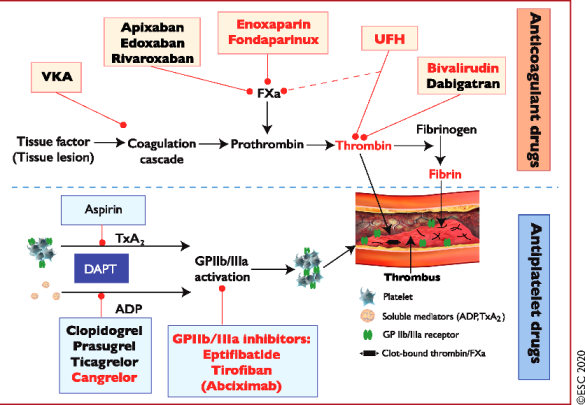
Τα Αντιαιμοπεταλιακά φάρμακα είναι κυρίως η Ασπιρίνη και οι αποκλειστές των P2Y12 υποδοχέων των αιμοπεταλίων (η Κλοπιδογρέλη, η Τικαγκρελόρη, η Πρασουγρέλη, η Κανγκρελόρη και η Τικλοπιδίνη).
Επίσης Αντιαιμοπεταλιακά φάρμακα είναι η Cilostazol, το Vorapaxar (Zontivity) και οι ενέσιμοι αναστολείς των υποδοχέων GP IIb/IIIa (η Abciximab, η Eptifibatide και η Tirofiban)
>> ΓΙΑ προγραμματισμένη ΕΓΧΕΙΡΗΣΗ και ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ: Δες στο άρθρο για τον προεγχειρητικό έλεγχο.
ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ ΚΑΙ ΟΙ ΔΡΑΣΕΙΣ ΤΟΥΣ
Η ΑΣΠΙΡΙΝΗ
Η Ασπιρίνη αποκλείει μόνιμα το ένζυμο COX-1, οπότε δεν παράγεται Θρομβοξάνη Α2 (TXA2) για την ενεργοποίηση του αντίστοιχου υποδοχέα στην επιφάνεια των αιμοπεταλίων, έτσι μειώνει τη συσσώρευση των αιμοπεταλίων.
Μετά την προσκόλληση των αιμοπεταλίων ενεργοποιείται απελευθέρωση Αραχιδονικού Οξέως (ΑΑ) από μεμβράνες του αιμοπεταλίου στο εσωτερικό του και από αυτό παράγεται TXA2 με τη βοήθεια του ενζύμου COX 1.
[Το Trifluzal (Aflen), που χρησιμοποιείται σε μερικές χώρες, έχει παρόμοιο τρόπο δράσης με την Ασπιρίνη]
[Υπ’ όψιν ότι η Ναπροξένη, που είναι το ασφαλέστερο μη ασπιρινούχο μη κορτικοειδές αντιφλεγμονώδες, δρα προσωρινά στο ίδιο ένζυμο, το COX-1, οπότε και μειώνει προσωρινά τη συσσώρευση των αιμοπεταλίων.
Για να μην ανταγωνίζεται τη δράση της Ασπιρίνης καλύτερα η Ναπροξένη να χορηγείται 2+ ώρες μετά την Ασπιρίνη.]
Η Ασπιρίνη είναι το βασικότερο αντιαιμοπεταλιακό φάρμακο και χορηγείται σε δόση 100 mg για δευτερογενή πρόληψη κυρίως σε ασθενείς με: Σταθερή Στεφανιαία Νόσο ή μετά από Οξύ Στεφανιαίο Σύνδρομο (έμφραγμα STEMI ή NSTEMI) ή μετά από αγγειοπλαστική με τοποθέτηση stent ή μετά από Εγχείρηση Bypass ή μετά από ισχαιμικό εγκεφαλικό επεισόδιο ή σε αποφρακτική αρτηριοπάθεια των κάτω άκρων ή σε στένωση καρωτίδας.
[Στους Διαβητικούς μετά από 7.4 χρόνια μειώνει τα σοβαρά καρδιαγγειακά επεισόδια (έμφραγμα, εγκεφαλικό, θάνατος από αυτά) κατά 1.1% (απόλυτη μείωση) αλλά αυξάνει τις σοβαρές αιμορραγίες κατά 0.9% (απόλυτη αύξηση).]
Επιλεγμένα η Ασπιρίνη (75-100 mg) μπορεί να χορηγηθεί για πρωτογενή πρόληψη σε ορισμένους ανθρώπους που έχουν πάνω από 10%* κίνδυνο καρδιαγγειακών επεισοδίων στη 10ετία και είναι μεταξύ 40 και 60 (70 κατά άλλους) ετών, εφ’ όσον δεν έχουν αυξημένο κίνδυνο αιμορραγίας**.
>> Υπ’ όψιν ότι σε όσους ήδη λαμβάνουν Ασπιρίνη, αυτή ΔΕΝ σταματά να χορηγείται, εκτός και αν είναι αυξημένος ο κίνδυνος τους για αιμορραγία.
[*Ο Κίνδυνος καρδιαγγειακών επεισοδίων στη 10ετία υπολογίζεται με τον Υπολογιστή κινδύνου ASCVD Risk Calculator των AHA/ACC ή τον Υπολογιστή κινδύνου του ACC: https://tools.acc.org/ASCVD-Risk-Estimator-Plus/#!/calculate/estimate/
** Ο Κίνδυνος σοβαρής αιμορραγίας υπολογίζεται με τον Υπολογιστή κινδύνου https://www.mdcalc.com/calc/807/has-bled-score-major-bleeding-risk]
Προληπτικά χορηγείται Ασπιρίνη 81 mg από τη 12η εβδομάδα ως τον τοκετό, σε εγκύους με αυξημένο κίνδυνο προεκλαμψίας (π.χ. με προϋπάρχουσα υπέρταση).
# Σε ορισμένες περιπτώσεις χρειάζεται συγχορήγηση της Ασπιρίνης με άλλο αντιαιμοπεταλιακό φάρμακο, οπότε ο συνδυασμός ονομάζεται διπλή αντιαιμοπεταλιακή θεραπεία. Αυτή αναφέρεται στο αντίστοιχο άρθρο της ιστοσελίδας.
# Η τριπλή αντιθρομβωτική θεραπεία (ΤΑΤ) σε όσους έχουν Κολπική Μαρμαρυγή, δηλαδή με NOAC (ή Sintrom) + Ασπιρίνη + Κλοπιδογρέλη, αναφέρεται στο αντίστοιχο άρθρο της ιστοσελίδας
ΟΙ ΑΝΑΣΤΟΛΕΙΣ ΤΩΝ ΥΠΟΔΟΧΕΩΝ P2Y12 (ΑDP)
Τους υποδοχείς P2Y12 (ΑDP) αποκλείουν μόνιμα τα αντιαιμοπεταλιακά φάρμακα Κλοπιδογρέλη, Πρασουγρέλη και Τικλοπιδίνη, ενώ η Τικαγκρελόρη και η Κανγκρελόρη (IV Kengrexal) τους αποκλείουν αναστρέψιμα.
Αυτοί χρησιμοποιούνται μαζί με την Ασπιρίνη σε περιπτώσεις όπου χρειαζόμαστε ενισχυμένη αντιθρομβωτική δράση, όπως σε οξύ στεφανιαίο σύνδρομο ή σε τοποθέτηση DE Stent κλπ.
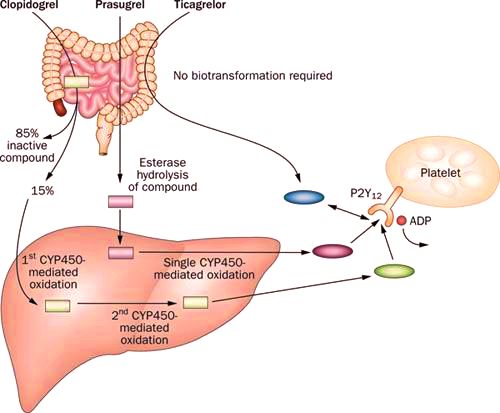
Η CLOPIDOGREL Κλοπιδογρέλη (π.χ. Plavix), είναι προ-φάρμακο, δηλαδή δεν δρα στην μορφή που την δίνουμε, αλλά μετατρέπεται στο ήπαρ, μετά από διπλή οξείδωση της, κυρίως από το ένζυμο CYP2C19, του κυτοχρώματος Ρ450, στο ενεργό φάρμακο – μεταβολίτη της και είναι αυτός που αναστέλλει μόνιμα τους υποδοχείς ADP των αιμοπεταλίων.
Όμως έχει παρατηρηθεί ότι περίπου στο 25-30% των ανθρώπων η Κλοπιδογρέλη έχει μειωμένη δράση, οπότε το φαινόμενο το ονομάζουμε αντίσταση στην Κλοπιδογρέλη.
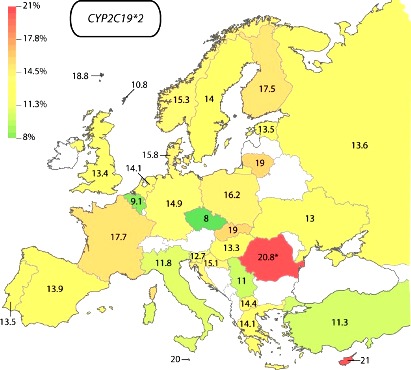
[Αυτό οφείλεται σε διάφορες μεταλλάξεις που δημιουργούν μείωση της δράσης του γονιδίου CYP2C19 (που παράγει το ένζυμο CYP2C19), με συχνότερο το γονίδιο CYP2C19*2 και το γονίδιο CYP2C19*3.
Περίπου στο 3% του πληθυσμού υπάρχει μετάλλαξη και στα 2 γονίδια (2*/2* 2*/3* 3*/3*), ένα από κάθε γονιό, οπότε τότε είναι πολύ μειωμένη η αντιαιμοπεταλιακή δράση της Κλοπιδογρέλης.
https://www.ahajournals.org/doi/full/10.1161/ATVBAHA.118.311963
Οπότε όταν υπάρχει το γονίδιο CYP2C19*2 ή *3, υπάρχει μείωση της δράσης του ενζύμου CYP 2C19 του κυτοχρώματος, έτσι η Κλοπιδογρέλη μετατρέπεται λίγο ή πολύ λίγο στον ενεργό μεταβολίτη της.]
Στην Ελλάδα το ποσοστό του CYP2C19*2 είναι 14% και στην Κύπρο 21%
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6906321/
Επίσης φάρμακα που αποκλείουν το ένζυμο CYP 2C19, όπως τα γαστροπροστατευτικά Ομεπραζόλη (π.χ. Losec) και Εσομεπραζόλη (π.χ. Nexium) μειώνουν τη μετατροπή της Κλοπιδογρέλης στους ενεργούς μεταβολίτες της, οπότε καλύτερα να αποφεύγονται μαζί με την Κλοπιδογρέλη (ελαττώνουν κατά 20% τη μείωση της συσσώρευσης των αιμοπεταλίων).
Η Κλοπιδογρέλη χορηγείται σε δόση 75 mg/ημέρα σε ορισμένες περιπτώσεις διπλής αντιαιμοπεταλιακής θεραπείας και επίσης μόνη της σε σταθερή χρόνια στεφανιαία νόσο και άλλες παθήσεις αν δεν είναι ανεκτή η Ασπιρίνη.
Πάντως παρόλο που αυτή έχει λιγότερη αντιαιμοπεταλιακή δράση από την Τικαγρελόρη, σε ασθενείς με αποφρακτική αρτηριοπάθεια των κάτω άκρων, παρουσιάζει παρόμοιο κλινικό όφελος με αυτήν.
Από τη μέρα της διακοπής της Κλοπιδογρέλης χρειάζονται 7.5 μέρες μέχρι να σταματήσει η δράση της.
Η PRASUGREL Πρασουγρέλη (Efient) είναι και αυτή προφάρμακο, υφίσταται όμως μια μόνο οξείδωση στο κυτόχρωμα Ρ450 πριν να αποκλείσει τον υποδοχέα ADP.
Η Πρασουγρέλη χορηγείται στην περίπτωση εμφράγματος που υποβάλλεται σε αγγειοπλαστική (παρουσιάζει ταχεία και ισχυρή αντιαιμοπεταλιακή δράση), όμως προκαλεί και περισσότερες αιμορραγίες από την Κλοπιδογρέλη.
Γι’ αυτό η Πρασουγρέλη απαγορεύεται αν υπάρχει ιστορικό εγκεφαλικού ή παροδικού ισχαιμικού εγκεφαλικού επεισοδίου.
Αυτή χορηγείται σε δόση 10 mg/ημέρα. Σε όσους είναι >75 ετών ή < από 60 κιλά ή δεν χορηγείται ή χορηγείται με μεγάλη προσοχή και σε δόση 5 mg/ημέρα.
Από τη μέρα της διακοπής της Πρασουγρέλης χρειάζονται 8.5 μέρες μέχρι να σταματήσει η δράση της.
Η TICAGRELOR Τικαγρελόρη (Brilique), δεν χρειάζεται καμία μετατροπή για να δράσει κατά της συσσώρευσης των αιμοπεταλίων (μέσω αποκλεισμού του υποδοχέα P2Y12 ή ADP).
Αυτή είναι ισχυρότερη και ταχύτερης δράσης από την Κλοπιδογρέλη, οπότε μειώνει περισσότερο από αυτήν τα ισχαιμικά επεισόδια σε οξύ έμφραγμα μυοκαρδίου, άσχετα από την διενέργεια ή μη αγγειοπλαστικής.
Η δόση της είναι 90 mg χ 2 φορές τη μέρα, αν όμως αποφασιστεί παράταση της διπλής αντιαιμοπεταλιακής θεραπείας χορηγείται σε μικρότερη δόση 60 mg χ 2 φορές τη μέρα.
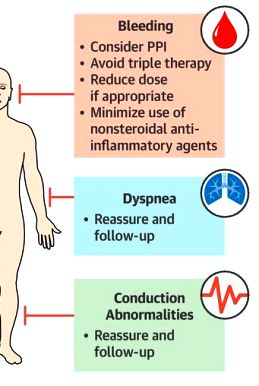
Η Τικαγρελόρη μπορεί να προκαλέσει περισσότερες αιμορραγίες από την Κλοπιδογρέλη και μερικές φορές δύσπνοια συνήθως ήπια και μάλλον παροδική, με άγνωστο μηχανισμό.
Επίσης αυτή μπορεί να προκαλέσει βραδυαρρυθμίες λόγω μείωσης του αυτοματισμού του φλεβόκομβου και μείωση της αγωγής στον κολποκοιλιακό κόμβο. Δεν πρέπει να χορηγείται σε 2ου βαθμού κολποκοιλιακό αποκλεισμό.
Λόγω των 3 πιο πάνω παρενεργειών της (αιμορραγία, δύσπνοια, βραδυαρρυθμίες), την διακόπτει περίπου το 20% μακροχρόνια. https://www.onlinejacc.org/content/73/19/2454
Επίσης χρειάζεται προσοχή αν συγχορηγούνται φάρμακα που αναστέλλουν ή αυξάνουν ισχυρά τη δράση του ενζύμου CYP3 λόγω του ότι η Τικαγρελόρη μεταβολίζεται – εξουδετερώνεται από αυτό.
# Τη δράση της Τικαγρελόρης μειώνουν φάρμακα που αυξάνουν τη δράση του ενζύμου CYP3A4 (inducers): rifampin, dexamethasone, phenytoin, phenobarbital, carbamazepine, και το Σπαθόχορτο ή Βαλσαμόχορτο (St John’s wort)
# Τη δράση της Τικαγρελόρης αυξάνουν φάρμακα που αποκλείουν τη δράση του ενζύμου CYP3A4 (inhibitors): ketoconazole, itraconazole, voriconazole, fluconazole, clarithromycin, ritonavir, atazanavir lopinavir, nelfinavir και diltiazem. Έτσι αν παρατηρηθεί αιμορραγία πρέπει να ελεγχθεί μήπως χορηγείται κάποιο από αυτά τα φάρμακα.
# Η συγχορήγηση της Τικαγρελόρης με τις Στατίνες, Σιμβαστατίνη (π.χ. Zocor) και Λοβαστατίνη (π.χ. Mevacor) αυξάνει πολύ τη δραστικότητα τους, οπότε πρέπει να μειωθεί η δόση αυτών των 2 Στατινών.
> Δοκιμάζεται το ανθρώπινο μονοκλωνικό αντίσωμα Βentracimab, που εξουδετερώνει τη δράση της σε περίπτωση τραυματισμού ή ανάγκης διενέργειας επείγουσας εγχείρησης.
Από τη μέρα της διακοπής της Τικαγρελόρης χρειάζονται 5 μέρες μέχρι να σταματήσει η δράση της.
https://onlinelibrary.wiley.com/doi/full/10.1111/jth.12445
# Υπ’ όψιν ότι η Τικαγρελόρη μετά από 3μηνη συγχορήγηση με Ασπιρίνη σε έμφραγμα και τοποθέτηση stent, μπορεί να χορηγηθεί και μόνη της, σύμφωνα με τις τελευταίες οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρίας.
ΑΛΛΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ
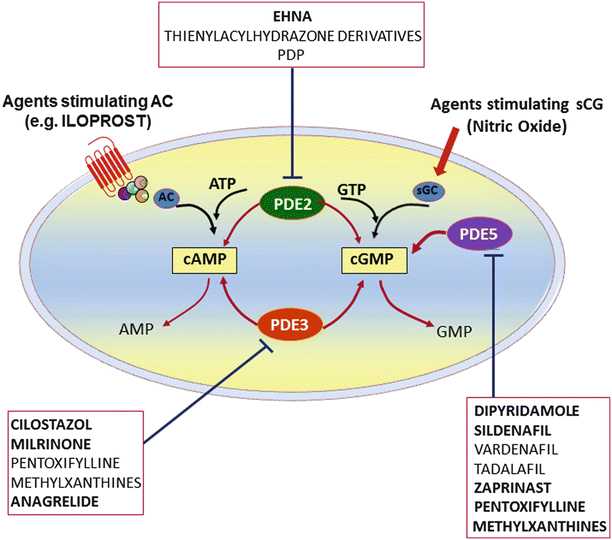
# Η CILOSTAZOL είναι εκλεκτικός αναστρέψιμος αναστολέας της Φωσφοδιεστεράσης 3 (PDE 3), οπότε προκαλεί αύξηση του ενδοκυττάριου cAMP στα αιμοπετάλια και στις λείες μυϊκές ίνες των αγγείων, με τελικό αποτέλεσμα τη μείωση της δημιουργίας αιμοπεταλιακών θρόμβων, την αγγειοδιαστολή των αρτηριών και τη βελτίωση της λειτουργίας του ενδοθηλίου.
Η Cilostazol είναι αποτελεσματική για βελτίωση των συμπτωμάτων σε διαλείπουσα χωλότητα (οδηγία τύπου Ι). Η δόση της είναι 100 mg 2 φορές τη μέρα.
Η Cilostazol αντενδείκνυται αν συνυπάρχει Καρδιακή Ανεπάρκεια.
Όμως λόγω παρενεργειών της (π.χ. κεφαλαλγία, διάρροια, ζάλη, αίσθημα παλμών) το 20% όσων την λαμβάνουν τη διακόπτει στο πρώτο 3μηνο.
Το γαστροπροστατευτικό Ομεπραζόλη (π.χ. Losec) δεν πρέπει να συγχορηγείται με τη Cilostazol γιατί αυξάνει τον κίνδυνο αιμορραγίας από αυτήν.
# H Διπυραδαμόλη (Persantin) (75 mg/ημέρα) δρα κυρίως σαν αναστολέας της Φωσφοδιεστεράσης 5 (PDE 5) των αιμοπεταλίων και συνεπώς τη συσσώρευση τους.
Αυτή ίσως μπορεί να χρησιμοποιηθεί για δευτερογενή πρόληψη (να μην συμβεί ξανά) ισχαιμικoύ εγκεφαλικού μαζί με Ασπιρίνη.
# Το Vorapaxar (Zontivity) είναι αντιαιμοπεταλιακό φάρμακο ανταγωνιστής των υποδοχέων PAR-1 (ανταγωνιστής του υποδοχέα της Θρομβίνης).
Το Vorapaxar δυστυχώς έχει μελετηθεί σε συγχορήγηση με Ασπιρίνη ή/και Κλοπιδογρέλη όπου έδειξε μείωση των καρδιαγγειακών θανάτων σε ασθενείς μετά από έμφραγμα, αλλά με αύξηση των μέτριων – βαρειών αιμορραγιών.
Έτσι χρειάζονται νέες μελέτες για φανεί αν πράγματι έχει θέση στην φαρέτρα μας.
Πάντως στις τελευταίες (2020) οδηγίες της Ευρωπαϊκής Καρδιολογικής Εταιρίας για το έμφραγμα NSTEMI, το Vorapaxar δεν αναφέρεται καθόλου.
https://www.acc.org/latest-in-cardiology/articles/2016/05/18/13/58/vorapaxar
# Η Abciximab, η Eptifibatide και η Tirofiban είναι ενέσιμοι αναστολείς των υποδοχέων GP IIb/IIIa.
Σήμερα που υπάρχουν η Τicagrelor και η Ρrasugrel (ισχυρά και με ταχύτατη δράση), οι αναστολείς των υποδοχέων GP IIb/IIIa μπορούν να χρησιμοποιηθούν (οδηγία ΙΙα) για διάσωση κατά – μετά αγγειοπλαστική σε περιπτώσεις επαναθρόμβωσης με μείωση της ροής του αίματος.
https://academic.oup.com/eurheartj/article/41/3/407/5556137
# Eπίσης δοκιμάζεται ένας ανταγωνιστής του υποδοχέα GPVI που εμποδίζει τη προσκόλληση (adhesion) των αιμοπεταλίων στο κολλαγόνο, το Revacept. Αυτό θεωρητικά θα έχει μειωμένο κίνδυνο αιμορραγιών, αλλά ζητούμενο είναι η αποτελεσματικότητα του.
ΠΑΘΗΣΕΙΣ ΚΑΙ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ
ΣΤΕΦΑΝΙΑΙΑ ΝΟΣΟΣ ΚΑΙ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
Σε ΣΤΑΘΕΡΗ ΣΤΕΦΑΝΙΑΙΑ ΝΟΣΟ (χωρίς έμφραγμα το προηγούμενο 12μηνο):
Χωρίς αγγειοπλαστική: Χορηγείται μόνο Ασπιρίνη.
Που έγινε εγχείρηση bypass: Χορηγείται μόνο Ασπιρίνη.
Σε ΟΞΥ ΕΜΦΡΑΓΜΑ
Όταν υπάρχει οξύ στεφανιαίο σύνδρομο, δηλαδή έμφραγμα (με ή χωρίς αγγειοπλαστική) ή όταν τοποθετηθεί Stent σε σταθερή στεφανιαία νόσο, δεν είναι αρκετή μόνο η αντιαιμοπεταλιακή δράση της Ασπιρίνης.
Έτσι χρειαζόμαστε και άλλο αντιαιμοπεταλιακό φάρμακο (διπλή αντιαιμοπεταλιακή αγωγή) που να δρα εμποδίζοντας πάλι την συγκόλληση των αιμοπεταλίων αλλά με διαφορετικό τρόπο από αυτόν της Ασπιρίνης, οπότε συγχορηγείται αναστολέας των υποδοχέων P2Y12 (ΑDP).
# Η διπλή αντιαιμοπεταλιακή θεραπεία στη στεφανιαία νόσο αναφέρεται στο αντίστοιχο άρθρο της ιστοσελίδας.
ΙΣΧΑΙΜΙΚΟ ΕΓΚΕΦΑΛΙΚΟ ΚΑΙ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
Σε οξύ ισχαιμικό εγκεφαλικό επεισόδιο συνιστάται χορήγηση Ασπιρίνης εντός 24 ως 48 ωρών. Αν έχει προηγηθεί χορήγηση θρομβολυτικής θεραπείας (tPA), αναβάλλεται η Ασπιρίνη για 24 ώρες.
Σε ασθενή με ΜΗ καρδιοεμβολικό (και χωρίς ενδοκράνια στένωση) ελαφρύ ισχαιμικό εγκεφαλικό επεισόδιο (NIHSS score <4) ή υψηλού κινδύνου παροδικό εγκεφαλικό επεισόδιο – ΤΙΑ (ABCD2 score > 3) ξεκινά άμεσα διπλή αντιαιμοπεταλιακή θεραπεία (ιδανικά στις πρώτες 12-24 ώρες / ανεκτά στις πρώτες 7 μέρες) για 21 ως 90 μέρες, και μετά χορηγείται μακροχρόνια μόνο Ασπιρίνη ή Κλοπιδογρέλη.
https://www.mdcalc.com/abcd2-score-tia
https://www.mdcalc.com/nih-stroke-scale-score-nihss
Η διπλή αντιαιμοπεταλιακή θεραπεία αποτελείται από Ασπιρίνη 50 to 325 mg ημερησίως και Κλοπιδογρέλη 75 mg ημερησίως (ή συνδυασμός Ασπιρίνης 25 mg και Διπυριδαμόλης 200 mg, δυο φορές ημερησίως).
[Με οδηγία IIb: Χορηγείται άμεσα (εντός 24 ωρών) Ασπιρίνη και Τικαγρελόρη σε ασθενή με ΜΗ καρδιοεμβολικό ελαφρύ ή μέτριο ισχαιμικό εγκεφαλικό επεισόδιο (NIHSS score <6) ή υψηλού κινδύνου παροδικό εγκεφαλικό επεισόδιο (ABCD2 score > 5) για 30 μέρες, και μετά χορηγείται μακροχρόνια μόνο Ασπιρίνη ή Κλοπιδογρέλη]
Η αντιαιμοπεταλιακή θεραπεία ισχαιμικού εγκεφαλικού επεισοδίου από αθηρωμάτωση ενδοκράνιας μεγάλης αρτηρίας αναφέρεται στο άρθρο για το εγκεφαλικό επεισόδιο.
https://www.ahajournals.org/doi/pdf/10.1161/STR.0000000000000375
https://www.onlinejacc.org/content/75/15/1804
https://www.ahajournals.org/doi/10.1161/STR.0000000000000211
# Για εμβολικό ισχαιμικό εγκεφαλικό από κολπική μαρμαρυγή, ισχύουν όσα αναφέρονται στο αντίστοιχο άρθρο.
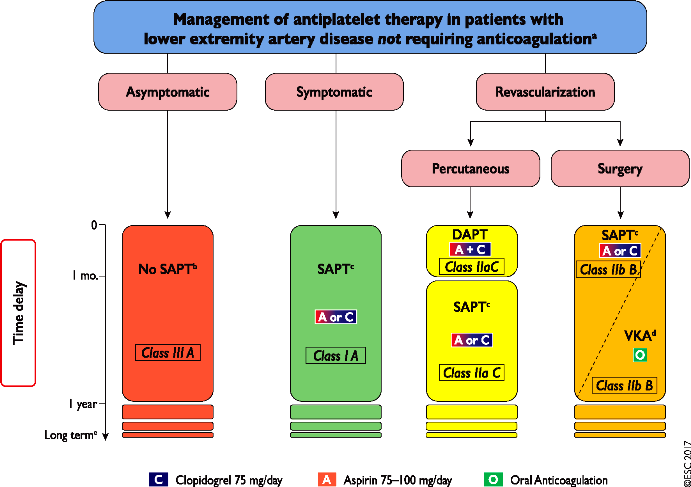
ΑΠΟΦΡΑΚΤΙΚΗ ΑΡΤΗΡΙΟΠΑΘΕΙΑ ΤΩΝ ΚΑΤΩ ΑΚΡΩΝ (PAD) ΚΑΙ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
# Σε συμπτωματική αποφρακτική αρτηριοπάθεια των κάτω άκρων (ΡΑD) χορηγείται Ασπιρίνη (75 ως 325 mg) ή Κλοπιδογρέλη 75 mg (οδηγία τύπου Ι).
# Σε ασυμπτωματική ΡΑD με ΑΒΙ < 0.9 (οδηγία τύπου ΙΙα) χορηγείται Ασπιρίνη ή Κλοπιδογρέλη σύμφωνα με τις Αμερικανικές Οδηγίες.
[Στην PAD, η Ασπιρίνη χορηγείται για να μειωθεί η πιθανότητα ξαφνικής απόφραξης της αρτηρίας του κάτω άκρου και ταυτόχρονα η πιθανότητα εμφράγματος και εγκεφαλικού.]
https://www.ahajournals.org/doi/pdf/10.1161/CIR.0000000000000470
Όμως στις Ευρωπαϊκές οδηγίες δεν συνιστάται η χορήγηση αντιαιμοπεταλιακού φαρμάκου σε ασυμπτωματική ΡΑD.
https://academic.oup.com/eurheartj/article/39/9/763/4095038#117576911
# Η Cilostazol είναι αποτελεσματική για βελτίωση των συμπτωμάτων σε διαλείπουσα χωλότητα (οδηγία τύπου Ι). Η δόση της είναι 100 mg 2 φορές τη μέρα.
Η διπλή αντιαιμοπεταλιακή θεραπεία με Ασπιρίνη + Κλοπιδογρέλη μπορεί να είναι λογική (οδηγία τύπου ΙΙβ) μετά από επέμβαση επαναιμάτωσης του κάτω άκρου.
Το όφελος από την προσθήκη Vorapaxar σε υφιστάμενη αντιαιμοπεταλιακή θεραπεία είναι αβέβαιο (οδηγία τύπου ΙΙβ)
# Αν υπήρξε έμφραγμα (< 3 έτη) μπορεί να συγχορηγηθεί μικρή δόση Ασπιρίνης με Τικαγρελόρη.
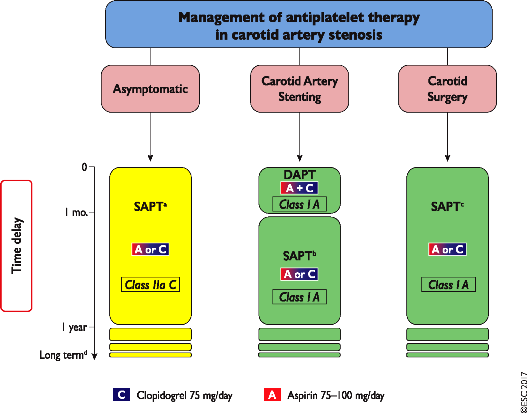
ΣΤΕΝΩΣΗ ΚΑΡΩΤΙΔΩΝ ΚΑΙ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ
Σε συμπτωματική ή ασυμπτωματική στένωση καρωτίδας (με στένωση > 50%) χορηγείται Ασπιρίνη. Αν υπάρχει δυσανεξία σ’ αυτήν χορηγείται Κλοπιδογρέλη. Η ίδια τακτική ακολουθείται και μετά από ενδαρτηρεκτομή (CEA) για 1 χρόνο τουλάχιστον.
Μετά από τοποθέτηση stent (CAS) χορηγείται διπλή αντιαιμοπεταλιακή θεραπεία με Ασπιρίνη και Κλοπιδογρέλη για 1 μήνα και στη συνέχεια Ασπιρίνη ή Κλοπιδογρέλη για 11 τουλάχιστον μήνες.
[Αυτή μπορεί να παραταθεί σε περίπτωση ύπαρξης εμφράγματος του τελευταίου 12μήνου και χαμηλού κινδύνου αιμορραγίας]
Σε περίπτωση ελαφρού ισχαιμικού εγκεφαλικού ή παροδικού εγκεφαλικού (ΤΙΑ) μπορεί να χορηγηθεί διπλή αντιαιμοπεταλιακή θεραπεία στο πρώτο 24ωρο και για 1 μήνα.
https://academic.oup.com/eurheartj/article/39/9/763/4095038#117576911
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://academic.oup.com/eurheartj/article/41/3/407/5556137#199808833
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehaa575/5898842#207818666
https://academic.oup.com/eurheartj/article/39/2/119/4095042#107689933
https://academic.oup.com/eurheartj/article/39/9/763/4095038#117576911
https://academic.oup.com/eurheartj/article/40/2/87/5079120
https://academic.oup.com/eurheartj/article/39/3/213/4095043#108531416