ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
Ενημερώθηκε στις 13/11/2022
Τα αντιθρομβωτικά φάρμακα χρειάζονται για την αποφυγή ανεπιθύμητων θρομβώσεων ή θρομβοεμβολών σε περιπτώσεις όπως είναι: Η Κολπική μαρμαρυγή, τα Οξέα Στεφανιαία Σύνδρομα (έμφραγμα STEMI και N-STEMI), η θρομβοφλεβίτιδα, η πνευμονική εμβολή, οι Θρομβοφιλίες.
Επιπλέον τα αντιθρομβωτικά φάρμακα χρειάζονται σε ύπαρξη τεχνητής μηχανικής βαλβίδας στην καρδιά (π.χ. σε αντικατάσταση στενωμένης αορτικής βαλβίδας), σε ανεύρυσμα αρτηρίας (π.χ. της κοιλιακής αορτής), σε ισχαιμικό εγκεφαλικό επεισόδιο (ή παροδικό ισχαιμικό), σε σταθερή (χρόνια) στεφανιαία νόσο, σε αποφρακτική αρτηριοπάθεια των κάτω άκρων, σε στένωση των καρωτίδων κλπ.
Τα αντιθρομβωτικά φάρμακα χωρίζονται σε αντιπηκτικά και αντιαιμοπεταλιακά φάρμακα ανάλογα με τον τρόπο που δρουν για να μην δημιουργηθεί θρόμβος.
Τα αντιαιμοπεταλιακά φάρμακα δρουν εναντίον της συσσώρευσης των αιμοπεταλίων και της δημιουργίας του αρχικού μαλακού αιμοπεταλιακού θρόμβου.
(Δες το άρθρο: ΤΑ ΑΝΤΙΑΙΜΟΠΕΤΑΛΙΑΚΑ ΦΑΡΜΑΚΑ)
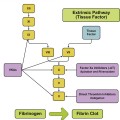
Τα αντιπηκτικά φάρμακα δρουν στους παράγοντες της πήξεως με τελικό αποτέλεσμα να μην σχηματιστεί το πλέγμα του ινώδους και ο τελικός στέρεος θρόμβος.
## Το άρθρο καλό είναι να διαβαστεί μαζί με το άρθρο Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ.
ΤΑ ΑΝΤΙΠΗΚΤΙΚΑ ΦΑΡΜΑΚΑ
ΔΡΟΥΝ ΣΤΟΥΣ ΠΑΡΑΓΟΝΤΕΣ ΤΗΣ ΠΗΞΕΩΣ ΓΙΑ ΝΑ ΜΗΝ ΣΧΗΜΑΤΙΣΤΕΙ ΤΟ ΠΛΕΓΜΑ ΤΟΥ ΙΝΩΔΟΥΣ ΚΑΙ Ο ΤΕΛΙΚΟΣ ΣΤΕΡΕΟΣ ΘΡΟΜΒΟΣ
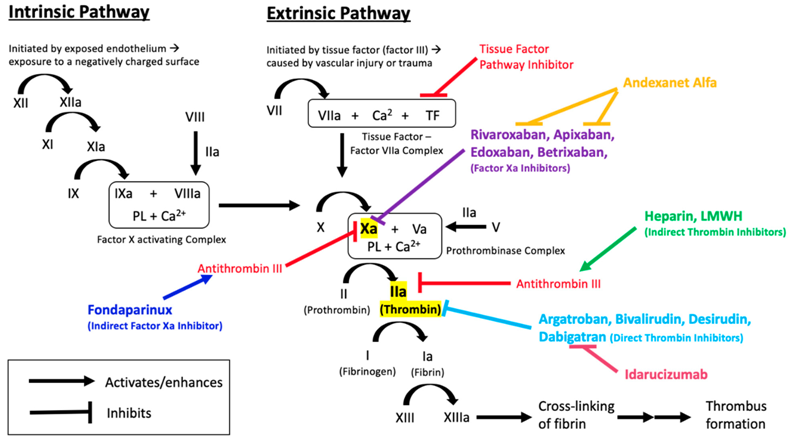
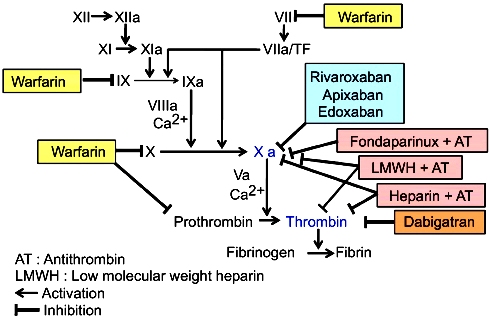
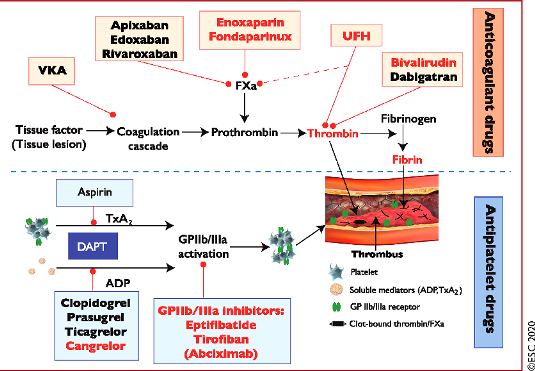
Τα αντιπηκτικά φάρμακα δρουν αναστέλλοντας, άμεσα ή έμμεσα, παράγοντες της πήξεως με τελικό αποτέλεσμα τη μειωμένη παραγωγή Θρομβίνης.
Αυτό έχει σαν αποτέλεσμα τη μειωμένη παραγωγή Ινώδους και τη ΜΗ δημιουργία του τελικού στέρεου θρόμβου και επιπλέον τη μείωση της ενεργοποίησης των αιμοπεταλίων μέσω του υποδοχέα της θρομβίνης.
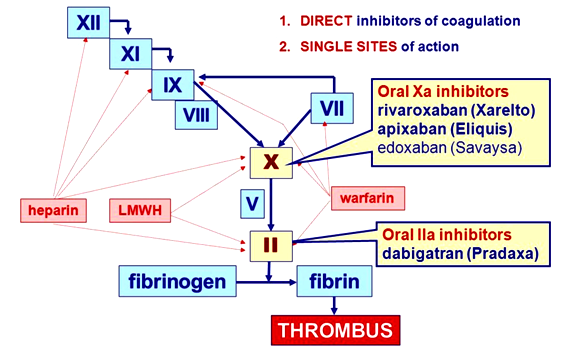
Τα συνήθως χρησιμοποιούμενα από το στόμα αντιπηκτικά φάρμακα είναι το Sintrom (VITAMIN K ANTAGONIST ή VKΑ) και τα νεότερα αντιπηκτικά (NOACs ή DOACs).
Τα NOACs είναι δύο ειδών: α) Αυτά που είναι αναστολείς του παράγοντα Xa (10) της πήξεως και είναι η Rivaroxaban (Xarelto), η Apixaban (Eliquis), η Εdoxaban (Lixiana) και η Betrixaban και β) η Dabigatran (Pradaxa) που είναι αναστολέας της θρομβίνης (παράγοντας πήξεως ΙΙa).
Επίσης τα συνήθως χρησιμοποιούμενα παρεντερικά αντιπηκτικά φάρμακα είναι η Ηπαρίνη (UFH), οι ηπαρίνες χαμηλού μοριακού βάρους (LMWH) και το Fondaparinux (Arixtra).
[Σπάνια χρησιμοποιούνται η Bivalirudin (Angiox), το Argatroban, η Desirudin και η Lepirudin.]
https://www.mdpi.com/2305-6320/6/4/103/htm
## ΤΟΝ ΠΑΡΑΓΟΝΤΑ ΤΗΣ ΠΗΞΕΩΣ Xa, ΑΝΑΣΤΕΛΛΟΥΝ (Δες το άρθρο Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ) :
α) Οι άμεσοι και εκλεκτικοί αναστολείς του, που είναι η Rivaroxaban (Xarelto), η Apixaban (Eliquis), η Εdoxaban (Lixiana) και η Betrixaban. Αυτοί υπάγονται στα νέα άμεσα δρώντα αντιπηκτικά NOACs (ή DOACs). (Δες πιο κάτω)
β) Το Sintrom (η Warfarin κλπ.) είναι ανταγωνιστής της βιταμίνης Κ (VITAMIN K ANTAGONIST ή VKΑ) που μπλοκάρει την παραγωγή στο ήπαρ κυρίως του μη ενεργοποιημένου παράγοντα της πήξεως X. (Δες πιο κάτω)
[Επίσης από το Sintrom μπλοκάρεται η παραγωγή και άλλων μη ενεργοποιημένων παραγόντων της πήξεως από το ήπαρ, όπως του ΙΙ (Προθρομβίνη), του VII και του IX.]
γ) Το Fondaparinux (Arixtra) είναι συνθετικό μόριο που δρα έμμεσα, αυξάνοντας τη δράση της αντιθρομβίνης ΙΙΙ (φυσικός αναστολέας της πήξεως), οπότε ενισχύει εκλεκτικά την απενεργοποίηση του παράγοντα Χa (δεν δρα στη Θρομβίνη).
Αυτό δεν χορηγείται σε νεφρική νόσο με eGFR < 30 ml/min και δεν χρειάζεται έλεγχο της δραστικότητας του.
Για θρομβοπροφύλαξη, σε άνθρωπο 50-100 κιλών, η δόση του είναι 2.5 mg /ημέρα υποδορίως σε μία δόση και σε θεραπεία πνευμονικής εμβολής είναι 7.5 mg /ημέρα υποδορίως σε μία δόση.
Επίσης το Fondaparinux μπορεί να δοθεί αν συμβεί θρομβοκυτοπενία από Ηπαρίνη (ΗΙΤ).
Σε περίπτωση φαρμακευτικής αγωγής ή/και μέχρι τη διενέργεια αγγειοπλαστικής μπορεί να χρησιμοποιηθεί (οδηγία Ι) σε NSTEMI (ESC 2020), οπότε μετά η Ηπαρίνη θα χορηγηθεί εφ’ άπαξ.
δ) Η Ηπαρίνη (UFH) ενδοφλεβίως δρα έμμεσα, ενώνεται με την αντιθρομβίνη ΙΙΙ (φυσικός αναστολέας της πήξεως) και το σύμπλεγμα αναστέλλει τον παράγοντα Xa.
[Επιπλέον το σύμπλεγμα αναστέλλει τη δράση και άλλων ενεργοποιημένων παραγόντων, του ΙΙa (Θρομβίνη), του XIIa, του XIa και του IXa. (Η δράση της είναι ίση (1:1) πάνω στον παράγοντα Xa και στον παράγοντα ΙΙa)]
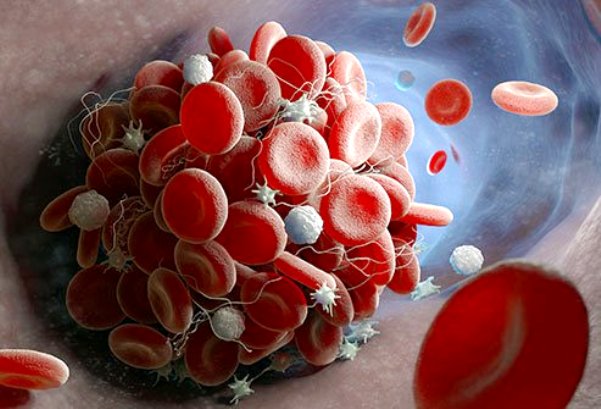
Η ηπαρίνη είναι ουσία που παράγεται στον ανθρώπινο οργανισμό από ορισμένα κύτταρα του αίματος. Στις δόσεις όμως που χρησιμοποιούνται στην ιατρική αυτή δρα σαν αντιπηκτικό, οπότε σταματά η δημιουργία νέων θρόμβων και η επέκταση αυτών που ήδη έχουν δημιουργηθεί.
Αυτή μπορεί να προκαλέσει θρομβοκυτοπενία από Ηπαρίνη (heparin-induced thrombocytopenia ή ΗΙΤ) στο 0.75%, οστεοπόρωση, νεκρωτική δερματίτιδα, αλωπεκία κλπ.
[Η ΗΙΤ προκαλείται από αντισώματα εναντίον του συμπλέγματος ηπαρίνης + αιμοπεταλιακού παράγοντα 4 (anti PF4/H Abs). Αυτό το σύνδρομο εμφανίζεται μόνο σε ανθρώπους στο νοσοκομείο ή λίγο μετά το εξιτήριο τους. Σε υγιείς ανθρώπους υπάρχουν Β λεμφοκύτταρα που είναι έτοιμα να παράγουν αυτά τα αντισώματα.]
ε) Οι Ηπαρίνες χαμηλού μοριακού βάρους (LMWH) δρουν έμμεσα ενισχύοντας τη δράση της αντιθρομβίνης ΙΙΙ, που αποκλείει κυρίως τον παράγοντα Xa (και λιγότερο τον παράγοντα ΙΙa, σε αναλογία που κυμαίνεται από 2:1 ως 4:1).
Οι Ηπαρίνες χαμηλού μοριακού βάρους (LMWH) χορηγούνται υποδορίως και είναι η Enoxaparin (Clexane), η Dalteparin (Fragmin), η Nadroparin (Fraxiparine) και η Tinzaparin (Innohep).
>> Δόση της Enoxaparin 40 mg (4.000 IU αντι-Xa δραστικότητας) ισοδυναμεί περίπου: Με 5.000 IU Dalteparin και με 4.500 IU Nadroparin ή Tinzaparin.
Έτσι για θρομβοπροφύλαξη (σε κατάκλιση για ορθοπεδικούς ή άλλους παθολογικούς λόγους) σε άνθρωπο 75 κιλών χορηγείται το Clexane σε δόση 40 mg ή 4000 IU/ημέρα, ενώ το Fragmin χορηγείται σε δόση 5000 IU/ημέρα και η Fraxiparine και το Innohep χορηγούνται σε δόση περίπου 4500 IU/ημέρα.
Αν χρειάζεται αντιπηκτικό σε περίπτωση εγκυμοσύνης χορηγούνται μόνο οι LMWH (και ίσως το Fondaparinux).
[Στη διάρκεια της εγκυμοσύνης αυξάνονται οι παράγοντες πήξεως VII, VIII, X, ο παράγων Willebrand και το ινωδογόνο (ταυτόχρονα μειώνεται η πρωτεΐνη S).
Έτσι 5πλασιάζεται ο κίνδυνος για θρομβοεμβολικό επεισόδιο και επιμένει για 3 μήνες μετά.]
# Σπάνια μπορεί να προκαλέσουν τις παρενέργειες της Ηπαρίνης (ΗΙΤ σε ποσοστό 0.3%) και Υποαλδοστερονισμό.
# Αντίδοτο τους είναι η Πρωταμίνη σε δόση 1 mg ανά 100 anti-Xa μονάδες των LMWH.
# Εναλλαγή μεταξύ Ηπαρίνης (UFH) και Ηπαρινών χαμηλού μοριακού βάρους (LMWH) ΑΠΑΓΟΡΕΥΕΤΑΙ.
https://journal.chestnet.org/article/S0012-3692(12)60118-4/fulltext
## ΤΟΝ ΠΑΡΑΓΟΝΤΑ ΤΗΣ ΠΗΞΕΩΣ ΙΙa (ΘΡΟΜΒΙΝΗ), ΑΝΑΣΤΕΛΛΟΥΝ (Δες το άρθρο Η ΠΗΞΗ ΤΟΥ ΑΙΜΑΤΟΣ – Η ΑΙΜΟΣΤΑΣΗ – Η ΘΡΟΜΒΩΣΗ) :
α) Η Dabigatran (Pradaxa), σε χάπι, είναι άμεσος εκλεκτικός αναστολέας της Θρομβίνης και επιπλέον μειώνει και τη συσσώρευση των αιμοπεταλίων (σταματά η ενεργοποίηση τους λόγω μείωσης της δράσης της Θρομβίνης στους υποδοχείς PAR-1.) (Δες πιο κάτω)
β) Η Bivalirudin (Angiox), ενέσιμο συνθετικό πεπτίδιο, είναι άμεσος εκλεκτικός ισχυρός αναστολέας της Θρομβίνης και επιπλέον μειώνει και τη συσσώρευση των αιμοπεταλίων (όπως η Dabigatran).
Αυτή μπορεί να χρησιμοποιηθεί (οδηγία ΙΙβ) αντί UFH σε NSTEMI (ESC 2020)
γ) Άλλοι άμεσοι εκλεκτικοί αναστολείς της Θρομβίνης είναι το Argatroban, η Desirudin και η Lepirudin.
δ) Το Sintrom (και η Warfarin) είναι ανταγωνιστής της βιταμίνης Κ και μπλοκάρει την παραγωγή στο ήπαρ του μη ενεργοποιημένου παράγοντα της πήξεως ΙΙ (Προθρομβίνης).
[Επίσης από το Sintrom μπλοκάρεται η παραγωγή και άλλων μη ενεργοποιημένων παραγόντων της πήξεως, όπως του Χ, του VII και του IX.]
ε) Η Ηπαρίνη (UFH) δρα έμμεσα, ενώνεται με την αντιθρομβίνη ΙΙΙ και το σύμπλεγμα αναστέλλει τον παράγοντα ΙΙa (Θρομβίνη) με την ίδια δραστικότητα όπως στον παράγοντα Xa.
Επιπλέον το σύμπλεγμα αναστέλλει τη δράση και άλλων ενεργοποιημένων παραγόντων, του ΙΙa (Θρομβίνη), του XIIa, του XΙa και του IXa. (Η δράση της είναι ίση (1:1) πάνω στον παράγοντα Xa και στον ΙΙa) (Δες πιο πάνω)
ζ) Οι Ηπαρίνες χαμηλού μοριακού βάρους (LMWH) δρουν έμμεσα ενισχύοντας τη δράση της αντιθρομβίνης ΙΙΙ. (Όμως η δράση τους στον παράγοντα ΙΙa είναι μειωμένη συγκριτικά με τη δράση τους στον παράγοντα Xa, περίπου σε αναλογία 1:3). (Δες πιο πάνω)
ΤΑ ΝΕΑ ΑΝΤΙΠΗΚΤΙΚΑ NOACs
Τα NOACs χορηγούνται σε μη βαλβιδική κολπική μαρμαρυγή για πρόληψη θρομβοεμβολικού επεισοδίου και σε θεραπεία και πρόληψη φλεβικής θρομβοεμβολικής νόσου.
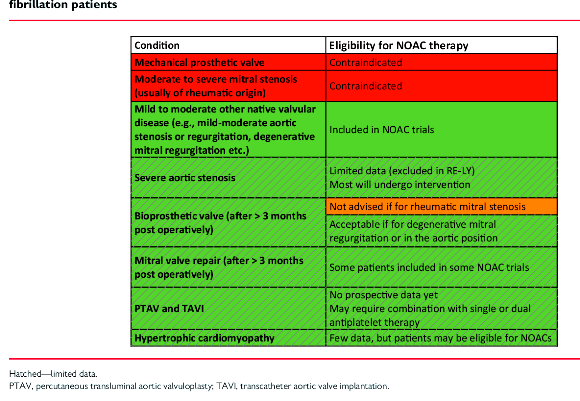
[Ενώ σε ύπαρξη μηχανικής βαλβίδας στην καρδιά και σε κολπική μαρμαρυγή που οφείλεται σε ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας χορηγείται μόνο το Sintrom.]
>> Σε περίπτωση κολπικής μαρμαρυγής, βοήθεια στην απόφαση αν είναι προτιμότερο το Sintrom ή ένα NOAC, προσφέρει ένα βοήθημα, το SAMe-TT2R2 Score.
Αν αυτό είναι >2 καλύτερα να δοθεί ένα NOAC, λόγω δυσκολίας στην επίτευξη καλής ρύθμισης με το Sintrom.
# Σε κολπική μαρμαρυγή σε άνθρωπο με βιολογική βαλβίδα ή μετά από διόρθωση βαλβίδας (βαλβιδοπλαστική) μπορεί να δοθεί NOAC, εκτός και αν αφορά τη ρευματική στένωση της μιτροειδούς βαλβίδας, οπότε προτιμάται το Sintrom.
# Σε κολπική μαρμαρυγή σε άνθρωπο με Υπερτροφική Μυοκαρδιοπάθεια (HCM) πιθανώς μπορεί να δοθεί NOAC.
[Σε TAVI χωρίς κολπική μαρμαρυγή χορηγείται αντιαιμοπεταλιακή θεραπεία.]
https://academic.oup.com/eurheartj/article/39/16/1330/4942493
Τα NOACs είναι δύο ειδών: α) Αυτά που είναι αναστολείς του παράγοντα Xa (10) της πήξεως και είναι η Rivaroxaban (Xarelto), η Apixaban (Eliquis) και η Εdoxaban (Lixiana) και β) η Dabigatran (Pradaxa) που είναι αναστολέας της θρομβίνης (παράγοντας πήξεως ΙΙa).
Η συνήθης δόση τους είναι: Xarelto 20 mg x1, Eliquis 5 mg x2, Lixiana 60 mg x1, Pradaxa 110-150 mg x2.
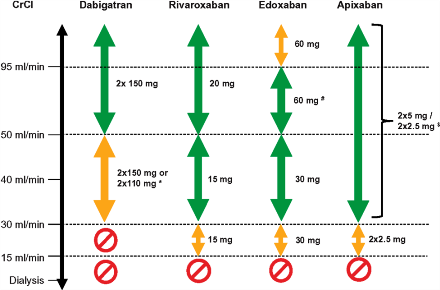
Όμως η δόση τους μειώνεται σε ορισμένες περιπτώσεις: Σε νεφρική ανεπάρκεια με eGFR < 50 ml/min, σε βάρος < 60 κιλά, σε ηλικία > 75 και ιδίως > 80 ετών, σε συγχορήγηση με αντιαιμοπεταλιακά, σε οποιαδήποτε κατάσταση υπάρχει αυξημένος κίνδυνος αιμορραγίας** και σε συγχορήγηση με φάρμακα που αυξάνουν τη στάθμη τους στο αίμα. (Δες πιο κάτω)
Η μειωμένη δόση τους είναι: Xarelto 10-15 mg x1, Eliquis 2.5 mg x2, Lixiana 30 mg x1, Pradaxa 75-110 mg x2.
Σε κάθαρση κρεατινίνης μικρότερη από 30 ml/min δεν τα χορηγούμε γιατί δεν υπάρχουν στοιχεία για τη δράση τους σ’ αυτή την περίπτωση (Το Eliquis μπορεί να δοθεί μέχρι 25 ml/min).
Συνεπώς πριν την χορήγηση τους, αλλά και συχνά αργότερα, ελέγχουμε την κάθαρση κρεατινίνης.
** Σε ιστορικό εγκεφαλικής αιμορραγίας ή ισχαιμίας (ιδίως στο τελευταίο 6μηνο), σε πρόσφατη γαστρεντερική αιμορραγία ή σε διερεύνηση αιμορραγίας, σε σημαντικές διαταραχές της πήξεως, σε βαρειά ηπατοπάθεια, σε ηλικία > 80 – 85 ετών, σε νεφρική ανεπάρκεια με eGFR < 15 ml/minκλπ.
# Όμως απαγορεύονται πλήρως σε ενεργή αιμορραγία, σε μεγάλη θρομβοκυτοπενία < 50.000 αιμοπετάλια/mm3, σε βαρειά αναιμία υπό διερεύνηση, σε ενδοκρανιακή αιμορραγία στο τελευταίο 3μηνο κλπ.
ΤΑ NOACs ΜΑΖΙ ΜΕ ΑΛΛΑ ΦΑΡΜΑΚΑ
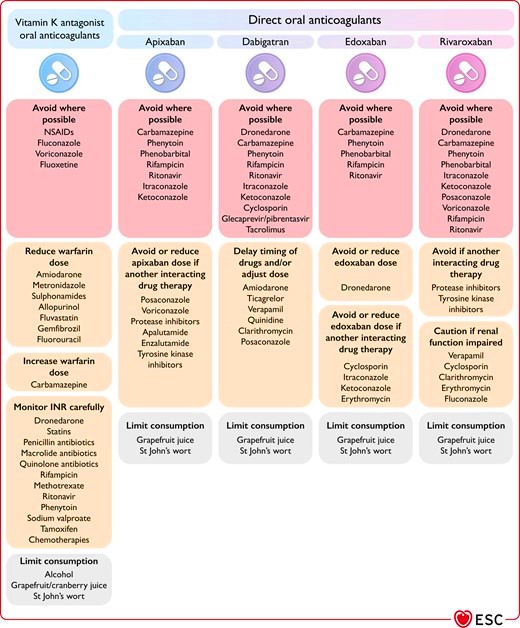
Α) Τα NOACs απαγορεύονται μαζί με φάρμακα που αυξάνουν τον κίνδυνο ΑΙΜΟΡΡΑΓΙΑΣ:
α) ΔΕΝ χορηγούνται με Αντιθρομβωτικά όπως Sintrom (ή Warfarin), Ηπαρίνη (UHF), Ηπαρίνη χαμηλού μοριακού βάρους (LMWH).
(Χορηγούνται μόνο σε εξαιρετικές περιπτώσεις με την Τικαγρελόρη και με διπλή αντιαιμοπεταλιακή θεραπεία)
β) Ο κίνδυνος αιμορραγίας αυξάνεται επίσης με τα αντιφλεγμονώδη (NSAIDs) και με τα ψυχοτρόπα αντικαταθλιπτικά: SSRIs όπως η Σιταλοπράμη (π.χ. Seropram), η Φλουοξετίνη (π.χ Ladose) και SNRIs όπως η Αμιτριπτυλίνη (π.χ. Saroten) και η Κλομιπραλίνη (π.χ. Anafralin).
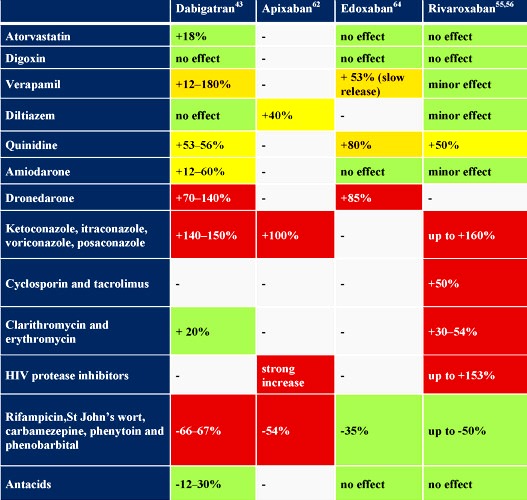
γ) Με φάρμακα που μειώνουν τη δράση των ενζύμων CYP3A4 ή P-gp, αυξάνεται ο κίνδυνος ΑΙΜΟΡΡΑΓΙΑΣ: i) Με τα αντιμυκητισιακά ketoconazole, itraconazole, voriconazole, ii) Με τα καρδιολογικά φάρμακα Dronedanore, Αμιοδαρόνη, Βεραπαμίλη, iii) Με τα ανοσοκατασταλτικά Κυκλοσπορίνη, Τακρόλιμους, iv) Με τα αντιικά, ritonavir, atazanavir lopinavir, nelfinavir, κλπ.
(Τα αντιβιοτικά Clarithromycin και Erythromycin αυξάνουν την δραστικότητα τους κατά 30% περίπου και χρειάζεται προσοχή στη συγχορήγηση τους)
Β) Αντίθετα μειώνεται η δράση των NOACs συνεπώς αυξάνεται ο κίνδυνος ΘΡΟΜΒΩΣΕΩΣ, όταν χορηγούνται μαζί με φάρμακα που επιτείνουν τη δράση των ενζύμων CYP3A4 ή P-gp, όπως: phenobarbital, carbamazepine, rifampin, dexamethasone, phenytoin, το Σπαθόχορτο ή Βαλσαμόχορτο (St John’s wort) κλπ.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7417902/
ΕΝΑΛΛΑΓΗ ΜΕΤΑΞΥ ΤΩΝ ΑΝΤΙΠΗΚΤΙΚΩΝ
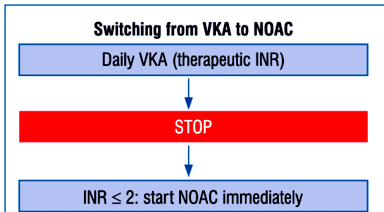
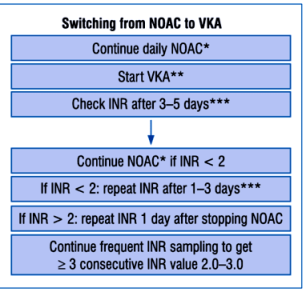
# Σε αλλαγή από Sintrom σε NOAC: Μετά τη διακοπή του Sintrom το NOAC αρχίζει να χορηγείται όταν το INR είναι <2.
Σε αλλαγή από NOAC σε Sintrom: Το Sintrom αρχίζει να χορηγείται μαζί με το NOAC και το τελευταίο σταματά μόλις το INR ανέβει στο 2.
ΠΩΣ ΕΛΕΓΧΕΤΑΙ Η ΔΡΑΣΤΙΚΟΤΗΤΑ ΤΩΝ NOACs
Ο έλεγχος της δραστικότητας των NOACs αυτή την στιγμή μπορεί να εκτιμηθεί ποιοτικά και όχι ποσοτικά μόνο για την Dabigatran και την Rivaroxaban.
Στην Dabigatran, ο χρόνος μερικής θρομβοπλαστίνης (aPTT – Hemoclot®) προσφέρει ποιοτική μόνο εκτίμηση της.
Έτσι 12 ώρες μετά την λήψη της, δεν πρέπει το aPTT να είναι διπλάσιο του ανώτερου φυσιολογικού ορίου, αλλιώς υπάρχει κίνδυνος αιμορραγίας.
Στην Rivaroxaban (και σε λιγότερο βαθμό για την Εdoxaban) μπορεί να χρησιμοποιηθεί για ημιποσοτική εκτίμηση της αντιπηκτικής της δράσης, ο χρόνος προθρομβίνης (PT), όχι όμως το INR.
ΠΟΤΕ ΣΤΑΜΑΤΑ ΤΟ NOAC και το SINTROM ΣΕ ΠΡΟΓΡΑΜΜΑΤΙΣΜΕΝΗ ΕΓΧΕΙΡΗΣΗ
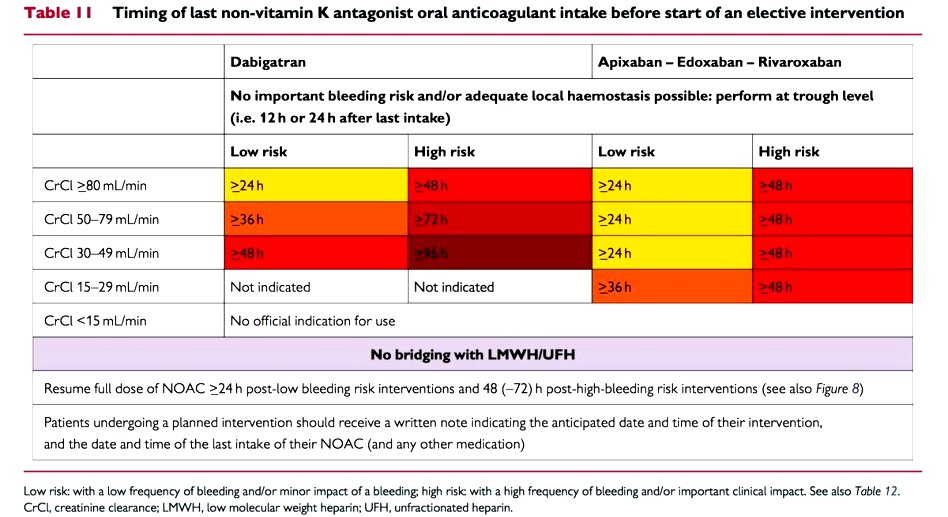
Η διακοπή του NOAC πριν από προγραμματισμένη εγχείρηση εξαρτάται από: Τον κίνδυνο της για αιμορραγία, τη νεφρική λειτουργία (CrCl ή eGFR) και το είδος του NOAC.
Ο κίνδυνος αιμορραγίας, ανάλογα με το είδος της εγχείρησης και ανά ειδικότητα φαίνεται σε πίνακα του ACC (Αμερικανικό Κολέγιο Καρδιολογίας).
http://jaccjacc.acc.org/Clinical_Document/PMAC_Online_Appendix.pdf
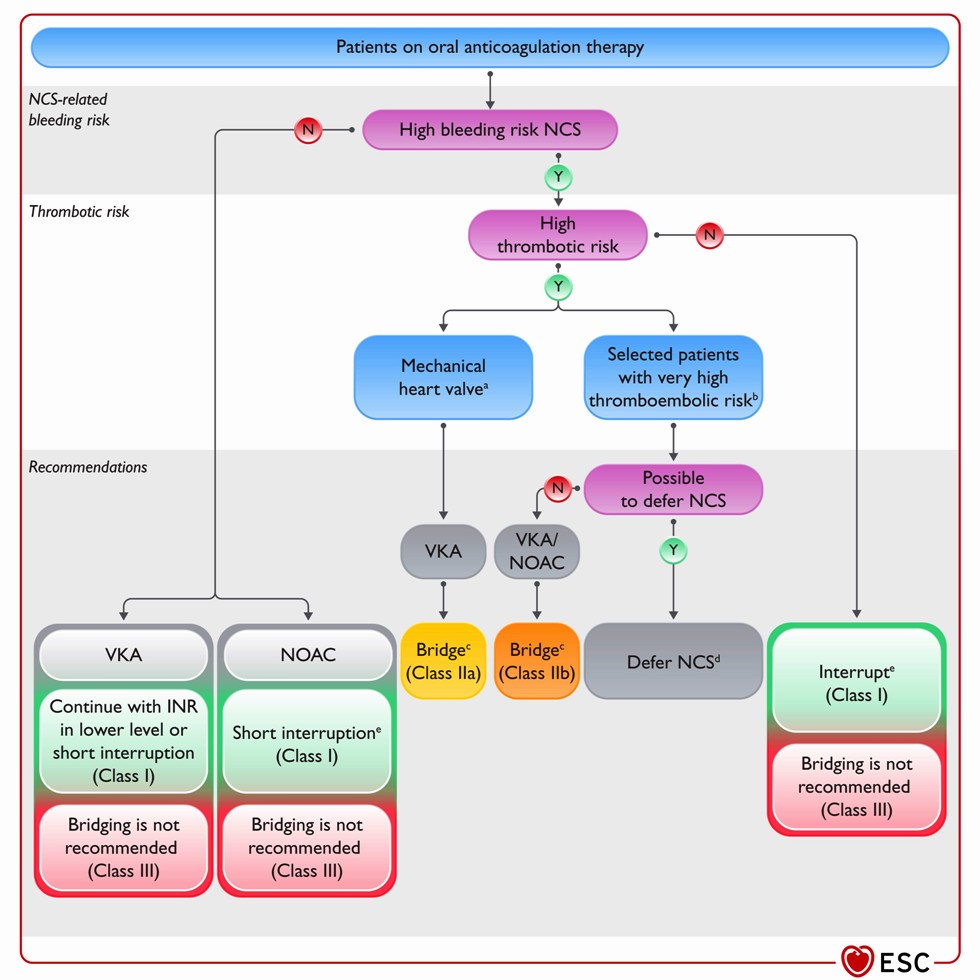
Μέχρι την εγχείρηση ΔΕΝ γίνεται γεφύρωση με ηπαρίνη χαμηλού μοριακού βάρους (εκτός από συγκεκριμένες περιπτώσεις).
Γεφύρωση γίνεται μόνο αν υπάρχει μηχανική βαλβίδα στη μιτροειδή ή παλαιότερη μηχανική βαλβίδα στην αορτή ή νεώτερη μηχανική βαλβίδα στην αορτή + αυξημένος θρομβοεμβολικός κίνδυνος (π.χ. κολπική μαρμαρυγή ή προηγούμενο θρομβοεμβολικό επεισόδιο ή σύνδρομο υπερπηκτικότητας ή βαρειά δυσλειτουργία της αριστερής κοιλίας).
Γεφύρωση θα γίνει επίσης, αν δεν μπορεί να αναβληθεί εγχείρηση και ο θρομβοεμβολικός κίνδυνος είναι πολύ αυξημένος (π.χ. πρόσφατο, < 3 μηνών, εγκεφαλικό επεισόδιο ή high risk of VTE recurrences (e.g. antithrombin 3 deficiency or protein C and/or S deficiency), left ventricular apex thrombus, atrial fibrillation with a very high stroke risk.
Οι τελευταίες οδηγίες (2022) της Ευρωπαϊκής Καρδιολογικής Εταιρίας για τη διακοπή των NOACS και του SINTROM.
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehac270/6675076
ΤΟ SINTROM
# Το Sintrom (η Warfarin κλπ.) είναι ανταγωνιστής της βιταμίνης Κ (Vitamin K Antagonist ή VKA),και μπλοκάρει την παραγωγή στο ήπαρ των παραγόντων της πήξεως II (Προθρομβίνη), VII, IX και X και επιπλέον των φυσικών αναστολέων της πήξεως, πρωτεΐνης C, πρωτεΐνης S και πρωτεΐνης Ζ (αυτοί δρουν μειώνοντας τη δράση των παραγόντων της πήξεως).
Έτσι η δράση του Sintrom αρχίζει μετά από 5 περίπου μέρες, όταν εξαφανιστούν από το αίμα οι παράγοντες που επηρεάζει.
Υπ’ όψιν ότι τις πρώτες μέρες που αρχίζει η χορήγηση του, δημιουργείται παραδόξως υπερπηκτικότητα του αίματος (αν δεν λαμβάνεται κάποιο αντιπηκτικό ταχείας δράσης, π.χ. Ενοξαπαρίνη), επειδή οι φυσικοί αναστολείς της πήξεως (ιδίως η πρωτεΐνη C) εξαφανίζονται γρήγορα από το αίμα, ενώ οι παράγοντες της πήξεως (ιδίως η Θρομβίνη) εξαφανίζονται αργότερα.
>> Σε ύπαρξη μηχανικής βαλβίδας στην καρδιά (π.χ. σε αντικατάσταση στενωμένης αορτικής βαλβίδας) και σε κολπική μαρμαρυγή που οφείλεται σε ρευματική μέτρια ή βαρειά στένωση της μιτροειδούς βαλβίδας χορηγείται ΜΟΝΟ το Sintrom. (Δες πιο κάτω)
>> Σε Αντιφωσφολιπιδικό σύνδρομο χορηγείται μόνο Sintrom.
>> Σε εν τω βάθει θρομβοφλεβίτιδα (DVT) ή/και Πνευμονική Εμβολή (PE) [Φλεβο-Θρομβο-Εμβολική νόσος ή VTE (Venous Thromboembolism)]:
*Αν ΔΕΝ υπάρχει καρκίνος αυτά προτιμούνται με την εξής σειρά: NOACs > Sintrom > LMWH.
*Αν υπάρχει ενεργός καρκίνος, τα αντιπηκτικά προτιμούνται με την εξής σειρά: LMWH > NOACs ή Sintrom.
Όταν χορηγείται το Sintrom πρέπει να ελέγχεται η πηκτικότητα του αίματος συνεχώς, ανά εβδομάδα αρχικά και ανά μήνα αργότερα.
Πέρα από τη ποσότητα του Sintrom, η πηκτικότητα επηρεάζεται και από πολλούς άλλους παράγοντες όπως η διατροφή (τρόφιμα με βιταμίνη Κ μειώνουν τη δράση του) και η λήψη άλλων φαρμάκων.
Η πηκτικότητα ελέγχεται μέσω της εξέτασης του αίματος που λέγεται χρόνος προθρομβίνης όπου η τιμή του INR πρέπει να διατηρείται μεταξύ 2-3 (καλύτερα 2-2.5) αν πρόκειται για κολπική μαρμαρυγή και μεταξύ 2.5 – 3 αν πρόκειται για τεχνητή μηχανική βαλβίδα.
ΠΟΣΟ INR ΠΡΕΠΕΙ ΝΑ ΕΧΕΙ ΟΠΟΙΟΣ ΕΧΕΙ ΜΗΧΑΝΙΚΗ ΒΑΛΒΙΔΑ ?
Το επιδιωκόμενο INR εξαρτάται από το είδος της βαλβίδας.
>> INR: 2.5, για νεότερες βαλβίδες στη θέση της αορτής (π.χ. Carbomedics, Medtronic Hall, ATS, Medtronic Open-Pivot, St Jude Medical, Sorin Bicarbon).
Το INR πρέπει να είναι κατά 0.5 επιπλέον από το ανωτέρω αν: Υπάρχει κολπική μαρμαρυγή, αν υπάρχει προηγούμενο θρομβοεμβολικό επεισόδιο, αν το κλάσμα εξωθήσεως είναι < 35% ή αν συνυπάρχει στένωση μιτροειδούς βαλβίδας οποιασδήποτε βαρύτητας.
>> INR: 3, για παλαιότερες βαλβίδες στην αορτή (π.χ. Lillehei-Kaster, Omniscience, Starr-Edwards (ball-cage), Bjork-Shiley) ή νεότερες στη θέση της Μιτροειδούς ή της Τριγλώχινας.
[Η νέα βαλβίδα On-X valve χρειάζεται INR στο 1.5-2.0 με ταυτόχρονη Ασπιρίνη 75 – 100 mg/ημέρα]
ΒΙΟΛΟΓΙΚΗ ΒΑΛΒΙΔΑ ΚΑΙ ΑΝΤΙΘΡΟΜΒΩΤΙΚΑ
Σε βιολογική βαλβίδα που έχει τοποθετηθεί με εγχείρηση: Sintrom για 3 (ως 6) μήνες στη θέση της Μιτροειδούς ή της Τριγλώχινος βαλβίδας και Sintrom ή Ασπιρίνη για την Αορτική βαλβίδα.
Ο στόχος του INR είναι 2.5 στη βιολογική βαλβίδα.
Σε βιολογική βαλβίδα που έχει τοποθετηθεί με καθετήρα: Ασπιρίνη μόνη της.
>> Αν χρειάζεται αντιπηκτική θεραπεία για άλλο λόγο (π.χ. κολπική μαρμαρυγή, πνευμονική εμβολή), συνεχίζει αυτή.
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehab395/6358470#303041804
Η ΑΝΑΣΤΡΟΦΗ ΤΗΣ ΑΝΤΙΠΗΚΤΙΚΗΣ ΔΡΑΣΗΣ ΣΕ ΕΚΤΑΚΤΗ ΚΑΤΑΣΤΑΣΗ
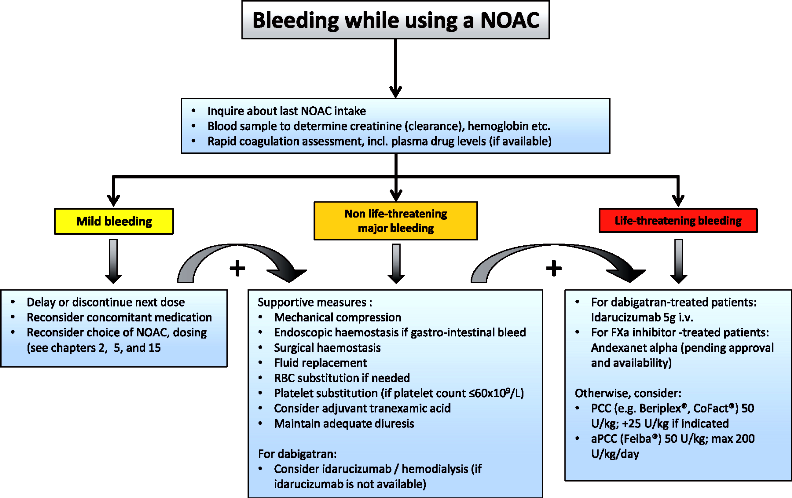
Και τι γίνεται αν τα αντιπηκτικά προκαλέσουν αιμορραγία ή συμβεί τραυματισμός ή χρειαστεί να γίνει κάποια επείγουσα εγχείρηση ?
Σε αυτές τις περιπτώσεις μπορεί να χρησιμοποιηθεί μηχανική συμπίεση, ενδοσκοπική ή χειρουργική αιμόσταση, χορήγηση υγρών κλπ. μέχρι να περάσει η δράση του αντιπηκτικού.
Αν το αντιπηκτικό ήταν το Dabigatran (Pradaxa) και υπάρχει το αντίδοτο του Idarucizumab, αυτό χρησιμοποιείται άμεσα λόγω της αποτελεσματικότητας του. (Δες πιο κάτω)
Αν όμως υπάρχει κίνδυνος για τη ζωή και δεν υπάρχει ειδικό αντίδοτο, χορηγούνται ορισμένοι παράγοντες πήξεως όπως είναι το PCC (Prothrombin Complex Concentrate) και προτιμάται το aPCC (activated Prothrombin Complex Concentrate) αν αυτό είναι διαθέσιμο.
Επίσης μπορεί να χορηγηθεί το αντι- ινοδωλυτικό Τρανεξαμικό οξύ (tranexamic acid) σε δόση 1 γραμμάριο ενδοφλεβίως (και επαναχορήγηση σε 6 ώρες αν χρειάζεται).
# Για το Sintrom ευτυχώς έχουμε εύκολη λύση, χρησιμοποιούμε σαν αντίδοτο τη βιταμίνη Κ και φρέσκο πλάσμα.
ΑΝΤΙΔΟΤΟ ΤΩΝ ΑΝΑΣΤΟΛΕΩΝ ΤΟΥ ΠΑΡΑΓΟΝΤΑ ΤΗΣ ΠΗΞΕΩΣ Xa
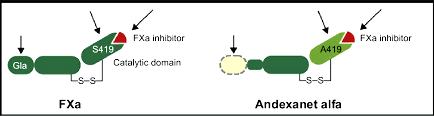
Το Andexanet Alfa (Andexxa) χρησιμοποιείται για την αντιμετώπιση σοβαρών αιμορραγιών που σχετίζονται:
1) Με τα νέα αντιπηκτικά NOACs που είναι άμεσοι αναστολείς του παράγοντα 10 (Xa) της πήξεως, Rivaroxaban (Xarelto), Apixaban (Eliquis), Edoxaban (Lixiana) και χορηγούνται κυρίως σε κολπική μαρμαρυγή και εν τω βάθει θρομβοφλεβίτιδα.
2) Με τους έμμεσους αναστολείς του παράγοντα Xa της πήξεως Enoxaparin (Clexane) και Fondaparinux (Arixtra).
Το Andexanet Alfa μοιάζει με τον ενεργοποιημένο παράγοντα Xa της πήξεως.
Έτσι χρησιμοποιείται σαν παραπλανητικό δόλωμα που ενώνεται με την ελεύθερη Rivaroxaban και την Apixaban ώστε αυτές να εξουδετερωθούν και να μην είναι διαθέσιμες για να ενωθούν με τον παράγοντα Xa της πήξεως, οπότε σταματούν να δρουν σαν αντιπηκτικά.
Σε 12 ώρες παρουσιάστηκε αιμόσταση στο 82% (85% στις γαστρεντερικές αιμορραγίες και 80% στις ενδοκρανιακές αιμορραγίες), όμως στις 30 μέρες το 10% παρουσίασε θρομβωτικό επεισόδιο (ισχαιμικό εγκεφαλικό, εν τω βάθει θρομβοφλεβίτιδα, έμφραγμα μυοκαρδίου και πνευμονική εμβολή).
Το Andexanet Alfa είναι πανάκριβο αλλά χρήσιμο κυρίως για πολυτραυματίες και για ανθρώπους με εγκεφαλική αιμορραγία που λαμβάνουν: Rivaroxaban (Xarelto), ή Apixaban (Eliquis), ή Edoxaban (Lixiana) ή Enoxaparin (Clexane) ή Fondaparinux (Arixtra).
ΑΝΤΙΔΟΤΟ ΤΟΥ ΑΝΑΣΤΟΛΕΑ ΤΟΥ ΠΑΡΑΓΟΝΤΑ ΤΗΣ ΠΗΞΕΩΣ ΙΙa (ΘΡΟΜΒΙΝΗΣ)
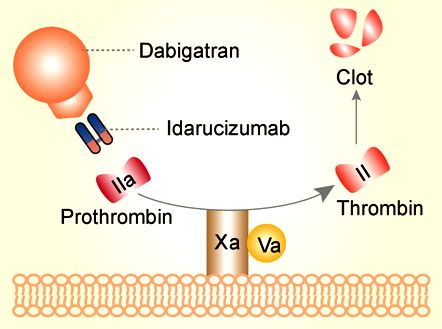
Το Dabigatran (Pradaxa) είναι αναστολέας της θρομβίνης (παράγοντας πήξεως ΙΙa).
Το αντίδοτο Idarucizumab (Praxbind της Boehringer) που είναι τμήμα μονοκλωνικού αντισώματος, ενώνεται με την Dabigatran (Pradaxa) και έτσι εξουδετερώνει την δράση της.
Το αντίδοτο Idarucizumab είναι πολύ αποτελεσματικό και χορηγείται σε δυο δόσεις (με μεσοδιάστημα 10-15 λεπτά) των 2.5 g ενδοφλέβια.
Γίνεται συνεχής εκτίμηση του αποτελέσματος και σε 24 ώρες αν χρειάζεται μπορεί να ξαναχορηγηθεί η Dabigatran (Pradaxa).
ΑΝΤΙΠΗΚΤΙΚΑ ΚΑΙ ΠΑΘΗΣΕΙΣ
Τα αντιπηκτικά φάρμακα χορηγούνται σε παθήσεις όπως: Η Κολπική μαρμαρυγή, τα Οξέα Στεφανιαία Σύνδρομα (έμφραγμα STEMI και N-STEMI), η θρομβοφλεβίτιδα, η πνευμονική εμβολή, οι Θρομβοφιλίες.
Επιπλέον τα αντιπηκτικά φάρμακα χρειάζονται σε ύπαρξη τεχνητής μηχανικής βαλβίδας στην καρδιά (π.χ. σε αντικατάσταση στενωμένης αορτικής βαλβίδας) κλπ.
ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ ΚΑΙ ΑΝΤΙΠΗΚΤΙΚΑ
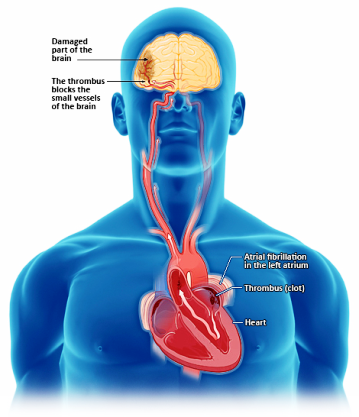
Το 1.5-2% του γενικού πληθυσμού παρουσιάζει κολπική μαρμαρυγή. Όσο αυξάνεται η ηλικία τόσο αυξάνεται και η συχνότητα της.
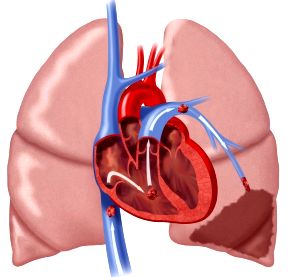
Λόγω του ότι δεν συσπώνται οι δύο κόλποι, εκτός των άλλων επιπλοκών, μπορεί να δημιουργηθεί θρόμβος στον αριστερό κόλπο. Ο θρόμβος αυτός μπορεί να μεταφερθεί μέσω των αρτηριών οπουδήποτε, να “σφηνώσει” σε μια μικρή αρτηρία και να διακόψει τη ροή του αίματος.
Συχνότερα ο θρόμβος μεταφέρεται στον εγκέφαλο, οπότε πενταπλασιάζεται η πιθανότητα εμβολικού αγγειακού εγκεφαλικού επεισοδίου. Για να μην συμβεί αυτό χορηγούμε αντιπηκτικά φάρμακα στους περισσότερους ανθρώπους με κολπική μαρμαρυγή.
Μακροχρόνια αντιπηκτική θεραπεία, άσχετα από την υποομάδα της Κολπικής Μαρμαρυγής, χορηγείται:
α) Αν έχει προηγηθεί αγγειακό ή παροδικό ισχαιμικό εγκεφαλικό επεισόδιο.
β) Αν στο εργαλείο score CHA2DS2-VASc ο Άντρας έχει βαθμό 1 ή περισσότερο και η Γυναίκα βαθμό 2 ή περισσότερο.
# Σε βαθμό εμβολικού κινδύνου 0, σύμφωνα με το πιο πάνω score, ΔΕΝ χορηγείται κανένα αντιπηκτικό φάρμακο ούτε και Αντιαιμοπεταλιακό.
Η αντιπηκτική θεραπεία θα γίνει είτε με το Sintrom είτε με τα νεότερα αντιπηκτικά (NOACs).
Σε κολπική μαρμαρυγή που δεν οφείλεται σε ρευματική στένωση (μέτρια ή βαρειά) μιτροειδούς βαλβίδας και επίσης δεν υπάρχει τεχνητή μηχανική βαλβίδα στην καρδιά προτιμούνται τα νέα αντιπηκτικά NOACs (ή DOACs). Αν όμως υπάρχουν αυτές οι δύο καταστάσεις χορηγείται το Sintrom.
ΧΑΜΗΛΗ ΔΟΣΗ RIVAROXABAN ΣΕ ΧΡΟΝΙΑ ΣΤΕΦΑΝΙΑΙΑ ΝΟΣΟ (ΧΩΡΙΣ ΝΑ ΥΠΑΡΧΕΙ ΚΟΛΠΙΚΗ ΜΑΡΜΑΡΥΓΗ)
Σε περιπτώσεις χρόνιας στεφανιαίας νόσου ή συμπτωματικής αποφρακτικής αρτηριοπάθειας των κάτω άκρων (χωρίς να υπάρχει κολπική μαρμαρυγή), που έχουν ψηλότερο ισχαιμικό κίνδυνο, χορηγείται Ριβαροξαμπάνη σε μικρή δόση (2.5 mg x 2) μαζί με Ασπιρίνη.
Έτσι 12 μήνες μετά από έμφραγμα STEMI και N-STEMI (χρόνια στεφανιαία νόσος) αν ο κίνδυνος αιμορραγίας είναι μικρός και ταυτόχρονα ο κίνδυνος ισχαιμίας είναι μεγάλος, μετά τους 12 μήνες καλό είναι να χορηγηθεί* (οδηγία ΙΙα) Ασπιρίνη και Ριβαροξαμπάνη σε μικρή δόση (2.5 mg x 2).
(*Αν δεν υπάρχει εγκεφαλικό επεισόδιο στο παρελθόν, ή πρόσφατη αιμορραγία από το γαστρεντερικό, ή αναιμία με πιθανή αιτία αιμορραγία από το γαστρεντερικό, ή αιμορραγική διάθεση, ή πολύ μεγάλη ηλικία, ή ηπατική ανεπάρκεια, ή νεφρική ανεπάρκεια με eGFR <15 mL/min)
[Η προσθήκη μικρής δόσης ενός από τα νέα αντιπηκτικά, της Rivaroxaban (Xarelto 2.5 mg επί 2/ημέρα) επιπλέον της Ασπιρίνης, σε ανθρώπους με σταθερή στεφανιαία νόσο (ή με περιφερική αποφρακτική αρτηριοπάθεια- PAD), μειώνει τα εμφράγματα, τα εγκεφαλικά και τους θανάτους από αυτά κατά 24% (σχετική μείωση). Η σύγκριση έγινε με άλλη ομάδα όπου χορηγείτο Ασπιρίνη μόνη της.
Οι οδηγίες άλλαξαν λόγω της Μελέτης COMPASS (2017):
Η απόλυτη μείωση των ολικών θανάτων ήταν 0.35% ανά έτος, δυστυχώς όμως αυξήθηκαν οι μεγάλες αιμορραγίες (στομάχι- έντερο) κατά 0.6%, σε απόλυτη τιμή, ανά έτος. (Οι ενδοκρανιακές και οι θανατηφόρες αιμορραγίες ήταν ίδιες στις δύο ομάδες).
Η απόλυτη μείωση των καρδιαγγειακών θανάτων ήταν 0.25% ανά έτος και η απόλυτη μείωση των Ισχαιμικών Εγκεφαλικών ήταν 0.35% ανά έτος (Ίσως λόγω κρυφής κολπικής μαρμαρυγής).]
ΠΝΕΥΜΟΝΙΚΗ ΕΜΒΟΛΗ ΚΑΙ ΑΝΤΙΠΗΚΤΙΚΑ
Τα αντιπηκτικά χορηγούνται σαν άμεση θεραπεία τόσο στην οξεία φάση της πνευμονικής εμβολής όσο και μακροχρόνια μετά την οξεία φάση.
# Σε εν τω βάθει θρομβοφλεβίτιδα (DVT) ή/και Πνευμονική Εμβολή (Φλεβο-Θρομβο-Εμβολική νόσος ή VTE ), μετά την οξεία φάση:
*Αν ΔΕΝ υπάρχει καρκίνος αυτά προτιμούνται με την εξής σειρά: NOACs > Sintrom > LMWH.
*Αν υπάρχει ενεργός καρκίνος, τα αντιπηκτικά προτιμούνται με την εξής σειρά: LMWH > NOACs ή Sintrom.
# Σε Αντιφωσφολιπιδικό σύνδρομο χορηγείται μόνο Sintrom.
Λεπτομέρειες υπάρχουν στο αντίστοιχο άρθρο: Η θεραπεία της πνευμονικής εμβολής.
ΕΜΦΡΑΓΜΑ STEMI ΚΑΙ N-STEMI ΚΑΙ ΑΝΤΙΠΗΚΤΙΚΑ
Λεπτομέρειες γι’ αυτά υπάρχουν στα αντίστοιχα άρθρα: Το έμφραγμα STEMI και το N-STEMI
ΘΡΟΜΒΟΦΙΛΙΕΣ ΚΑΙ ΑΝΤΙΠΗΚΤΙΚΑ
Στις Θρομβοφιλίες (σύνδρομα υπερπηκτικότητας του αίματος) χορηγούνται Ηπαρίνες χαμηλού μοριακού βάρους (LMWH) ή Sintrom.
Σε θρομβοφιλίες χαμηλού θρομβωτικού κινδύνου, όπως η μεμονωμένη ετερόζυγος (μεταλλαγμένο γονίδιο μόνο από τον ένα γονιό) γονίδιο V Leiden και η μεμονωμένη ετερόζυγος μετάλλαξη G20210A της προθρομβίνης, μάλλον μπορούν να χορηγηθούν και τα NOACs.
Τελευταίως δοκιμάζονται τα NOACs και στις θρομβοφιλίες ψηλού θρομβωτικού κινδύνου.
# Σε Αντιφωσφολιπιδικό σύνδρομο χορηγείται μόνο Sintrom.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΛΙΟΓΡΑΦΙΑ
https://academic.oup.com/eurheartj/article/39/16/1330/4942493#132177854
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehaa612/5899003#207821510
https://academic.oup.com/eurheartj/article/39/9/763/4095038#117576911
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC6613626/
https://www.thrombosisresearch.com/article/S0049-3848(19)30494-3/fulltext
https://academic.oup.com/eurheartj/article/41/4/543/5556136#205693200
https://www.acc.org/latest-in-cardiology/clinical-trials/2020/08/29/12/38/popular-cabg
https://www.ahajournals.org/doi/10.1161/CIRCULATIONAHA.120.050749
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehaa575/5898842#207818666
https://academic.oup.com/eurheartj/article/39/2/119/4095042#107689933
https://academic.oup.com/eurheartj/article/40/2/87/5079120
https://academic.oup.com/eurheartj/article/41/3/407/5556137
https://academic.oup.com/eurheartj/article/39/9/763/409503
https://academic.oup.com/eurheartj/article/39/3/213/4095043
https://academic.oup.com/eurheartj/article/39/3/213/4095043#108531397