Η ΚΟΙΛΙΑΚΗ ΤΑΧΥΚΑΡΔΙΑ, Η ΚΟΙΛΙΑΚΗ ΜΑΡΜΑΡΥΓΗ ΚΑΙ Ο ΑΙΦΝΙΔΙΟΣ ΘΑΝΑΤΟΣ
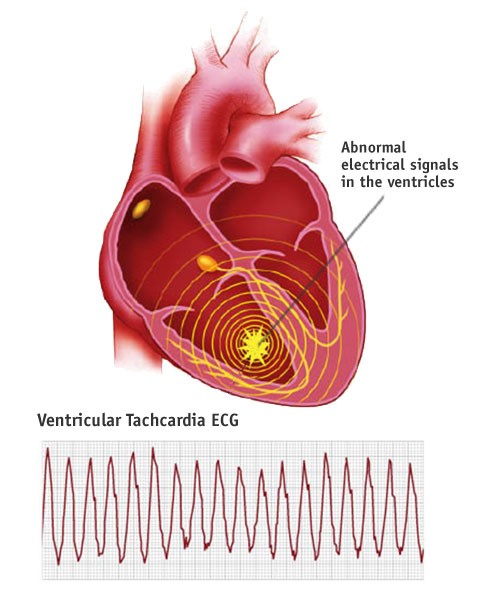
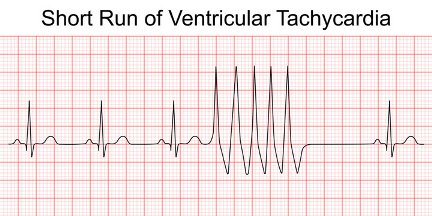
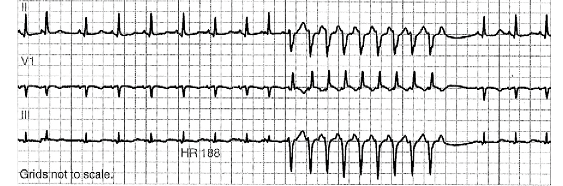
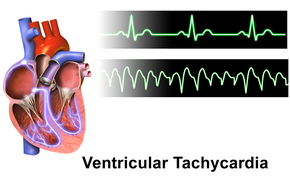
Κοιλιακή ταχυκαρδία (Ventricular Tachycardia ή VT) λέγεται η ταχυκαρδία με περισσότερους από 100 παλμούς ανά λεπτό (συνήθως 120 ως 250/ λεπτό) που ξεκινά από κάποια από τις δυο κοιλίες της καρδιάς και έχει περισσότερες από 3 συνεχόμενες συστολές. (Μοιάζουν με συνεχόμενες έκτακτες κοιλιακές συστολές με συχνότητα > 100/ λεπτό)
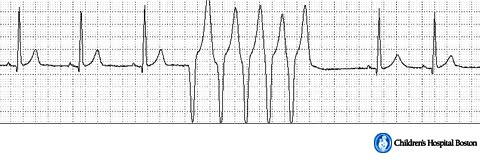
Στην πιο πάνω καταγραφή Holter φαίνεται κοιλιακή ταχυκαρδία με 5 διαδοχικές κοιλιακές συστολές σε συχνότητα 165 /λεπτό.
Η Κοιλιακή ταχυκαρδία, η κοιλιακή μαρμαρυγή και μια ειδική κοιλιακή ταχυαρρυθμία που λέγεται Torsades de pointes, ονομάζονται κοιλιακές ταχυαρρυθμίες. (Δες πιο κάτω)
Η γρήγορη Κοιλιακή ταχυκαρδία που επιμένει και δεν αντιμετωπίζεται άμεσα, εξελίσσεται σε κοιλιακή μαρμαρυγή και αιφνίδιο καρδιακό θάνατο. Αν όμως αυτή σταματήσει έγκαιρα μόνη της, προκαλείται συγκοπτικό επεισόδιο ή μόνο ζάλη εξάντληση κλπ. (Δες πιο κάτω)
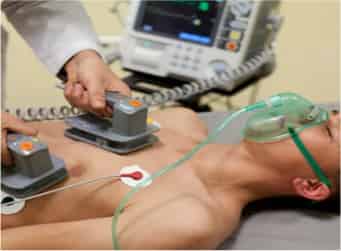
Τόσο στην Κοιλιακή ταχυκαρδία όσο και στην κοιλιακή μαρμαρυγή πρέπει γίνει άμεσα (εντός 2 λεπτών) ηλεκτρική απινίδωση και καρδιοαναπνευστική ανάνηψη, αλλιώς καταργείται η σύσπαση της καρδιάς και έρχεται ο θάνατος.
Η Κοιλιακή ταχυκαρδία είναι επικίνδυνη ιδίως αν διαρκεί πάνω από 30 δευτερόλεπτα οπότε ονομάζεται ΕΠΙΜΕΝΟΥΣΑ κοιλιακή ταχυκαρδία (SVT).
Όταν υπάρχουν 3 ή περισσότερες συνεχόμενες κοιλιακές συστολές (με ρυθμό πάνω από 100-120/ανά λεπτό) που διαρκούν λιγότερο από 30 δευτερόλεπτα και σταματούν μόνες τους, ονομάζεται ΜΗ επιμένουσα κοιλιακή ταχυκαρδία (NonSVT ή NSVT). (Δες πιο κάτω)
Υπ’ όψιν ότι οι έκτακτες κοιλιακές συστολές, όπως και η μη επιμένουσα κοιλιακή ταχυκαρδία είναι συχνές τόσο σε όσους έχουν καρδιοπάθεια όσο και στους μη καρδιοπαθείς.
ΟΙ ΑΙΤΙΕΣ ΤΗΣ ΚΟΙΛΙΑΚΗΣ ΤΑΧΥΚΑΡΔΙΑΣ
Η κοιλιακή ταχυκαρδία μπορεί να εμφανιστεί σε κατασκευαστική ανωμαλία ή και χωρίς κατασκευαστική βλάβη που να αναγνωρίζει προς το παρόν η ιατρική (ιδιοπαθής).
Η κατασκευαστική ανωμαλία (μακροσκοπική ή μικροσκοπική – μοριακή) μπορεί να οφείλεται σε ισχαιμία (οξύ έμφραγμα ή ισχαιμική μυοκαρδιοπάθεια) ή και σε ΜΗ ισχαιμική μυοκαρδιοπάθεια (NICM).
Περισσότεροι από τους μισούς με καρδιακή ανακοπή από κοιλιακή μαρμαρυγή που συνέβηκε εκτός του νοσοκομείου, παρουσιάζουν οξύ έμφραγμα ή/και σημαντική στεφανιαία νόσο.
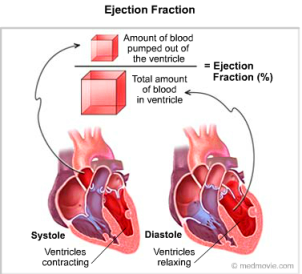
Μια σημαντική αιτία κοιλιακής ταχυκαρδίας είναι η καρδιακή ανεπάρκεια με κλάσμα εξωθήσεως κάτω από 35%.
[Κλάσμα εξωθήσεως ή Ejection Fraction (EF) ονομάζεται το πόσο ποσοστό από το αίμα που μπήκε στην αριστερή κοιλία (κατά τη διαστολή της), εκτοξεύθηκε στην αορτή (κατά τη συστολή της). Αυτό φυσιολογικά πρέπει να είναι μεγαλύτερο από 50%.]
Η ΜΗ ισχαιμικής αιτιολογίας κοιλιακή ταχυκαρδία μπορεί να συμβεί από γονιδιακή νόσο, από φλεγμονή πχ. από μυοκαρδίτιδα, από βαλβιδοπάθεια (π.χ. στένωση αορτικής βαλβίδας), από συγγενή καρδιοπάθεια (π.χ. από συγγενή ανωμαλία των στεφανιαίων αρτηριών, τετραλογία Fallot), από καρδιακή ανεπάρκεια άσχετη με ισχαιμία, από ηλεκτρολυτικές διαταραχές (π.χ. υποκαλιαιμία, υπομαγνησιαιμία), από κατάχρηση ουσιών ή από φάρμακα (Δες πιο κάτω) κλπ.
Η γονιδιακή νόσος μπορεί να προκαλεί Διαυλοπάθεια (π.χ. εκ γενετής σύνδρομο μακρού QT), ή Μυοκαρδιοπάθεια (π.χ. Αρρυθμιογόνο Μυοκαρδιοπάθεια, Υπερτροφική Μυοκαρδιοπάθεια, Διατατική μυοκαρδιοπάθεια, Περιοριστική Μυοκαρδιοπάθεια), ή νευρομυϊκές παθήσεις ( π.χ. Μυϊκή Δυστροφία Duchenne) κλπ. (Δες στο τέλος)
Όταν η ιατρική δεν γνωρίζει ακόμη την αιτία της, αυτή ονομάζεται ιδιοπαθής (π.χ. ιδιοπαθής κοιλιακή ταχυκαρδία από το χώρο εξόδου της δεξιάς κοιλίας στο 75% των περιπτώσεων ή της αριστερής κοιλίας στο 25% των περιπτώσεων) κλπ.
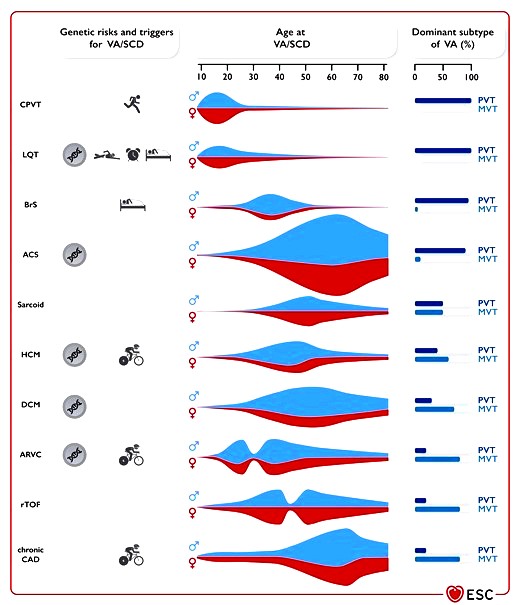
[Genetic risk for VA/SCD, typical triggers for VA/SCD, age at presentation with VA/SCD, sex predominance, and typical VA (PVT/VF vs. MVT) in different diseases associated with VA/SCD. ACS, acute coronary syndrome; ARVC, arrhythmogenic right ventricular cardiomyopathy; BrS, Brugada syndrome; CAD, coronary artery disease; CPVT, catecholaminergic polymorphic ventricular tachycardia; DCM, dilated cardiomyopathy; HCM, hypertrophic cardiomyopathy; LQT, long QT syndrome; MVT, monomorphic ventricular tachycardia; PVT, polymorphic ventricular tachycardia; rTOF, repaired tetralogy of Fallot; SCD, sudden cardiac death; VA, ventricular arrhythmia; VF, ventricular fibrillation]
ΤΑ ΕΙΔΗ ΤΗΣ ΚΟΙΛΙΑΚΗΣ ΤΑΧΥΚΑΡΔΙΑΣ – ΤΑΧΥΑΡΡΥΘΜΙΑΣ
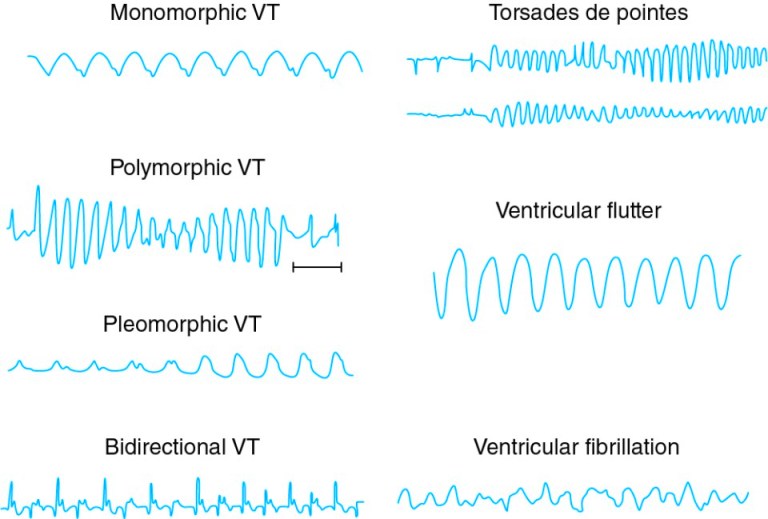
Η κοιλιακή ταχυκαρδία ανάλογα με τη μορφή της στο ΗΚΓμα, μπορεί να διαχωριστεί σε μονόμορφη (το QRS στο ΗΚΓφημα είναι ίδιας μορφολογίας) ή πολύμορφη (pleomorphic. Τα QRS είναι διαφορετικής μορφολογίας) ή bidirectional (από δυο διευθύνσεις, με εναλλάξ μεταβολή του άξονα του QRS).
[Η bidirectional μπορεί να παρατηρηθεί σε τοξικότητα από Δακτυλίτιδα (Digoxin) ή σε κατεχολαμινεργική πολύμορφη κοιλιακή ταχυκαρδία]
Ένα είδος πολύμορφης κοιλιακής ταχυκαρδίας που συμβαίνει σε ύπαρξη μακρού QT στο ΗΚΓμα, ονομάζεται Torsades de pointes (TdP).
(Αυτή συνήθως σταματά μόνη της, αλλά μερικές φορές μπορεί εξελιχθεί σε κοιλιακή μαρμαρυγή και αιφνίδιο καρδιακό θάνατο)
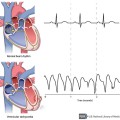
Ο Κοιλιακός Πτερυγισμός (Ventricular flutter) είναι μια ρυθμική μονόμορφη κοιλιακή ταχυκαρδία με 300 περίπου παλμούς/λεπτό.
Η Κοιλιακή μαρμαρυγή (Ventricular fibrillation) παρουσιάζει μεγάλη μεταβλητότητα στο ΗΚΓφημα με πολλές εστίες (> 300) στις κοιλίες να παράγουν ταυτόχρονα ηλεκτρισμό, με αποτέλεσμα να μην συγχρονίζεται η σύσπαση των μυϊκών κυττάρων των κοιλιών και έτσι σταματά να εκτοξεύει αίμα η καρδιά, οπότε επέρχεται ο θάνατος.
[Αιφνίδια καρδιακή ανακοπή (SCA) σημαίνει ξαφνική διακοπή της καρδιακής λειτουργίας. Αυτή δημιουργείται από κοιλιακή μαρμαρυγή, γρήγορη κοιλιακή ταχυκαρδία, έντονη βραδυαρρυθμία ή ασυστολία.
Αιφνίδιος καρδιακός θάνατος (SCD) είναι o μη αναμενόμενος που συμβαίνει στα πρώτα 60 λεπτά από την έναρξη συμπτωμάτων.
Καταιγίδα κοιλιακών ταχυκαρδιών, ονομάζονται τα περισσότερα από 2 επαναλαμβανόμενα επεισόδια επιμένουσας κοιλιακής ταχυκαρδίας/μαρμαρυγής στο 24ωρο.]
Η ΣΥΧΝΟΤΗΤΑ ΣΤΟΝ ΠΛΗΘΥΣΜΟ
Αιφνίδιος καρδιακός θάνατος συμβαίνει περίπου σε 1 ανά 1.300 ανθρώπους κάθε χρόνο στους μεγαλύτερους των 35 ετών και ιδίως στους άντρες. Αυτός οφείλεται κυρίως σε στεφανιαία νόσο (ισχαιμία, έμφραγμα), αλλά και σε άλλες παθήσεις όπως βαλβιδοπάθειες (π.χ. στένωση αορτικής βαλβίδας), καρδιακή ανεπάρκεια, ηλεκτρολυτικές διαταραχές κλπ.
Στους νέους κάτω των 35 ετών, αιφνίδιος καρδιακός θάνατος συμβαίνει περίπου σε 1/50.000 ανά έτος ιδίως σε άθληση και προκαλείται κυρίως από διαυλοπάθεια, μυοκαρδιοπάθεια (υπερτροφική, διατατική, αρρυθμιογόνο κλπ.), μυοκαρδίτιδα, συγγενή καρδιοπάθεια, κατάχρηση ουσιών (π.χ. μεθαμφεταμίνη, κοκαΐνη) κλπ.
ΟΙ ΜΗΧΑΝΙΣΜΟΙ ΔΗΜΙΟΥΡΓΙΑΣ ΚΟΙΛΙΑΚΩΝ ΑΡΡΥΘΜΙΩΝ
Η κοιλιακή ταχυκαρδία ξεκινά και μπορεί να δημιουργηθεί και με τους 3 μηχανισμούς δημιουργίας αρρυθμιών.
Οι κοιλιακές αρρυθμίες δημιουργούνται είτε όταν αρχίζει να βηματοδοτεί ένα σημείο σε μια από τις δυο κοιλίες της καρδιάς (κάτω από το δεμάτιο του His), λόγω αυξημένου αυτοματισμού ή από πρώιμες και καθυστερημένες ξανα-εκπολώσεις, είτε από μηχανισμό επανεισόδου (RE–ENTRY).
Ο μηχανισμός επανεισόδου είναι ο συχνότερος σε κατασκευαστική ανωμαλία, ενώ οι ξανα-εκπολώσεις είναι ο κύριος μηχανισμός σε “φυσιολογική” καρδιά.
ΣΥΜΠΤΩΜΑΤΑ
Η Κοιλιακή ταχυκαρδία προκαλεί αίσθημα επίμονων παλμών, δύσπνοια με ταχύπνοια, πόνο στο στήθος, ζάλη και μειωμένη αντίληψη, εξάντληση, υπόταση, ωχρότητα, εφίδρωση, κλπ.
Η γρήγορη Κοιλιακή ταχυκαρδία μπορεί να προκαλέσει συγκοπτικό επεισόδιο (αν σταματήσει μόνη της) αλλιώς αν επιμένει και δεν αντιμετωπιστεί άμεσα, προκαλεί κοιλιακή μαρμαρυγή και αιφνίδιο καρδιακό θάνατο.
Η μονόμορφη κοιλιακή ταχυκαρδία μειώνει λιγότερο την εκτοξευόμενη ποσότητα αίματος (όγκος παλμού), συγκριτικά με τις άλλες, αλλά και σ’ αυτήν αν η ταχυκαρδία είναι > 170-180 παλμούς/λεπτό, εκτοξεύεται ελάχιστο αίμα από την καρδιά.
https://www.ahajournals.org/doi/full/10.1161/CIRCULATIONAHA.120.051941
Η επιμένουσα κοιλιακή ταχυκαρδία (SVT) και η μακράς διάρκειας (αλλά < 30 sec) μη επιμένουσα κοιλιακή ταχυκαρδία (NSVT) παρουσιάζονται συχνότερα στους αθλητές από τους μη αθλητές, ενώ οι έκτακτες κοιλιακές συστολές παρουσιάζονται συχνότερα στους μη αθλητές.
Υπ’ όψιν ότι η ένταση των συμπτωμάτων συνήθως είναι άσχετη τόσο με τον κίνδυνο αιφνιδίου θανάτου, όσο και με την έκταση της κατασκευαστικής βλάβης της καρδιάς.
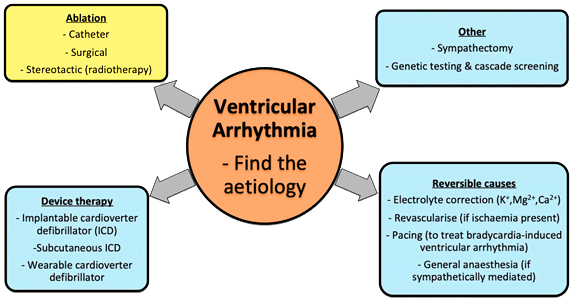
Ο ΕΛΕΓΧΟΣ ΤΗΣ ΑΙΤΙΑΣ ΤΗΣ ΚΟΙΛΙΑΚΗΣ ΤΑΧΥΚΑΡΔΙΑΣ
Αν συμβεί κοιλιακή ταχυκαρδία πρέπει να βρεθεί αν υπάρχει βλάβη στην καρδιά που να την προκάλεσε και ποια είναι αυτή.
>> Έτσι λαμβάνεται ιστορικό (ατομικό και οικογενειακό), διενεργείται ΗΚΓμα, Υπερηχοκαρδιογράφημα, δοκιμασία κοπώσεως και τοποθέτηση Holter ρυθμού (αν τα συμπτώματα είναι σποραδικά αραιά θα τοποθετηθεί εμφυτεύσιμο Holter, ILR).
>> Επίσης διενεργείται αναίμακτη στεφανιογραφία για πιθανή ανεύρεση αποφρακτικής ισχαιμικής στένωσης ή ανώμαλης έκφυσης στεφανιαίας αρτηρίας.
>> Η διενέργεια καρδιακής μαγνητικής τομογραφίας (cMRI) με έλεγχο ανεύρεσης καθυστερημένης ενίσχυσης του σήματος μετά από χορήγηση Γαδολινίου (Late Gadolinium Enhancement ή LGE), είναι χρήσιμη, ιδίως για έλεγχο ουλής στο μυοκάρδιο, αρρυθμιογόνου μυοκαρδιοπάθειας, υπερτροφικής μυοκαρδιοπάθειας κλπ.
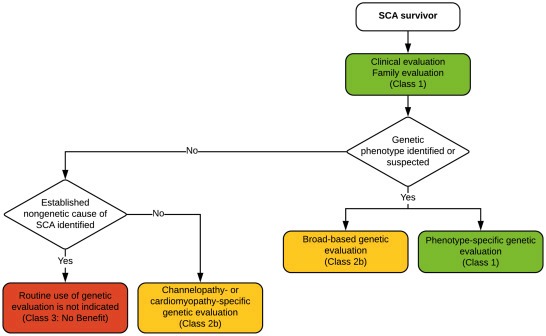
>> Επιπλέον θα διενεργηθεί γονιδιακός έλεγχος ιδίως σε νέους <40 όπου δεν υπάρχει εμφανής καρδιακή βλάβη με ανεξήγητο συγκοπτικό επεισόδιο και με οικογενειακό ιστορικό βεβαιωμένης νόσου που μπορεί να προκαλέσει αιφνίδιο θάνατο (π.χ. αρρυθμιογόνος μυοκαρδιοπάθεια) ή αν υπάρχει ανεξήγητος αιφνίδιος θάνατος σε 1ου βαθμού συγγενή, σε ηλικία κάτω των 35 -40 ετών.
[Οι οικογενείς κληρονομικές παθήσεις που προκαλούν Αιφνίδιο Θάνατο από Κοιλιακή Ταχυκαρδία – Μαρμαρυγή είναι κυρίως οι Μυοκαρδιοπάθειες και οι Διαυλοπάθειες (Παθήσεις των διόδων μεταφοράς – διακίνησης Ιόντων – Ηλεκτρολυτών).]
https://www.heartrhythmjournal.com/article/S1547-5271(20)30953-X/fulltext
>> Ηλεκτροφυσιολογική μελέτη (ΕΡS) με ηλεκτρική διέγερση, πιθανώς θα χρειαστεί σε όσους το κλάσμα εξωθήσεως είναι 35% ως 40% και είχαν μη εξηγήσιμη συγκοπή, για να φανεί αν προκαλείται κοιλιακή ταχυκαρδία.
Αυτή συνήθως διενεργείται για εύρεση της εστίας της κοιλιακής ταχυαρρυθμίας ώστε να ακολουθήσει κατάλυση της.
Επιπλέον θα χρειαστεί ΕΡS στο σύνδρομο Brugada (BrS) όπως και σε όσους πιθανολογείται ύπαρξη παραπληρωματικού δεματίου.
Δεν διενεργείται ΕΡS σε όσους υπάρχουν τα κριτήρια για τοποθέτηση ICD (δες πιο κάτω) και στις διαυλοπάθειες (εκτός του συνδρόμου Brugada).
Η ΘΕΡΑΠΕΙΑ ΤΗΣ ΕΠΙΜΕΝΟΥΣΑΣ ΚΟΙΛΙΑΚΗΣ ΤΑΧΥΚΑΡΔΙΑΣ
Τόσο στην Κοιλιακή ταχυκαρδία όσο και στην κοιλιακή μαρμαρυγή πρέπει γίνει άμεσα (εντός 2 λεπτών) ηλεκτρική απινίδωση και καρδιοαναπνευστική ανάνηψη αλλιώς καταργείται η σύσπαση της καρδιάς και έρχεται ο θάνατος.
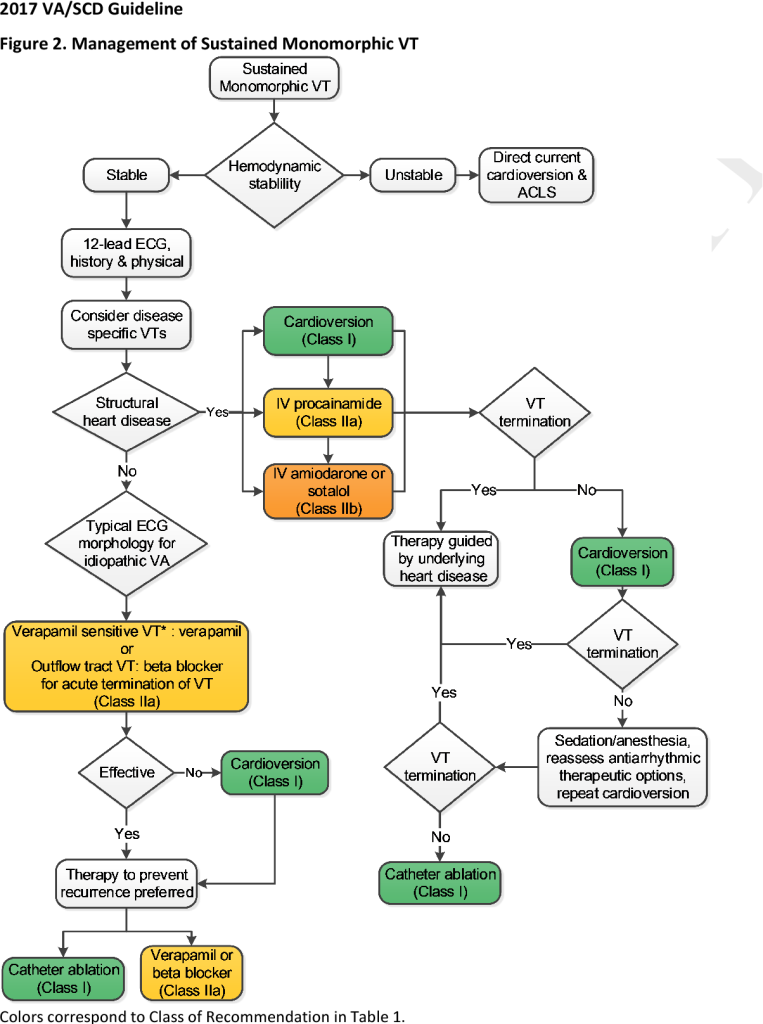
Η ΘΕΡΑΠΕΙΑ ΤΗΣ ΜΟΝΟΜΟΡΦΗΣ ΕΠΙΜΕΝΟΥΣΑΣ ΚΟΙΛΙΑΚΗΣ ΤΑΧΥΚΑΡΔΙΑΣ
Η ΑΜΕΣΗ θεραπεία της μονόμορφης επιμένουσας κοιλιακής ταχυκαρδίας.
α) Αν υπάρχει αιμοδυναμική Αστάθεια, γίνεται συγχρονισμένη ηλεκτρική απινίδωση.
β1) Αν δεν υπάρχει αιμοδυναμική αστάθεια και υπάρχει κατασκευαστική καρδιακή πάθηση γίνεται συγχρονισμένη ηλεκτρική απινίδωση και αν αυτή δεν είναι αποτελεσματική, χορηγείται iv Procainamide. Αν και αυτή δεν είναι αποτελεσματική, χορηγείται iv Αmiodarone [ή Sotalol (οδηγία ΙΙβ)].
β2) Αν δεν υπάρχει αιμοδυναμική αστάθεια και δεν υπάρχει κατασκευαστική καρδιακή πάθηση αλλά υπάρχει τυπικό ΗΚΓφημα ιδιοπαθούς κοιλιακής ταχυκαρδίας, χορηγείται ανάλογα με το είδος της, είτε β-αναστολέας είτε Verapamil.
(Η Verapamil απαγορεύεται σε άγνωστης αιτιολογίας- προέλευσης ταχυκαρδία με ευρέα QRS).
γ) Στις πιο πάνω περιπτώσεις αν τα φάρμακα δεν αποδώσουν, γίνεται συγχρονισμένη ηλεκτρική απινίδωση.
ΓΙΑ ΝΑ ΜΗΝ ΔΗΜΙΟΥΡΓΗΘΕΙ ή ΕΠΑΝΑΛΗΦΘΕΙ ΚΟΙΛΙΑΚΗ ΤΑΧΥΚΑΡΔΙΑ
Για να μη συμβεί ή επαναληφθεί κοιλιακή ταχυκαρδία θεραπεύεται η υποκείμενη καρδιακή νόσος (ή βελτιστοποιείται η θεραπεία της π.χ. σε καρδιακή ανεπάρκεια, στεφανιαία νόσο κλπ.), διορθώνονται οι ηλεκτρολυτικές διαταραχές, ελαχιστοποιείται η λήψη καφεΐνης και συμπαθομιμητικών φαρμάκων, διορθώνεται η άπνοια ύπνου και χορηγείται β-αναστολέας (πιθανώς και άλλο αντιαρρυθμικό φάρμακο) και ίσως διενεργηθεί Ablation. (Δες πιο κάτω)
[Αν αυτά δεν επαρκούν, ίσως ωφελήσει η συμπαθεκτομή (κατάργηση της συμπαθητικής νεύρωσης της καρδιάς) κυρίως στο σύνδρομο του μακρού QΤ (LQTS) και στην Κατεχολαμινεργική Πολύμορφη Κοιλιακή Ταχυκαρδία (CPVT).]
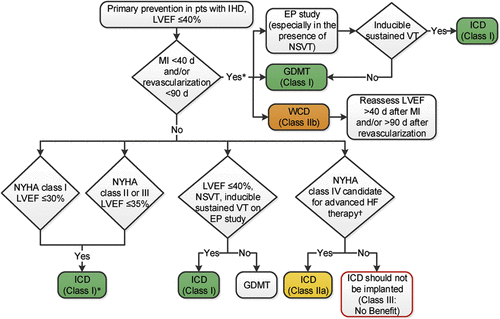
Στο ανωτέρω σχεδιάγραμμα φαίνεται η πρωτογενής πρόληψη κοιλιακών ταχυαρρυθμιών και αιφνιδίου θανάτου σε Ισχαιμική Καρδιακή Νόσο. (WCD = wearable cardioverter-defibrillator)
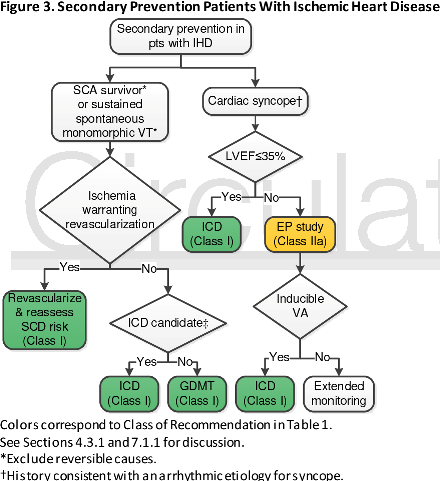
Στο ανωτέρω σχεδιάγραμμα φαίνεται η δευτερογενής πρόληψη κοιλιακών ταχυαρρυθμιών και αιφνιδίου θανάτου σε Ισχαιμική Καρδιακή Νόσο.
Η ΘΕΡΑΠΕΙΑ MΕΤΑ
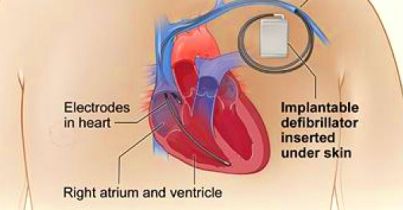
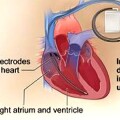
Για την άμεση ΔΙΑΚΟΠΗ της κοιλιακής ταχυκαρδίας – ταχυαρρυθμίας αν ξανασυμβεί μετά, χρειάζεται να έχει τοποθετηθεί εμφυτεύσιμος αυτόματος απινιδωτής (Implantable Cardioverter Defibrillator ή ICD).
Ο ICD δεν προλαβαίνει τη δημιουργία κοιλιακής ταχυκαρδίας – ταχυαρρυθμίας, αλλά επεμβαίνει για τη διακοπή της αν αυτή συμβεί. Δες το άρθρο ο Εμφυτεύσιμος αυτόματος απινιδωτής.
ΤΑ ΦΑΡΜΑΚΑ
Γενικά τα μόνα από τα αντιαρρυθμικά φάρμακα που βρέθηκε ότι παρατείνουν τη ζωή για πρόληψη (πρωτογενή και δευτερογενή) αιφνίδιου καρδιακού θανάτου είναι οι β-αναστολείς π.χ. Βισοπρολόλη, Καρβεντιλόλη, Μετοπρολόλη κλπ.
Άλλα αντιαρρυθμικά φάρμακα που μπορεί να χρησιμοποιηθούν είναι η Αμιοδαρόνη – Angoron (για πρόληψη σε όσους έχουν καρδιακή ανεπάρκεια με κλάσμα εξωθήσεως < 40%), η Βεραπαμίλη – Isoptin (για την αντιμετώπιση σταθεροποιημένων ασθενών με Ιδιοπαθή κοιλιακή ταχυκαρδία επανεισόδου σε δεμάτιο-α της αριστερής κοιλίας ή IFLVT), η Φλεκαϊνίδη – Tambocor (σε κατεχολαμινεργική πολύμορφη κοιλιακή ταχυκαρδία ή CPVT) και άλλα αντιαρρυθμικά σε σπάνιες περιπτώσεις.
[>> Η Βεραπαμίλη απαγορεύεται μαζί με β αναστολέα]
[Η IFLVT (Idiopathic fascicular left ventricular tachycardia) είναι σπάνια και μπορεί να συμβεί κυρίως σε άντρες 15 ως 40 ετών με αίσθημα παλμών, ζάλη και πιθανόν συγκοπτικό επεισόδιο.
ΟΙ ΗΛΕΚΤΡΟΛΥΤΕΣ
>> Πέρα από τα φάρμακα πρέπει να ελέγχεται το Κάλιο, το Μαγνήσιο και το Ασβέστιο στο αίμα, τα οποία δεν πρέπει να είναι μειωμένα.
Για την αποτροπή κοιλιακής ταχυκαρδίας, το Κάλιο καλύτερα να είναι 4 – 5 mmol/L (mEq/L), το Μαγνήσιο καλύτερα να είναι 2 – 2.2 mg/dL (mEq/L) και το Ασβέστιο 9 – 10 mg/dL.
Η χορήγηση Μαγνησίου χρειάζεται ιδίως σε κοιλιακές αρρυθμίες που οφείλονται σε επίκτητο σύνδρομο μακρού QΤ. (δες πιο κάτω τα φάρμακα που το προκαλούν)
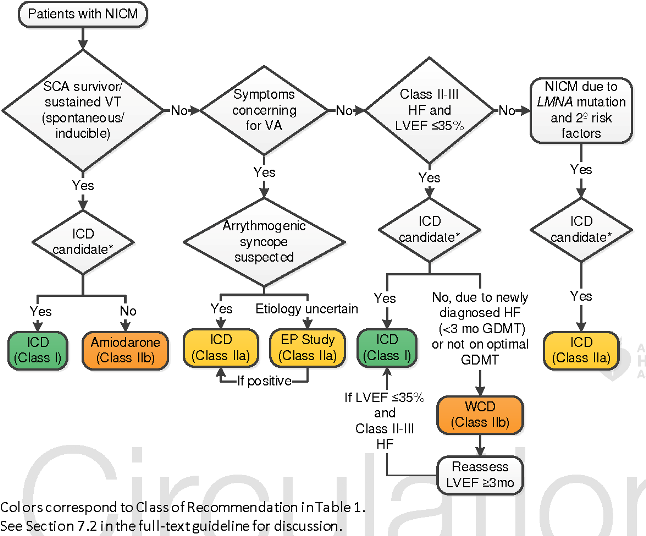
Στο ανωτέρω σχεδιάγραμμα φαίνεται η πρωτογενής και δευτερογενής πρόληψη αιφνιδίου καρδιακού θανάτου σε ΜΗ Ισχαιμική Μυοκαρδιοπάθεια (NICM) WCD = wearable cardioverter-defibrillator
ΚΑΤΑΛΥΣΗ (ABLATION) ΤΗΣ ΕΣΤΙΑΣ ΤΗΣ ΑΡΡΥΘΜΙΑΣ ΜΕ ΚΑΘΕΤΗΡΑ
Όταν τα φάρμακα (π.χ. Αμιοδαρόνη, β-αναστολέας) δεν είναι αποτελεσματικά (ή δεν είναι ανεκτά) στην επαναλαμβανόμενη συμπτωματική μονόμορφη κοιλιακή ταχυκαρδία μπορεί να γίνει καταστροφή (κατάλυση) της εστίας παραγωγής της μέσω καθετήρα.
Η ίδια ένδειξη ισχύει και για επεισόδια πολύμορφης κοιλιακής ταχυκαρδίας ή κοιλιακής μαρμαρυγής που πυροδοτούνται από έκτακτη κοιλιακή συστολή, αν η εστία της μπορεί να ανιχνευθεί.
Η ίδια ένδειξη ισχύει και αν υπάρχει ICD, ώστε να μειωθούν οι ηλεκτρικές απινιδώσεις από αυτόν.
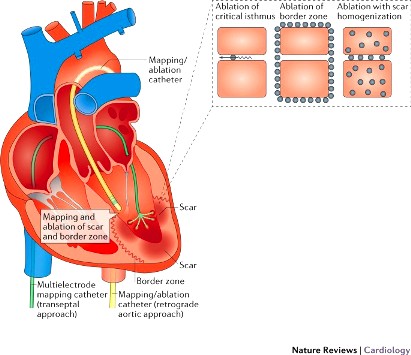
Η κατάλυση είναι ιδιαίτερα αποτελεσματική στην περίπτωση που η εστία της είναι κάτω από το ενδοκάρδιο και στο χώρο εξόδου της δεξιάς κοιλίας, ενώ είναι δύσκολη σε ΜΗ ισχαιμική μυοκαρδιοπάθεια.
Η κατάλυση διενεργείται σε εξειδικευμένα κέντρα, με ανεύρεση της εστίας μετά από ηλεκτροφυσιολογική μελέτη (EPS) με προγραμματισμένη ηλεκτρική διέγερση.
Πριν την κατάλυση γίνεται υπολογισμός του κινδύνου από αυτήν με δυο βοηθήματα, το PAINESD και το I-VT score.
Πάντως οι μελέτες δεν έδειξαν ότι η κατάλυση μειώνει τη θνητότητα, οπότε πρέπει να ζυγίζεται το όφελος και ο κίνδυνος από αυτήν.
https://www.heartrhythmjournal.com/article/S1547-5271(19)30210-3/fulltext
Σε περίπτωση ουλής από προηγούμενο έμφραγμα ή φλεγμονή, στόχος της είναι η καταστροφή επιζώντων μυϊκών ινών μέσα ή στις παρυφές ουλώδους ιστού συνήθως με καθετήρα ραδιοσυχνότητας (ή κρυοκατάλυσης), ώστε να σταματήσει ο μηχανισμός επανεισόδου.
Όσον αφορά την αποτελεσματικότητα της κατάλυσης στην κοιλιακή ταχυκαρδία από ισχαιμία, δυστυχώς στα δύο χρόνια οι μισοί ξαναπαρουσιάζουν κοιλιακή ταχυκαρδία.
Κατάλυση θα χρειαστεί επίσης στην περίπτωση που υπάρχει παραπληρωματικό δεμάτιο που επιτρέπει την κίνηση του ρεύματος προς την κοιλία, ώστε να μη συμβεί – ξανασυμβεί κοιλιακή ταχυκαρδία, κοιλιακή μαρμαρυγή και αιφνίδιος θάνατος.
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7779814/
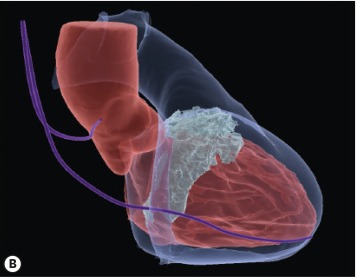
Η ανωτέρω εικόνα δείχνει την ουλή (λευκή) στη περιοχή της βάσης του μεσοκοιλιακού διαφράγματος και περιαορτικά, από ειδικό πρόγραμμα ηλεκτροανατομικής χαρτογράφησης. (η μοβ γραμμές είναι τα ηλεκτρόδια του ICD)
Η ΣΤΕΡΟΤΑΚΤΙΚΗ ΚΑΤΑΛΥΣΗ ΜΕ ΑΚΤΙΝΕΣ Χ ΥΨΗΛΗΣ ΕΝΕΡΓΕΙΑΣ
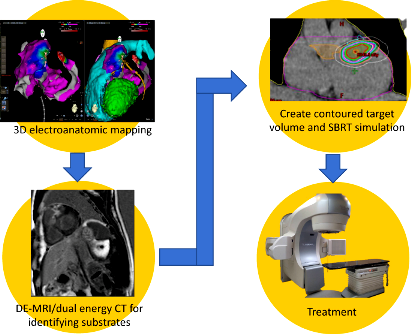
Τελευταία δοκιμάζεται η μέθοδος της στεροτακτικής κατάλυσης της εστίας της κοιλιακής ταχυκαρδίας με εξωτερική ακτινοβολία με ακτίνες Χ (stereotactic arrhythmia radioablation – STAR ή Stereotactic body radiotherapy – SBRT).
Αν αυτή εξελιχθεί, γίνει αποτελεσματικότερη και μειωθεί και η βλάβη από την ακτινοβολία (Radiation induced cardiac toxicity ή RICT), θα έχουμε ακόμη ένα όπλο στα χέρια μας για την καταστροφή της εστίας της αρρυθμίας.
https://www.frontiersin.org/articles/10.3389/fcvm.2020.00108/full
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7779814/
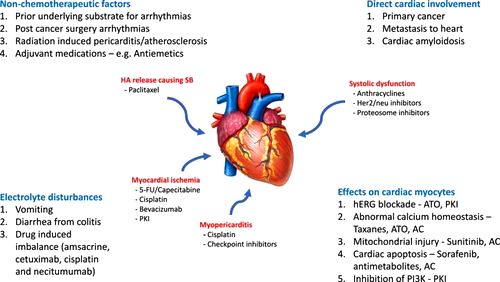
ΤΑ ΦΑΡΜΑΚΑ ΠΟΥ ΜΠΟΡΟΥΝ ΝΑ ΠΡΟΚΑΛΕΣΟΥΝ ΚΟΙΛΙΑΚΗ ΤΑΧΥΚΑΡΔΙΑ
Αρκετά φάρμακα μπορεί να προκαλέσουν κοιλιακή ταχυκαρδία και πιθανώς αιφνίδιο θάνατο.
Αυτά είναι: Τα φάρμακα που παρατείνουν το QT (επίκτητο LQTS) και μπορεί να προκαλέσουν κοιλιακή ταχυκαρδία Torsades de pointes, τα φάρμακα που μπορεί να προκαλέσουν σύνδρομο Brugada, τα φάρμακα που μπορεί να προκαλέσουν μονόμορφη κοιλιακή ταχυκαρδία και αντικαρκινικά φάρμακα.
Α) Το επίκτητο LQTS οφείλεται σε φάρμακα και σε υπο-καλιαιμία, υπο-νατριαιμία, υπο-μαγνησιαιμία.
Πληροφορίες για τα φάρμακα που παρατείνουν το QT μπορεί να βρει κάποιος στη διεύθυνση:
https://www.crediblemeds.org/index.php/drugsearch
Τα συχνότερα φάρμακα που παρατείνουν το QT, είναι:
Τα Αντιαρρυθμικά της ομάδας ΙΙΙ: (π.χ. Dronedaron – Multaq, Sotalol – Sotalol) και τα Αντιαρρυθμικά της ομάδας Ια (π.χ. Quinidine, Ρrocainamide, Δισοπυραμίδη – Rytmodan)
Ψυχοτρόπα: Haloperidol (Aloperidin) Phenothiazines Citalopram (Ceropram) τρικυκλικά αντικαταθλιπτικά (π.χ. Clomipramine- Anafranil)
Αντιβιοτικά: Erythromycin, Pentamidine, Azithromycin, Chloroquine, Ciprofloxacin, Fluconazole, Levofloxacin, Moxifloxacin, Clarithromycin, Itraconazole, Ketoconazole
Άλλα: Αντισυλληπτικά που περιέχουν μόνο προγεστερόνη κλπ.
Β) Το σύνδρομο Brugada μπορεί να προκαλέσει αιφνίδιο θάνατο κυρίως τη νύκτα σε άντρες περίπου 40 ετών.
Η πρόκληση κοιλιακής μαρμαρυγής και θανάτου ευνοείται από ορισμένα φάρμακα: Από τα αντιαρρυθμικά της ομάδας Ιc (π.χ. Προπαφαινόνη–Ρυθμονόρμ, Φλεκαϊνίδη–Flecarythm), από τρικυκλικά αντικαταθλιπτικά, από ουσίες (π.χ. κοκαΐνη, πολύ αλκοόλ).
Τα αντιαρρυθμικά της ομάδας Ιc, ΔΕΝ πρέπει να χορηγούνται σε όσους είχαν προηγούμενο έμφραγμα του μυοκαρδίου, ούτε σε όσους έχουν μυοκαρδιοπάθεια. (Δες πιο κάτω)
Περισσότερες πληροφορίες υπάρχουν στην ακόλουθη διεύθυνση:
https://www.brugadadrugs.org/avoid/
Γ) Η μονόμορφη κοιλιακή ταχυκαρδία μπορεί να ξεκινήσει και από φάρμακα.
Αυτά είναι: Τα αντιαρρυθμικά της ομάδας Ιc (π.χ. Προπαφαινόνη–Ρυθμονόρμ, Φλεκαϊνίδη–Flecarythm), η Δακτυλίτιδα, η Θεοφυλλίνη, η Αδρεναλίνη, η Εφεδρίνη, ορισμένα αντικαταθλιπτικά κλπ.
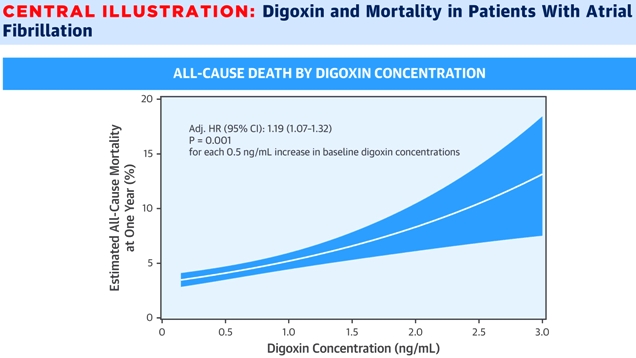
Η Δακτυλίτιδα δεν πρέπει ξεπερνά τα 1.2 ng/mL στο αίμα, η δε Θεοφυλλίνη δεν πρέπει ξεπερνά τα 20 μg/mL.
https://www.jacc.org/doi/full/10.1016/j.jacc.2017.12.060
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000905
Δ) Επιπλέον διάφορα αντικαρκινικά φάρμακα μπορούν να προκαλέσουν κοιλιακές αρρυθμίες και αιφνίδιο καρδιακό θάνατο, π.χ.:
Ανθρακυκλίνες (π.χ. Daunorubicin, doxorubicin κλπ. ), Capecitabine (αντιμεταβολίτης), 5 Φθοριο-ουρακίλη ή 5-FU (αντιμεταβολίτης), Τριοξείδιο Αρσενικού, Cetuximab (μονοκλωνικό αντίσωμα), Necitumumab (μονοκλωνικό αντίσωμα), Vandetanib (αναστολέας VEGF), Romidepsin (αναστολέας ακετυλίωσης ιστονών) κλπ.
https://www.ahajournals.org/doi/full/10.1161/circep.117.005443
Η ΜΗ ΕΠΙΜΕΝΟΥΣΑ ΚΟΙΛΙΑΚΗ ΤΑΧΥΚΑΡΔΙΑ (NSVT)
Η NSVT διαρκεί από 3 συνεχόμενες έκτακτες κοιλιακές συστολές ως συνεχόμενες έκτακτες κοιλιακές συστολές 30 δευτερολέπτων, είναι άνω των 100 παλμών ανά λεπτό και σταματά από μόνη της.
Η NSVT εμφανίζεται σε καρδιοπαθείς και μη, και είναι ασυμπτωματική ή προκαλεί αίσθημα παλμών.
Η ύπαρξη της προβλέπει αυξημένη καρδιαγγειακή θνητότητα, όχι όμως αιφνίδιο καρδιακό θάνατο.
Η πρόγνωση της εξαρτάται από το αν υπάρχει υποκείμενη καρδιακή νόσος και πια είναι αυτή. Αν δεν υπάρχει υποκείμενη καρδιακή νόσος, η πρόγνωση είναι καλύτερη.
Αν η NSVT εμφανιστεί σε μη καρδιοπαθείς κατά την άσκηση και ιδίως μετά από αυτήν, υπάρχει αυξημένος κίνδυνος καρδιαγγειακών θανάτων στο μέλλον λόγω άγνωστης ακόμη καρδιαγγειακής πάθησης, ενώ σε όσους η NSVT μειώνεται στην άσκηση, αυτή έχει καλοήθη πρόγνωση.
Ο έλεγχος στους άνω των 35-40 ετών αφορά κυρίως τον αποκλεισμό στεφανιαίας νόσου, ενώ στους κάτω των 35 ετών πρέπει να αποκλειστούν οι μυοκαρδιοπάθειες, οι διαυλοπάθειες, οι βαλβιδοπάθειες, η κρυφή υπέρταση κλπ.
Η αντιμετώπιση της NSVT αφορά την αντιμετώπιση της υποκείμενης νόσου και τη χορήγηση ή αύξηση της δόσης β- αναστολέα, ιδίως αν αυτή προκαλεί συμπτώματα.
Σε όσους με συμπτώματα (π.χ. συγκοπτικά επεισόδια) ο β-αναστολέας δεν σταματά την NSVT, μπορεί να ακολουθήσει κατάλυση της εστίας της.
ΕΝΔΕΙΚΤΙΚΗ ΒΙΒΛΙΟΓΡΑΦΙΑ
https://academic.oup.com/eurheartj/advance-article/doi/10.1093/eurheartj/ehac262/6675633
https://www.ahajournals.org/doi/10.1161/CIR.0000000000000549
https://academic.oup.com/eurheartj/article/36/41/2793/2293363
https://cprguidelines.eu/assets/guidelines/RESUS-8903-ALS.pdf
https://www.nejm.org/doi/full/10.1056/NEJMoa1608029
https://www.nejm.org/doi/10.1056/NEJMoa1609758
https://www.nejm.org/doi/10.1056/NEJMoa1211107
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7779814/
https://www.intechopen.com/online-first/74776
https://www.sciencedirect.com/science/article/pii/S0735109712042258?via%3Dihub
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC5372000/
https://thoracickey.com/8-the-implantable-cardioverter-defibrillator/
https://www.onlinecjc.ca/article/S0828-282X(16)31005-4/fulltext